La jaunisse est la coloration de Jaune peau, sclérotique des yeux et muqueuses visibles. Tout cela est une conséquence et des manifestations visibles d'une augmentation du taux de bilirubine dans le sang. Quel est le lien entre l'ictère néonatal et les taux de bilirubine ? Que signifie le niveau critique de bilirubine dans le sang pour la santé du bébé et quelle est la norme de bilirubine chez le bébé?
JAUNISSE ET BILIRUBINE DU NOUVEAU-NÉ
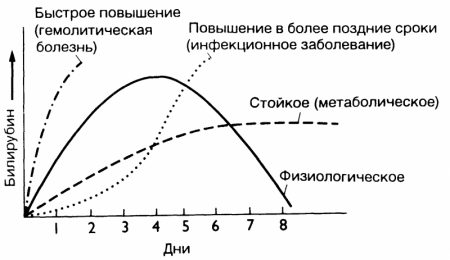
Lorsque chez les nouveau-nés à terme, le taux de bilirubine dans le sang est supérieur à 35-50 µmol / l, la jaunisse se développe. Il en va de même pour le taux de bilirubine dans le sang dépassant 85 µmol/l chez les prématurés.
Il faut dire que la sévérité de la jaunisse est déterminée non seulement par la concentration de bilirubine dans le sang, mais également par les caractéristiques individuelles de la peau du bébé (couleur initiale, ton capillaire, profondeur, etc.). Par conséquent, la jaunisse elle-même ne peut être considérée comme un indicateur objectif du «niveau de bilirubine». Mais le dépassement de la norme de bilirubine chez un nourrisson indique clairement une jaunisse de divers degrés de gravité et de types. La sclérotique des yeux, la peau du visage, le palais et la face inférieure de la langue se colorent le plus facilement en jaune. Lorsque le taux de dégradation des érythrocytes dans le sang dépasse la capacité du foie à lier la bilirubine (la rendre directe), la bilirubine indirecte s'accumule dans la circulation sanguine et provoque la coloration correspondante.
- Types d'ictère chez les nouveau-nés
 Diagnostiquer différents types la jaunisse chez les nouveau-nés, en particulier :
Diagnostiquer différents types la jaunisse chez les nouveau-nés, en particulier :
- 1. ictère conjugatif du nouveau-né (lié à l'immaturité des systèmes enzymatiques du foie ou à sa faible capacité de liaison),
- 2. jaunisse hémolytique des nouveau-nés (due à l'hémolyse - destruction accrue des globules rouges dans le sang),
- 3. ictère parenchymateux du nouveau-né (associé à des lésions infectieuses ou toxiques des cellules hépatiques du bébé),
- 4. jaunisse obstructive des nouveau-nés (due à une obstruction mécanique dans le corps de l'écoulement de la bile chez les enfants).
De plus, la jaunisse se distingue par le degré d'écoulement et de manifestations, en jaunisse physiologique, nucléaire et autres formes.
ICTÈRE PHYSIOLOGIQUE DU NOUVEAU-NÉ
La jaunisse néonatale physiologique survient chez environ 60 à 70 % de tous les enfants. De par sa nature, l'ictère physiologique du nouveau-né est un ictère conjugatif. Au cœur de son processus, l'ictère conjugatif implique une restructuration du système d'hémoglobine qui se produit dans l'organisme après la naissance d'un bébé.
- Comment se produit l'ictère néonatal physiologique?
L'hémoglobine fœtale diffère considérablement de l'hémoglobine adulte: dans le corps pendant le développement intra-utérin, l'hémoglobine F fœtale spéciale (HbF) prédomine (cette hémoglobine lie mieux l'oxygène), ce qui assure le transfert d'oxygène des globules rouges de la mère vers les globules rouges du fœtus. À la naissance du bébé, cette hémoglobine n'est plus nécessaire et peu de temps après la naissance, le corps de l'enfant commence à détruire intensément l'HbF, puis à synthétiser l'hémoglobine HbA. Le processus de désintégration de l'hémoglobine entraîne la formation de bilirubine indirecte, et sa concentration dans le sang augmente, et si le corps n'a pas le temps de l'éliminer, la jaunisse apparaît.
Le plus souvent, la jaunisse physiologique des nouveau-nés se manifeste le 3-4ème jour de la vie du bébé. Jusqu'à 5-6 jours, l'intensité de la coloration jaune peut augmenter pour une raison quelconque. Mais à la fin de la première semaine, l'activité des enzymes hépatiques augmente enfin et le niveau de bilirubine commence progressivement à diminuer, se rapprochant de la normale. En règle générale, à la fin de la deuxième semaine de la vie d'un bébé, les symptômes de la jaunisse disparaissent sans traitement et sans nuire à la santé.
Mais avec immaturité, prématurité du fœtus, asphyxie et/ou hypoxie, défauts des systèmes enzymatiques hépatiques dus à l'hérédité, dus à l'utilisation de médicaments qui déplacent la bilirubine de son association avec l'acide glucuronique (en particulier, vitamine K, sulfamides, chloramphénicol, anti-inflammatoires non stéroïdiens, ocytocine, céphalosporines ) la teneur en bilirubine peut atteindre des nombres dangereux - un niveau critique de bilirubine dans le sang.
En conséquence, les types d'ictère chez les nouveau-nés se distinguent en la maladie de la prématurité, les enfants souffrant d'asphyxie, l'ictère d'origine médicamenteuse, etc.
ICTÈRE NUCLÉAIRE DU NOUVEAU-NÉ
Le niveau critique de bilirubine dans le sang des nouveau-nés nés à terme est de 324 µmol/l. Le niveau critique de bilirubine dans le sang des prématurés est de 150 à 250 µmol/L.
Comme vous l'avez remarqué, la différence est significative, elle est liée, tout d'abord, au fait que les bébés prématurés ont une perméabilité accrue de la barrière hémato-encéphalique. Le principal danger est que les cellules cérébrales encore immatures du bébé sont plus sensibles aux effets de la bilirubine indirecte. L'ictère nucléaire des nouveau-nés est la défaite des toxines dans les noyaux sous-corticaux du cerveau de l'enfant par la bilirubine indirecte. En outre, l'ictère nucléaire est appelé encéphalopathie bilirubinique.
L'ictère nucléaire du nouveau-né se manifeste par les symptômes suivants : somnolence sévère, diminution du réflexe de succion, convulsions, cri perçant, raideur parfois de la nuque (leur tension).
C'est pourquoi le taux de bilirubine chez un bébé dans les maternités est soigneusement surveillé, surveillé par des médecins chez absolument tous les nouveau-nés. En cas d'ictère, cette analyse est prescrite 2 à 3 fois pendant la durée de l'hospitalisation du bébé.
- Traitement de l'ictère nucléaire des nouveau-nés
Auparavant, l'hyperbilirubinémie (taux élevés de bilirubine) était traitée par des transfusions intraveineuses de solution de glucose à 5 %, de phénobarbital (pour augmenter l'activité des enzymes hépatiques) et d'acide ascorbique, d'agents cholérétiques (pour accélérer l'excrétion de la bilirubine dans la bile) et en administrant adsorbants pour lier la bilirubine dans l'intestin et empêcher sa réabsorption.
Mais aujourd'hui, les médecins préfèrent utiliser la photothérapie : la peau du bébé est irradiée avec des lampes spéciales. Sous l'influence de la lumière d'une certaine longueur d'onde, une transition se produit, la «transformation» de la bilirubine en son propre photoisomère (lumirubine). Cet isomère est dépourvu de propriétés toxiques et est très soluble dans l'eau, grâce à quoi il est excrété du corps avec la bile et l'urine, sans nécessiter de transformation préalable dans le foie. La photothérapie est pratiquée à l'hôpital. L'indication pour prescrire le traitement de l'ictère par photothérapie est la concentration de bilirubine dans le sang dépassant 250 µmol/l chez les nouveau-nés nés à terme ou 85-200 µmol/l chez les prématurés.
SYNDROME DU BÉLIER OU « JAUNISSE DE MAILK DES BÉBÉS »
Le groupe de la jaunisse conjugative comprend également le syndrome du Bélier - la soi-disant jaunisse chez les enfants, qui apparaît en raison de l'allaitement maternel. Au cours de la première semaine de vie, les bébés nourris au sein développent une jaunisse transitoire 3 fois plus souvent que les bébés nourris au lait maternisé. On pense que la cause du syndrome du Bélier est la teneur en certains acides gras du lait maternel et une augmentation du taux d'hormones. Ces substances sont capables de supprimer la fonction hépatique, tout en inhibant la conversion de la bilirubine indirecte en directe.
Lorsque l'allaitement est arrêté pour ce type d'ictère, le taux de bilirubine sanguine chute à 85 µmol/L (limite supérieure de la bilirubine normale chez un prématuré) en moins de 48 à 72 heures. Ainsi, un test de jaunisse "lait" est effectué. Cependant, pour sa mise en œuvre, il n'est pas du tout nécessaire de transférer l'enfant à la nutrition artificielle, il suffit de nourrir le bébé avec du lait exprimé, prétraité de la manière suivante: le lait est chauffé à 55-60 ° C et refroidi à la température corporelle - environ 36-37 ° C. Ce traitement réduit considérablement l'activité biologique des œstrogènes et d'autres substances présentes dans le lait maternel qui peuvent entrer en compétition avec le corps du bébé pour les enzymes hépatiques.
- Traitement du syndrome du Bélier
L'évolution de cette affection est généralement bénigne, dans le contexte de la jaunisse «lait», les cas d'encéphalopathie bilirubinique ne sont pas décrits, donc aucun traitement n'est généralement nécessaire et le bébé peut être allaité. De plus: il est souvent recommandé à un enfant atteint d'une telle jaunisse d'allaiter encore plus souvent que d'habitude, de sorte que le corps du bébé libère plus rapidement de la bilirubine avec les selles.
ICÈRE HÉMOLYTIQUE DU NOUVEAU-NÉ
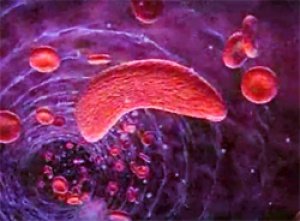 L'ictère hémolytique survient en cas d'augmentation de l'hémolyse (dégradation des globules rouges). L'ictère hémolytique du nouveau-né peut être l'une des manifestations chez le nouveau-né de la maladie hémolytique qui se développe chez les bébés Rh-positif nés d'une mère Rh-négatif. Dans ce cas, des anticorps peuvent être produits dans le corps de la mère qui détruisent les globules rouges du fœtus.
L'ictère hémolytique survient en cas d'augmentation de l'hémolyse (dégradation des globules rouges). L'ictère hémolytique du nouveau-né peut être l'une des manifestations chez le nouveau-né de la maladie hémolytique qui se développe chez les bébés Rh-positif nés d'une mère Rh-négatif. Dans ce cas, des anticorps peuvent être produits dans le corps de la mère qui détruisent les globules rouges du fœtus.
Les principaux signes de la maladie hémolytique du nouveau-né sont :
- 1. hyperbilirubinémie,
- 2. anémie (diminution des taux d'hémoglobine et de globules rouges),
- 3. hypertrophie de la rate et du foie,
- 4. dans les cas graves - gonflement général des tissus, de la peau, accumulation de liquide dans les cavités abdominale et thoracique du corps, anémie sévère, inhibition des réflexes, forte diminution du tonus musculaire.
La forme la plus bénigne de la maladie hémolytique est l'anémie congénitale du nouveau-né, qui se manifeste par une pâleur de la peau associée à une faible quantité d'hémoglobine et de globules rouges. En règle générale, la maladie évolue favorablement et, en cas de traitement rapide, se termine par un rétablissement complet.
L'ictère hémolytique peut se développer avec des maladies héréditaires qui s'accompagnent de défauts soit dans la structure des membranes, soit dans les molécules d'hémoglobine, soit dans les enzymes érythrocytaires. La jaunisse est notée dès les premiers jours de la vie. Ses symptômes d'accompagnement sont l'anémie, une hypertrophie de la rate.
- Traitement de la jaunisse hémolytique
La jaunisse hémolytique des nouveau-nés apparaît dès le premier jour de la vie, tandis que le niveau de bilirubine dans le sang atteint rapidement un niveau critique.
Pour son traitement, des méthodes chirurgicales sont souvent utilisées, notamment: l'hémosorption et l'exsanguinotransfusion. Lors d'une transfusion sanguine, du sang est prélevé sur le bébé, qui contient un taux accru de bilirubine et un nombre réduit de globules rouges, et est remplacé par du sang de donneur normal. Une procédure remplace jusqu'à 70 % du volume sanguin total d'un nouveau-né. Cette approche réduit la concentration de bilirubine et prévient les lésions cérébrales, et restaure le nombre requis de globules rouges. Dans le cas où un niveau critique de bilirubine dans le sang est atteint, la procédure doit être répétée.
L'hémosorption est une procédure de nettoyage du sang de la bilirubine par précipitation d'anticorps maternels.
Dans le cas d'une évolution bénigne de la maladie, les méthodes de traitement utilisées pour la jaunisse transitoire peuvent être utilisées.
ICTÈRE PARENCHYMATEUX DU NOUVEAU-NÉ
 La jaunisse parenchymateuse des nouveau-nés se développe à la suite de lésions des cellules hépatiques par des substances toxiques ou infectieuses. De tels dommages entraînent une diminution de la capacité de ces cellules à se lier à la bilirubine. L'ictère parenchymateux du nouveau-né se développe souvent sur fond d'infections intra-utérines, notamment : cytomégalovirus (environ 60 % est à l'origine de tous les cas d'ictère prolongé chez le nourrisson), rubéole, toxoplasmose, hépatite virale, listériose.
La jaunisse parenchymateuse des nouveau-nés se développe à la suite de lésions des cellules hépatiques par des substances toxiques ou infectieuses. De tels dommages entraînent une diminution de la capacité de ces cellules à se lier à la bilirubine. L'ictère parenchymateux du nouveau-né se développe souvent sur fond d'infections intra-utérines, notamment : cytomégalovirus (environ 60 % est à l'origine de tous les cas d'ictère prolongé chez le nourrisson), rubéole, toxoplasmose, hépatite virale, listériose.
Les signes suivants indiquent la présence d'une infection intra-utérine du fœtus:
- 1) jaunisse prolongée des nouveau-nés (la durée de la jaunisse prolongée est supérieure à 2-3 semaines chez les bébés nés à terme et 4-5 semaines chez les bébés prématurés);
- 2) anémie;
- 3) hypertrophie du foie, des ganglions lymphatiques périphériques et de la rate ;
- 4) décoloration des matières fécales et assombrissement de l'urine;
- 5) signes inflammatoires dans le test sanguin général (augmentation de la VS, augmentation du nombre de leucocytes);
- 6) une augmentation du niveau d'enzymes hépatiques dans le test sanguin.
Ictère néonatal prolongé, l'ictère parenchymateux est diagnostiqué à l'aide de la méthode PCR (détection d'anticorps anti-virus dans le sang ou de bactéries), réactions sérologiques.
ICTÈRE OBTURATIONNEL DU NOUVEAU-NÉ
Ce type de maladie est associé à des problèmes d'écoulement de la bile dans le corps. La jaunisse obstructive des nouveau-nés survient dans le contexte d'un blocage des voies biliaires, d'une altération de l'écoulement de la bile. Il se développe avec des malformations dans le développement des voies biliaires (aplasie, atrésie), des calculs biliaires intra-utérins, une hypoplasie intrahépatique, une compression tumorale des voies biliaires, des syndromes d'épaississement de la bile et d'autres pathologies.
La jaunisse obstructive des nouveau-nés présente des symptômes caractéristiques, notamment: une teinte jaune-vert de la peau, une induration et une hypertrophie du foie, une décoloration périodique ou permanente des selles. La jaunisse obstructive des nouveau-nés apparaît, en règle générale, pas immédiatement, mais seulement à la 2-3ème semaine de vie. Pour le diagnostiquer, une biopsie et des méthodes radiologiques sont utilisées. Le traitement est censé être chirurgical.
Un peu plus sur ce qu'est la jaunisse néonatale et les niveaux de bilirubine chez les bébés :
Le sujet de l'article d'aujourd'hui, la bilirubine chez les nouveau-nés, est extrêmement pertinent, car une augmentation de son niveau devient de plus en plus courante.
"Votre enfant a une bilirubine élevée." Aujourd'hui, 70% des mères de nouveau-nés entendent cette phrase d'un médecin de la maternité. Bien sûr, de cette façon, l'événement joyeux de la naissance d'un bébé tant attendu est sensiblement éclipsé. Et pour beaucoup, cela ressemble à une phrase.
Bien sûr, découvrir que votre enfant a un ictère néonatal est un événement désagréable. Et une augmentation de la bilirubine chez un enfant signifie exactement ce diagnostic.
Mais il n'y a pas lieu de paniquer. Nous allons tout réparer. Les parents sont seulement tenus de déterminer ce qui dépend d'eux dans cette condition et ce qui doit être fait (ou PAS fait) pour le rétablissement rapide du bébé.
Premièrement, vous ne devez en aucun cas ignorer l'augmentation de la bilirubine chez un nouveau-né ou interférer avec l'examen et le traitement du bébé. Une augmentation pathologique de la bilirubine est dangereuse pour le système nerveux de l'enfant. Dans ce cas, il est plus facile de prévenir que de traiter les conséquences de la maladie.
Qu'est-ce que la bilirubine ?
La bilirubine est un pigment jaune-olive, un sous-produit de la dégradation des érythrocytes (globules rouges). Les érythrocytes se trouvent dans le sang et sont responsables des échanges gazeux normaux dans le corps.
Les globules rouges contiennent la protéine hémoglobine, qui apporte à chaque cellule de l'organisme l'oxygène nécessaire à la vie, et sur le chemin du retour, elle prend et élimine le dioxyde de carbone formé dans les cellules.
Il est normal que les globules rouges se décomposent. Il n'y a rien d'éternel. Les érythrocytes aussi. Ils ont fait leur temps - ils doivent être éliminés. De nouveaux se forment à leur place.
Le sang du fœtus contient ce qu'on appelle l'hémoglobine fœtale, qui assure le transport de l'oxygène vers les organes et les tissus d'un enfant à naître dans l'utérus, alors que ses poumons ne fonctionnent pas encore. Après la naissance du bébé et l'activation des poumons, l'hémoglobine fœtale commence à être remplacée par l'hémoglobine A normale.
En soi, l'hémoglobine à l'extérieur de l'érythrocyte est toxique. Pour le neutraliser, le corps lance une série de transformations, à la suite desquelles, à l'une des étapes, la bilirubine se forme comme sous-produit.
Causes de l'augmentation de la bilirubine
Il existe une bilirubine directe et indirecte.
Premièrement, lorsque l'hémoglobine se décompose, une hémoglobine indirecte se forme. Il ne peut pas se dissoudre dans l'eau, il n'est donc pas excrété par le corps. En raison de la connexion avec l'albumine, une protéine du sang, l'hémoglobine indirecte pénètre dans le foie par la circulation sanguine. Là, il est transformé en bilirubine directe, qui est facilement excrétée dans l'urine du corps.
Étant donné que le système enzymatique du foie chez un nouveau-né n'est pas encore complet, il ne peut pas faire face rapidement à une grande quantité d'hémoglobine fœtale non réclamée. Et pendant un certain temps, l'hémoglobine indirecte ne peut pas être excrétée du corps du bébé. C'est pourquoi le taux de bilirubine dans le sang d'un nouveau-né est bien supérieur à celui d'un enfant à l'âge d'un mois.
Si le foie ne s'améliore pas pendant longtemps, la bilirubine a le temps de colorer la peau et les muqueuses en jaune. Et cette condition est considérée comme la jaunisse physiologique des nouveau-nés.
Examen nécessaire pour un enfant atteint de jaunisse
Même dans la salle d'accouchement, le niveau de bilirubine dans le sang du cordon ombilical est mesuré chez le bébé. Ensuite, chez les enfants nés à terme, la bilirubine est à nouveau contrôlée après deux jours. Chez les bébés prématurés, on mesure à nouveau le niveau de pigment dans le sang 24 heures après la naissance. À l'avenir, contrôlez-le toutes les 12 à 24 heures.
Les bébés prématurés ou les bébés dont les vaisseaux sanguins sont fins et cassants prélèvent souvent du sang dans la veine pariétotemporale, située sur la tête du bébé. C'est très effrayant pour les parents. Mais il n'y a pas lieu de s'inquiéter, car il s'agit d'une grosse veine. La peau à cet endroit est fine, la procédure est sûre et moins douloureuse pour l'enfant qu'ailleurs. Et le personnel des services pour enfants est toujours recruté par des expérimentés.
Grâce à technologies modernes, il est devenu possible de mesurer le taux de bilirubine par une méthode sans effusion de sang (bili-test). C'est-à-dire qu'à l'aide d'un appareil spécial appliqué sur le front de l'enfant, la quantité de ce pigment jaune est déterminée par la couleur de la peau. Plus souvent, cette méthode est utilisée chez les enfants qui ne présentent pas de signes clairs de jaunisse.
Les avantages de la méthode du beat test sont qu'elle est non invasive (sans dommage cutané), ce qui signifie que l'étude est indolore et sûre, et que le résultat est connu instantanément. L'inconvénient est que seule la bilirubine totale est déterminée, sans la diviser en directe et indirecte, ce qui est très important dans le diagnostic de l'ictère pathologique.
Pendant toute la durée du traitement de la jaunisse à l'hôpital, une surveillance régulière des taux de bilirubine est effectuée jusqu'à ce qu'elle se normalise. Au stade ambulatoire, une mesure de contrôle est réalisée lors d'une observation dispensaire d'un mois.
La norme de la bilirubine pour un nouveau-né
Après la naissance du bébé, le nombre de bilirubine change constamment en fonction de l'âge. Pour les bébés nés à terme et prématurés, les normes diffèrent.
Pour plus de clarté, je donnerai les chiffres de la teneur normale en bilirubine dans le sang des bébés nés à terme et prématurés sous forme de tableau.
| Âge de l'enfant | Norme de bilirubine pour les bébés nés à terme, µmol/l | Norme de bilirubine pour les bébés prématurés, µmol/l |
| 24 heures | jusqu'à 85 | jusqu'à 97 |
| 36 heures | jusqu'à 150 | jusqu'à 120 |
| 48 heures | jusqu'à 180 | jusqu'à 150 |
| 3 à 5 jours | jusqu'à 256 | jusqu'à 171 |
| 6–7 jours | jusqu'à 145 | jusqu'à 145 |
| 8–9 jours | jusqu'à 110 | jusqu'à 97 |
| 10–11 jours | jusqu'à 80 | jusqu'à 50 |
| 12–13 jours | jusqu'à 45 | jusqu'à 35 |
| Plus de 14 jours | jusqu'à 20,5 | avant 18 ans |
Signes d'ictère physiologique
Elle apparaît au troisième ou quatrième jour de la vie du bébé. Il se résout de lui-même à la fin de la troisième semaine.
La peau est modérément jaunâtre, tandis que la bilirubine atteint la limite supérieure de la normale, ne dépassant pas 256 µmol/l. Cette condition n'affecte absolument pas le bien-être général du bébé (il n'y a pas de diminution de l'appétit, pas de léthargie et de somnolence excessive, le bébé tète bien).
Les raisons de son apparition sont différentes:
- pathologie de la mère pendant la grossesse et utilisation associée de divers médicaments;
- grossesse multiple;
- abus maternel d'alcool ou de tabac pendant la grossesse;
- prématurité;
- hypoxie (manque d'oxygène) du fœtus pendant la grossesse ou l'accouchement.
L'ictère physiologique n'est pas encore une pathologie. Ces enfants doivent contrôler le niveau de bilirubine, y compris pour le diagnostic rapide de la transition ictère physiologique en pathologie.
Jaunisse du lait maternel. Vérité ou fiction ?
Parfois, la jaunisse chez un enfant n'apparaît qu'une semaine après la naissance. Le plus souvent, un tel ictère «tardif» est typique des bébés ayant une bonne prise de poids.
Les mères de ces enfants produisent généralement beaucoup de lait et, en raison des caractéristiques de leur corps, leur lait contient une quantité accrue d'œstrogènes (hormones sexuelles féminines). Et à leur tour, ils empêchent l'excrétion naturelle de l'excès de bilirubine du corps du bébé.
Si la bilirubine chez le nouveau-né ne diminue pas, la mère doit exprimer le lait et le réchauffer à une température de 60 à 70 ° C. Il est nécessaire de donner du lait à un enfant dans un état refroidi à 36-37 ° C. Lorsqu'elle est chauffée, la structure de l'hormone est détruite et la composition du lait ne change pas fondamentalement. Il est donc possible de faire face à l'effet négatif des hormones sexuelles féminines de la mère sur le corps du bébé, tout en conservant la capacité de allaitement maternel.
Connaissant les caractéristiques et les capacités de nos maternités, je comprends que dans la plupart des cas, elles ne se soucieront pas de pomper et de réchauffer le lait. Il est immédiatement recommandé de transférer l'enfant à l'alimentation artificielle. Ce n'est pas vrai. Je suis contre de telles mesures.
En tant que fervent partisan de l'allaitement, je tiens à préciser que les changements hormonaux chez la mère prendront fin dans quelques semaines et épargneront lait maternel Jusque-là, tout le monde ne peut pas. Surtout si on a dit à la mère que son lait ne convient pas au bébé. Ainsi, le bébé restera sans le produit le plus utile préserver et augmenter sa santé.
Signes d'ictère pathologique
Contrairement à la jaunisse physiologique, la jaunisse pathologique est une condition dangereuse pour le bébé. Elle est diagnostiquée lorsque le taux de bilirubine dans le sang est supérieur à la normale.
Les causes de la jaunisse pathologique chez les nouveau-nés peuvent être:
- lésions infectieuses du foie (hépatite virale);
- troubles hormonaux;
- Conflit rhésus ou incompatibilité des groupes sanguins de la mère et de l'enfant ;
- obstruction intestinale chez un enfant;
- maladies génétiques dans lesquelles se produit la destruction des globules rouges;
- ictère mécanique (diminution de l'écoulement de la bile);
- céphalohématome chez un bébé;
- dysfonctionnement hépatique (fermentopathie).
Signes d'ictère pathologique:
- apparaît presque immédiatement après la naissance (1er jour);
- bilirubine élevée, approchant les niveaux critiques ou au-dessus de la normale ;
- la peau est d'un jaune intense, y compris les pieds et les paumes ;
- en cas de violation du foie, des urines foncées et des matières fécales incolores apparaissent;
- il existe un fait confirmé de conflit immunitaire entre la mère et le nouveau-né;
- la jaunisse est prolongée ou a un cours ondulant.
Le diagnostic final est posé uniquement par le médecin, analysant les antécédents de la femme enceinte, la clinique et les résultats de l'examen.
Quel est le danger d'ictère pathologique?
Le fait est qu'un nouveau-né a une barrière hémato-encéphalique incomplète, qui devrait retenir toutes les substances toxiques et dangereuses et empêcher leur pénétration dans le cerveau. À cet égard, l'excès de bilirubine traverse également cette barrière et pénètre dans le cerveau avec le flux sanguin et dans système nerveux bébé.
L'effet toxique de la bilirubine (généralement à un niveau supérieur à 300 µmol / l) sur l'état du système nerveux se manifeste par ce que l'on appelle l'encéphalopathie bilirubinique (jaunisse nucléaire).
Dès le premier jour après la naissance, un enfant atteint d'encéphalopathie bilirubinique peut observer les manifestations suivantes:
- une augmentation de la taille du foie et de la rate;
- une diminution du réflexe de succion jusqu'à son absence et, par conséquent, un manque de poids corporel;
- déclin pression artérielle(hypotonie);
- excessif activité physique ou, inversement, léthargie et somnolence;
- contraction musculaire convulsive.
Cette forme d'ictère doit être traitée sans faute et immédiatement. Cette condition est très dangereuse, y compris pour tous les centres du cerveau. Si l'enfant n'est pas aidé à temps, à six mois, l'enfant accusera un retard physique et développement mental. Il y aura une perte auditive. Souvent, ces enfants développent une paralysie.
Mesures thérapeutiques pour la jaunisse
Bien entendu, le traitement des nouveau-nés est effectué dans un hôpital et est prescrit exclusivement par un médecin. Le traitement prescrit dépendra de la cause qui a provoqué l'augmentation de la bilirubine. Les informations suivantes sont fournies à titre informatif uniquement.
- La photothérapie est l'une des principales et des plus méthodes efficaces traitement de la jaunisse chez un nouveau-né. Le bébé est placé sous des lampes spéciales. Sous l'influence de leur lumière, la bilirubine est transformée en lumirubine - bilirubine soluble non toxique, qui est librement excrétée du corps avec l'urine et les matières fécales dans les 12 heures.
Les yeux du bébé sont protégés par un bandage spécial ou un bonnet est noué, car la lumière des lampes est nocive pour la vision. Effets secondaires possibles de cette procédure : sécheresse et desquamation de la peau, selles molles, somnolence excessive. Tous ces effets disparaissent après l'arrêt de la photothérapie.
Le traitement par la lumière entraîne une baisse des taux de bilirubine de 30 à 35 µmol/L en 4 à 6 heures de traitement. La luminothérapie peut être prescrite à la fois pendant 48 heures d'affilée avec des pauses pour l'alimentation et effectuée en plusieurs approches à des intervalles de 3 heures. Avec une diminution de la bilirubine à 220 µmol / l et moins, la procédure est généralement arrêtée.
- Administration intraveineuse (perfusion) d'agents détoxifiants ou de glucose pour faciliter l'élimination de la bilirubine. Il s'agit d'une mesure d'urgence.
- Médicaments qui améliorent les propriétés rhéologiques de la bile (fluidité), ce qui contribue à un meilleur écoulement de celle-ci dans les voies biliaires. Pertinent pour les problèmes associés au passage de la bile dans les voies biliaires.
- L'application fréquente et la plus précoce possible du bébé sur le sein vous permet d'obtenir un effet laxatif du colostrum, de sorte que les matières fécales d'origine, qui contiennent beaucoup de bilirubine, quittent rapidement les intestins du bébé.
Dans la plupart des cas, le taux de bilirubine dans le sang peut être réduit rapidement. Il est important de ne pas perdre de temps. Même la jaunisse pathologique chez les nourrissons peut être traitée en 4 à 5 jours en moyenne.
Croyez-moi, la santé de l'enfant est plus importante que tout inconvénient associé à un traitement à l'hôpital.
Santé à vous et à vos enfants !
Un pédiatre praticien, Elena Borisova-Tsarenok, mère à deux reprises, vous a parlé de la bilirubine chez un nouveau-né.
Beaucoup de jeunes mères, lorsqu'elles voient leur nouveau-né pour la première fois, sont très intriguées par la couleur jaune de ses muqueuses et de sa peau. Les néonatologistes disent que ce phénomène est transitoire. Cela est dû au fait que dans certains cas le taux de bilirubine chez les nouveau-nés ne peut s'équilibrer qu'avec le temps. Qu'indiquent les valeurs de la bilirubine, quels sont les symptômes et les conséquences de son augmentation chez les nourrissons ?
Types de bilirubine
Pour commencer, vous devez comprendre les concepts qui Dans la question. Ainsi, la bilirubine est un pigment biliaire vert-brun brillant. Il est produit en raison de la dégradation des globules rouges - l'hémoglobine - à mesure qu'ils vieillissent. L'hémoglobine se compose de deux composants: hème - protéine et globine - fer. L'organisme « prend » ces éléments et les produits de désintégration prennent deux formes.
Lire aussi :
Un type de composant - direct - se lie à l'albumine hépatique et est excrété par le corps avec l'urine et les matières fécales. Et le second - indirect - ne se dissout pas dans l'eau, mais pénètre facilement dans le foie et "alimente" le corps en toxines. Une protéine spéciale est responsable de la transformation de la bilirubine indirecte en bilirubine directe. Le rapport des composants directs et indirects - la bilirubine - est mesuré dans un rapport de 1:4. Toute déviation peut être associée à des problèmes de foie.
La norme de la bilirubine chez les nourrissons
Les bébés naissent avec deux types de globules rouges : les leurs et ceux du fœtus, qui étaient nécessaires pour développement prénatal. Une fois né, le corps de l'enfant se débarrasse des érythrocytes fœtaux, il y a donc beaucoup plus de produits de désintégration dans le sang que chez un adulte. Le troisième ou quatrième jour après la naissance à temps, le bébé devrait avoir 205 µmol / l. Les taux de bilirubine chez les bébés prématurés peuvent être de l'ordre de 171 µmol/l. Le tableau de la norme de bilirubine chez les nouveau-nés ressemble à ceci:
Ainsi, à la deuxième ou troisième semaine de vie, le taux de bilirubine chez les nourrissons se stabilise et se rapproche des indicateurs d'un adulte.
Jaunisse chez les nouveau-nés
Une bilirubine élevée chez les nouveau-nés provoque une teinte jaunâtre des muqueuses et de la peau. Ce sont des manifestations externes de l'ictère infantile, qui sont observées chez 65% des nourrissons. En règle générale, il ne nécessite pas de traitement et se transmet tout seul. Cependant, certaines de ses caractéristiques doivent encore être connues. La jaunisse chez le nouveau-né est de plusieurs types :
- physiologique (causé par la dégradation des érythrocytes fœtaux);
- pathologique (qui est un symptôme de certaines maladies).
Pour déterminer le type et déterminer les tactiques de traitement, vous devez donner du sang pour la bilirubine.
Causes et manifestations de la jaunisse physiologique

Les causes de la jaunisse physiologique sont :
- hypoxie fœtale;
- asphyxie;
- infection qui a aggravé le développement utérin;
- une combinaison du 1er groupe sanguin de la mère et du 2e (parfois 3e) groupe sanguin du bébé.
Les manifestations de la jaunisse physiologique ressemblent généralement à ceci :
- teinte jaune peau sur la poitrine, le cou, le visage;
- le jaunissement apparaît pour la première fois 36 heures de vie ;
En même temps, l'enfant est actif et tous les indicateurs du travail du corps sont normaux. La jaunisse passe par la deuxième ou la troisième semaine de vie et chez les bébés prématurés - par un mois.
Symptômes et causes de la jaunisse pathologique
Les causes de l'ictère pathologique sont:
- différents facteurs Rh de la mère et de l'enfant ;
- les troubles génétiques;
- maladies associées au système circulatoire;
- problèmes avec le foie ou les voies biliaires;
- perturbations hormonales;
- problèmes avec les intestins (lorsque la bilirubine n'est pas excrétée, mais est réabsorbée dans la circulation sanguine).
En règle générale, la jaunisse pathologique se manifeste comme suit:
- couleur jaune de la peau sous le nombril, ainsi que des paumes et des pieds;
- léthargie ou surexcitation;
- selles blanches, urines très foncées.
Si les symptômes s'aggravent et ne disparaissent pas à la troisième ou à la quatrième semaine de vie, vous devriez consulter un médecin et passer les tests nécessaires.
Complications que la jaunisse pathologique peut causer
En raison de l'augmentation du taux de bilirubine, qui ne diminue pas pendant longtemps, certaines complications peuvent survenir :
- kernicterus (le niveau de bilirubine est si élevé - plus de 290 µmol / l qu'il pénètre dans le cerveau et provoque une déstabilisation des cellules de la matière grise);
- ictère obstructif (associé à un retard dans l'écoulement de la bile dû à un kyste des voies biliaires ou à des caractéristiques du développement des voies biliaires).
Les symptômes de complications sont :
- léthargie;
- rejet du sein ;
- pleurs constants;
- secoue la tête incontrôlable.
Examens prescrits en cas d'ictère prolongé
Si les symptômes de la jaunisse infantile ne disparaissent pas pendant une longue période ou s'il existe des suspicions de complications, un diagnostic est nécessaire :
- test sanguin (pour déterminer les indicateurs de la bilirubine);
- déterminer la proportion de types de bilirubine;
- étude du foie (en particulier, la production d'albumine);
- ultrason cavité abdominale(pour exclure les problèmes avec les intestins);
- consultation avec un endocrinologue, un chirurgien si nécessaire.
Traitement et prévention de la maladie

Les méthodes modernes de traitement de la jaunisse peuvent normaliser le niveau de bilirubine et éliminer les complications possibles. Avoir un effet thérapeutique positif:
- photothérapie avec thérapie par perfusion (rayons ultraviolets qui provoquent une production active d'albumine pour transporter la bilirubine indirecte vers le foie. Combiné avec l'introduction de solutions de stabilisateurs de membrane pour prévenir la déshydratation);
- médicaments qui augmentent la production d'enzymes hépatiques (phénobarbital, zixorine et autres);
- transfusion sanguine en cas d'ictère nucléaire;
- les entérosorbants comme aides pour éliminer la menace de bouclage de la bilirubine entre les intestins et le foie ;
- les vitamines, qui sont des graisses hydrosolubles (A, E, K) ;
- alimentation (formules sans lactose, pas d'allaitement).
Cette dernière méthode de traitement est utilisée si le bébé présente une augmentation du taux de bilirubine due au lait maternel. Ensuite, la composition hormonale du lait et des acides gras empêche la synthèse du type indirect de bilirubine dans le direct. Afin de ne pas refuser complètement l'allaitement, vous pouvez chauffer et refroidir le lait exprimé - il ne contiendra pas d'acides gras.
Le choix d'une méthode de traitement spécifique dépend d'indicateurs individuels du niveau de bilirubine, ainsi que de la présence ou de l'absence de maladies concomitantes.
Pour qu'un nouveau-né s'adapte rapidement aux nouvelles conditions de vie (y compris pour stabiliser son taux de bilirubine), il n'y a rien de mieux et de plus efficace que le lait maternel. Bien sûr, cela servira dans ce cas à bon escient, seulement s'il n'y a pas de contre-indications à l'allaitement. Plus le bébé mangera souvent, plus vite l'excès de bilirubine sera excrété par l'urine et les matières fécales.
La bilirubine est une substance synthétisée dans le corps humain à partir de globules rouges en décomposition. Chez une personne adulte en bonne santé, il est métabolisé dans le foie, puis excrété avec la bile par les intestins. Dans certains processus pathologiques, la quantité de bilirubine augmente de manière significative, ce qui conduit à son accumulation dans les tissus environnants. À des concentrations élevées, cette substance donne à une personne une teinte jaune. Selon la gravité du processus pathologique, son intensité peut varier. Le taux de bilirubine chez les nouveau-nés varie considérablement selon le jour qui suit la naissance.
Enfant avec ictère physiologique
causes
La principale molécule impliquée dans le transport sanguin est l'hémoglobine. Peu de gens savent qu'il en existe plusieurs variétés. Chez l'adulte, l'hémoglobine A prédomine et chez l'enfant, l'hémoglobine fœtale (F). Pendant la période intra-utérine, l'hémoglobine F est le principal transporteur d'oxygène pour le fœtus. Comparée à l'hémoglobine A, elle est plus efficace comme transporteur d'oxygène, mais moins résistante aux grandes fluctuations de pH et à d'autres facteurs environnementaux négatifs qui affectent le corps. Une augmentation des taux de bilirubine est normale pour un nouveau-né. Le jaunissement de la peau et des zones visibles des muqueuses indique la dégradation active des érythrocytes immatures et leur accumulation dans les tissus environnants.
L'ictère physiologique est une réaction normale de l'organisme du nouveau-né au contact avec l'environnement. Il se développe chez la majorité des enfants et constitue une sorte d'adaptation aux nouvelles conditions de vie. L'ictère physiologique peut être exprimé chez tous les enfants de différentes manières, mais, en règle générale, il survient le 2-3ème jour après la naissance et disparaît le 8-9ème jour. La norme de la bilirubine avec ictère physiologique chez les nouveau-nés peut augmenter. Une réaction similaire est observée chez plus de la moitié des enfants en bonne santé. Selon certains rapports, le pourcentage d'enfants atteints d'ictère physiologique survenant après la naissance atteint 70%. Progressivement, l'hémoglobine A commence à prédominer et la bilirubine, accumulée dans la peau et les muqueuses, est détruite et excrétée par les reins et le foie.
Hémoglobine
A l'origine transporteur d'oxygène fœtus en développement est l'hémoglobine embryonnaire. Il commence à être synthétisé dès 1 semaine de grossesse. L'hémoglobine fœtale remplace l'hémoglobine fœtale au milieu du 2ème mois. Quoi qu'il en soit, l'hémoglobine embryonnaire ne disparaît pas complètement et est contenue dans le sang à une faible concentration tout au long du développement intra-utérin.
CONSEILS! Débarrassez-vous des cernes autour des yeux en 2 semaines.
Au moment de la naissance, la teneur en hémoglobine fœtale atteint 80%. Au fil du temps, cet indicateur diminue et à la fin de la première année de vie, il est de 1,5%, ce qui correspond au contenu chez les adultes.
Diagnostique
L'analyse quantitative de la bilirubine est effectuée immédiatement après la naissance de l'enfant. En tant qu'échantillon pour la recherche, le sang est prélevé sur le cordon ombilical d'un nouveau-né. Le suivant a lieu le 3ème jour de vie. Le taux de bilirubine dans le sang est mesuré en µmol/L. Immédiatement après la naissance, cet indicateur varie de 50 à 60. En quelques jours, l'hémoglobine fœtale commence à se décomposer activement, à la suite de quoi le taux total de bilirubine peut atteindre 250 μmol / l. L'hyperbilirubinémie est également due à une faible teneur en protéines plasmatiques, au sous-développement des systèmes enzymatiques et des voies biliaires du foie. Au 8ème jour, cet indicateur commence à baisser et au 30, il est de 8 à 20 µmol / l.
Si l'indice de bilirubine dépasse la barre des 300 μmol / l, l'enfant a besoin de soins médicaux d'urgence, car le risque de développer des complications du système nerveux central est élevé. Le taux de bilirubine chez les bébés prématurés est jusqu'à 250 µmol/l.
TRAITER LA CAUSE, PAS L'EFFET ! Remède à partir d'ingrédients naturels Nutricomplex restaure le métabolisme correct en 1 mois.L'un des derniers développements qui permet de déterminer rapidement et de manière fiable le niveau de bilirubine est le bilitest. Avec cet appareil, il est possible d'effectuer une mesure percutanée de la bilirubine, de déterminer l'efficacité du traitement et de prédire l'évolution ultérieure de la jaunisse. La norme des indicateurs de bilitest chez les nouveau-nés est jusqu'à 50 µmol / l à la naissance. L'appareil donne le résultat en chiffres de l'indice de bilirubine transcutanée. Afin de déterminer la concentration de bilirubine dans le sang, cet indicateur doit être multiplié par 10.
Bilitest
Comment reconnaître soi-même un ictère physiologique?
En règle générale, les femmes enceintes sont informées à ce sujet afin de ne pas s'inquiéter à la naissance d'un enfant:
Pour la prévention et le traitement des maladies du tractus gastro-intestinal, nos lecteurs conseillent le thé monastique. Il s'agit d'un remède unique qui comprend 9 herbes médicinales utiles pour la digestion, qui non seulement se complètent, mais se renforcent également mutuellement. Le thé monastique éliminera non seulement tous les symptômes de la maladie du tractus gastro-intestinal et des organes digestifs, mais éliminera également définitivement la cause de son apparition.
Avis des lecteurs... »
- La jaunisse apparaît 2 à 3 jours après la naissance;
- Le nouveau-né ne se sent pas mal ;
- Départs physiologiques de couleur normale;
- Le foie et la rate sont de taille normale ;
- Diminution de la gravité de la jaunisse à la fin de la première semaine.
Complications
Dans la plupart des cas, l'ictère physiologique se résout sans complications pour l'enfant. À des concentrations élevées de bilirubine dans le sang, un effet toxique peut être exercé sur le corps. La première étape consistera à endommager le système nerveux central. À faible teneur, la bilirubine n'est pas capable de pénétrer la barrière hémato-encéphalique et de provoquer des lésions cérébrales. Dans certains cas, il y a une dégradation accrue des globules rouges, qui s'accompagne d'une libération massive de bilirubine conjuguée et de son accumulation dans les tissus environnants.
IMPORTANT! Comment enlever les poches et les rides autour des yeux à 50 ans ?
Une affection similaire, accompagnée d'un jaunissement de la peau, de fortes concentrations de bilirubine et de lésions du système nerveux central, est appelée ictère nucléaire. Il peut survenir dans certaines conditions pathologiques causées par la pathologie de la mère, du fœtus ou une incompatibilité du groupe sanguin et / ou du facteur Rh. En outre, un rôle particulier est joué par les maladies congénitales dans lesquelles se développe l'hémolyse des érythrocytes. Il a été noté que l'ictère nucléaire survient chez les nouveau-nés dont les mères ont pris des sulfamides pendant la grossesse.
Dans les premiers stades, la maladie se manifeste par une faiblesse générale, une fatigue accrue et un réflexe de succion affaibli. Progressivement, le niveau de bilirubine chez les nouveau-nés augmente, le cerveau est endommagé et le tonus des muscles extenseurs commence à prédominer. L'enfant redresse les membres supérieurs et inférieurs, jette la tête en arrière et commence à crier activement. Jusqu'à présent, aucun indicateur n'a été établi indiquant la présence d'un ictère nucléaire. À ce moment les médecins sont guidés par les manifestations cliniques, la présence d'un déroulement compliqué de la grossesse et une concentration élevée de bilirubine. Si le troisième jour après la naissance, la bilirubine totale dépasse la norme de 1,5 fois, des soins d'urgence sont nécessaires.
Traitement
En soi, la jaunisse physiologique ne nécessite pas de traitement. Dans certaines situations associées à un risque accru de développer un ictère nucléaire, une luminothérapie est prescrite. Les nouveau-nés dont le taux de bilirubine atteint 250 µmol / l et plus sont à risque. Le traitement de la bilirubine élevée chez les nouveau-nés par photothérapie consiste à placer le bébé dans une boîte spéciale contenant une lampe à ultraviolets. Sous l'influence du rayonnement ultraviolet, la bilirubine, située dans la peau, commence à se décomposer, puis est excrétée du corps avec les matières fécales et l'urine.
Cette méthode de thérapie est activement utilisée dans le traitement des bébés prématurés souffrant de conflit rhésus, d'anémie hémolytique et d'autres pathologies accompagnées d'une dégradation excessive des globules rouges et de la formation de bilirubine. Pour se protéger contre les radiations et prévenir les brûlures rétiniennes, il est nécessaire de fermer les yeux et les yeux génitaux externes de l'enfant pendant la procédure. La photothérapie n'a presque pas Effets secondaires si vous suivez toutes les recommandations de sécurité. La procédure ne s'accompagne pas d'une surchauffe ou d'une perte intense d'humidité. Il a été noté que les enfants pendant la photothérapie éprouvent une faiblesse générale, une somnolence, une légère desquamation et une mobilité réduite. Tout cela a lieu immédiatement après la fin du cours de photothérapie. La durée du traitement dans la plupart des cas est de 4 jours.
Les informations données dans le texte peuvent ne pas être complètes. Pour des informations plus détaillées sur la jaunisse néonatale, vous devez demander l'avis d'un spécialiste.
Les préparations pharmacologiques spéciales qui aident à réduire la concentration de bilirubine dans le sang ne sont pas actuellement utilisées. L'utilisation de médicaments peut augmenter la charge sur le foie et augmenter le risque de complications cérébrales. L'utilisation de vitamines, d'absorbants, de cholérétiques et d'hépatoprotecteurs est inefficace ou inutile. Il y a une grande efficacité de la fixation précoce au sein d'un nouveau-né. Dans ce cas, il y a une formation plus rapide de matières fécales, avec lesquelles la bilirubine part. À alimentation artificielle la durée de l'ictère physiologique augmente. Si la photothérapie a été prescrite à l'enfant, il est recommandé d'augmenter le nombre d'attaches au sein.
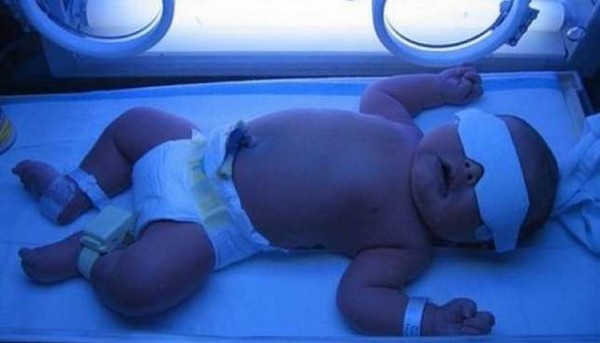
- observation par un pédiatre;
- Irradiation UV pendant une demi-heure chaque jour ;
- Promenades régulières au grand air;
- Allaitement maternel.
Ictère tardif
Si dans les 2-3 semaines, la bilirubine chez le nouveau-né n'a pas atteint des valeurs normales, cela signifie qu'il y a eu une violation du système de dégradation et d'excrétion de la bilirubine. Pour clarifier la cause, vous devez consulter un médecin. À l'hôpital, à l'aide de tests biochimiques spéciaux, le niveau et le rapport des fractions de bilirubine dans le sang seront déterminés. Les principales causes d'ictère tardif.
De nombreuses mères ne savent même pas ce qu'est la bilirubine, ainsi que le risque qu'elle comporte pour un enfant à un rythme accru.
Environ 70 % des bébés souffrent d'ictère physiologique. Sa manifestation commence immédiatement après la naissance. Il y a des cas où la jaunisse physiologique devient pathologique. Pour éviter cela, cet indicateur doit être strictement contrôlé.
La bilirubine chez les nouveau-nés est un pigment biliaire, un produit intermédiaire brun jaunâtre résultant de la dégradation des globules rouges en raison de leur expiration de leur date d'accouchement. À un niveau élevé, la peau acquiert une teinte jaunâtre. Par conséquent, cette condition est appelée jaunisse.
Chaque personne a une petite quantité de pigment dans son corps, seulement chez les nouveau-nés c'est beaucoup plus, car le foie d'un petit enfant n'est pas encore capable de neutraliser complètement la bilirubine comme chez les adultes.
Avec la jaunisse physiologique, le visage et le cou sont d'abord tachés. Ensuite - la peau des mains et des pieds, la zone du nombril. Dans le même temps, aucun changement n'est observé dans l'état du bébé.
Normalement, le pigment chez l'adulte est compris entre 8,8 et 20,5 µmol / l et dans le sang prélevé du cordon ombilical d'un nouveau-né, entre 51 et 60 µmol / l. Au bout de deux jours, sa concentration devrait être ? 205 µmol/l. C'est la norme. Ce chiffre devrait diminuer chaque jour. Au bout de 4 semaines de vie, il devrait atteindre le niveau "adulte".
Mais il y a des moments où il ne descend pas, mais monte. Cela constitue une menace sérieuse pour la santé de l'enfant. Déjà à 256 µmol/l, une hospitalisation est nécessaire. Et si le bébé est prématuré, ce seuil est de 172 µmol/l.
Table.Les normes du niveau de bilirubine chez les nouveau-nés
Qu'est-ce que la bilirubine ?
La délivrance d'une prise de sang permet de déterminer les taux de bilirubine. Elle est générale, directe et indirecte. Déterminez également leur pourcentage. Habituellement, chez les enfants qui viennent de naître, il est violé.
Partie général L'indicateur comprend des types directs et indirects qui diffèrent les uns des autres.
Droit(gratuit) - insoluble. Il n'est pas excrété par le corps. Il ne devrait pas représenter plus de 25 %.
Indirect- soluble. Transformé par les enzymes hépatiques. Excrété naturellement. Son taux est de 75% du total.
Combien de temps dure la jaunisse ?
Progressivement, le pigment biliaire chez les nouveau-nés commence à se démarquer et à la fin de la première semaine de vie, la peau du bébé acquiert une couleur normale. Il arrive aussi que le jaunissement de la peau dure jusqu'à 21 jours. Ceci est également considéré comme normal. La jaunisse physiologique ne doit pas avoir peur, car elle n'a aucune conséquence négative. Et si maman utilise allaitement maternel, alors l'élimination de la bilirubine ira beaucoup plus vite.
Ictère nucléaire
Qu'est-ce que c'est? Le fait est que le cerveau possède une barrière sanguine qui le protège de diverses substances toxiques transportées par le sang. Ce n'est que grâce à lui que les cellules nerveuses ne sont pas endommagées pendant la jaunisse physiologique. Mais des niveaux élevés de bilirubine peuvent causer de graves dommages au système nerveux.
Au premier stade, l'enfant est très léthargique et refuse de téter, et au second, il rejette la tête en arrière et crie de façon monotone.
Ictère mécanique
Une telle maladie peut survenir en raison d'une violation de l'écoulement de la bile. Ou plutôt: toutes sortes de kystes et sous-développement des voies biliaires.
Causes d'un taux accru chez un nouveau-né
Certains facteurs peuvent contribuer au passage d'un ictère physiologique à pathologique :

- Si la mère a des complications pendant la grossesse
- Grossesse prématurée ou multiple
- Troubles hormonaux
- Avoir des maladies comme le diabète
- Prendre certains médicaments
- infection du foie maternel
- Le syndrome de Gilbert, ainsi que d'autres troubles du foie de l'enfant
- Manque d'oxygène du fœtus (hypoxie)
- une occlusion intestinale
- Incompatibilité de la mère et de l'enfant selon les groupes sanguins
- Asphyxie fœtale
En cas de maladie grave, il y a une forte augmentation du taux de pigment -> 85 µmol/l par jour.
De plus, il y a quelques les symptômes:
- l'apparition de jaunissement de la peau des paumes, des pieds et sous le nombril de l'enfant;
- excitabilité sévère ou léthargie du bébé;
- les matières fécales deviennent blanches et l'urine est de couleur foncée.
Essais requis
Lorsque la jaunisse ne disparaît pas pendant une longue période, il est nécessaire d'établir la cause de cette affection. A cet effet, quelques analyses sont réalisées :
- prélever du sang pour une analyse générale ;
- déterminer l'indicateur global, ainsi que ses fractions ;
- prélever un échantillon pour hémolyse;
- établir des indicateurs de la fonction hépatique;
- effectuer une échographie de la cavité abdominale;
- si nécessaire, consultez les spécialistes concernés.
Pourquoi une bilirubine élevée est-elle dangereuse ?
Une augmentation de la concentration de pigment dans le corps peut causer de graves dommages au bébé. Il affecte gravement le cerveau et le système nerveux. En conséquence, les déviations du développement, les troubles mentaux, l'ouïe et la vision disparaissent.
Chaque parent doit savoir exactement quand l'enfant doit être hospitalisé. Le premier signe est une diminution de la tension artérielle. Il y a aussi une augmentation du foie ou de la rate, le réflexe de succion s'estompe, des convulsions se produisent et le bébé devient léthargique.
Méthodes de traitement
La jaunisse physiologique est une condition normale pour un nouveau-né, vous ne devriez donc pas paniquer à cause de cela, mais la jaunisse pathologique devrait obliger les parents à prendre les mesures appropriées.
Un des plus des moyens simples traitement - photothérapie. L'enfant est placé sous des lampes spéciales pendant 96 heures. L'ensemble du cursus se déroule en plusieurs séances.
Grâce à des rayons spéciaux, le pigment toxique est converti en une autre substance - la lumirubine. Et il a tendance à être facilement excrété par le corps dans les 12 heures suivant la procédure. Pendant ce temps, le bébé peut ressentir une détérioration de l'appétit, une somnolence accrue, une desquamation de la peau et des selles molles.
Mais cette méthode n'est efficace que pendant les premiers jours de la vie. Il y a des cas où la jaunisse est déjà en cours. Ensuite, vous avez juste besoin thérapie médicamenteuse. Fondamentalement, lorsque cette maladie est détectée, des médicaments cholérétiques sont prescrits. Aussi du glucose et de l'acide ascorbique. Le phénobarbital est parfois attribué.
L'allaitement joue un rôle très important dans le traitement de la bilirubinémie. Il est particulièrement important que le bébé reçoive du colostrum. Il contribuera à une bonne excrétion du méconium (fèces d'origine). Avec cela sort un pigment inutile. Si le méconium ne sort pas, le pigment jaune des intestins de l'enfant peut retourner dans le sang. Ce qui aggravera la jaunisse. Ainsi, un allaitement approprié constituera la meilleure protection contre de nombreuses maladies.
Cependant, il existe des cas où c'est le lait maternel qui provoque une augmentation de la bile. Pour s'en assurer, il suffit de remplacer le lait maternel nutrition artificielle. Si l'indicateur diminue, la cause a été correctement établie.
Pour rétablir l'équilibre hydrique après la photothérapie, utilisez thérapie par perfusion. Il consiste en l'introduction d'une solution de glucose avec l'ajout de substances spéciales.
Pour arrêter la circulation du pigment entre le foie et les intestins, appliquez entérosorbants. Cependant, il s'agit d'une méthode facultative.
S'il y a une menace d'ictère nucléaire, l'enfant peut être sauvé transfusion d'échange.
En cas de cholestase, ils utilisent souvent Ursofalkom. Cette suspension est totalement inoffensive pour les nouveau-nés.
Il est important de surveiller en permanence la reconstitution des vitamines liposolubles et des oligo-éléments.
Si des troubles métaboliques surviennent, des méthodes de traitement plus fidèles peuvent être supprimées. Avec la galactosémie, on utilise des mélanges qui ne contiennent ni galactose ni lactose. Avec la tyrosinémie - un régime est observé. Il ne doit pas contenir de tyrosine, de méthionine et de phénylalanine.
Causes de la faible bilirubine
L'hyperbilirubinémie est un état d'indice global bas. La principale raison du changement du niveau de cette substance est le foie, cependant, selon des observations récentes, sa diminution peut également provoquer le cœur.
Si le pigment dans le sang est inférieur à 3 µmol / - c'est déjà un écart. Cela se produit lorsqu'il n'y a pas assez de globules rouges. Selon les statistiques, ce phénomène est observé très rarement. Mais si cela arrive, ne paniquez pas. Il est nécessaire de passer des tests et de sélectionner des méthodes pour la normalisation de la bilirubine totale.