Rak piersi jest częstą złośliwą chorobą nowotworową. Według statystyk medycznych rozpoznaje się ją u około 10% kobiet, przy czym najwyższe rozpowszechnienie patologii obserwuje się w Europie. Większość przypadków zachorowalności występuje w wieku czterdziestu pięciu lat. Należy zauważyć, że w krajach rozwiniętych istnieje tendencja do zmniejszania zapadalności ze względu na wczesne badania przesiewowe choroby.
Z reguły złośliwe nowotwory piersi mają niejednorodną strukturę i składają się z różne rodzaje komórki o różnym tempie wzrostu i odpowiedzi na terapię. Dlatego nie zawsze można dokładnie przewidzieć, jak rozwinie się patologia. W niektórych przypadkach wzrost guza następuje bardzo powoli i praktycznie bezobjawowy przez długi czas, w innych przypadkach pogorszenie następuje szybko. Sukces leczenia raka piersi zależy od dobrej wczesnej diagnozy.
Przyczyny rozwoju raka piersi
Możliwe jest zidentyfikowanie dużej liczby czynników, które w taki czy inny sposób mogą przyczynić się do wystąpienia raka piersi. Podstawowe przyczyny rozwoju groźnej choroby są związane ze zmianami genetycznymi lub hormonalnymi. W tym ostatnim przypadku wzrost aktywności estrogenu ma wpływ na powstawanie nowotworu złośliwego.
Do czynników ryzyka procesów nowotworowych sutek włączać:
Uwaga . Liczne badania pokazują, że ryzyko zachorowania na raka piersi wzrasta u kobiet wysokiego wzrostu, a także kobiet z nadwagą w okresie pomenopauzalnym.
Wszystkie powyższe czynniki nie powodują bezpośrednio raka, ale tworzą sprzyjające tło dla rozwoju procesów nowotworowych. Oczywiście, nadwaga a wysoki wzrost nie oznacza jeszcze, że kobieta na pewno zachoruje na raka, ale takie okoliczności mogą zwiększać ryzyko jego wystąpienia. Z reguły powstawanie guza następuje pod wpływem kilku czynników prowokujących jednocześnie.
Rak piersi: odmiany i oznaki
W praktyce klinicznej istnieje kilka rodzajów złośliwych guzów piersi:
Podobnie jak większość chorób nowotworowych, rak piersi jest bardzo trudny do wykrycia we wczesnych stadiach, ponieważ może nie mieć objawów klinicznych przez długi czas. Ciężki ból, obrzęk, dyskomfort, cofanie się brodawek sutkowych, patologiczne wydzielanie z nich i wszelkie inne objawy wymagają pilnego skierowania do specjalisty.
Notatka!Jeśli poczujesz jakąś pieczęć w klatce piersiowej, nawet przy braku innych objawów, lepiej natychmiast skonsultować się z lekarzem, aby poznać naturę nowotworu.
Aby określić stopień zaawansowania choroby, stosuje się specjalną tabelę: litera T wskazuje stan guza pierwotnego, M - obecność przerzutów w innych narządach, N - guz ma przerzuty do regionalnych węzłów chłonnych.
Nowotwór złośliwy może być zlokalizowany w różnych częściach gruczołu sutkowego: w obszarze skóry, otoczki i brodawki sutkowej, w obszarze górnego lub dolnego wewnętrznego kwadratu gruczołu, górny lub dolny kwadrat zewnętrzny, w tylnej części pachowej itp.
Wczesna diagnostyka raka piersi
 Wczesne rozpoznanie chorób nowotworowych gruczołów sutkowych powinno obejmować regularne samobadanie, wizytę u mammologa. Po czterdziestym roku życia zaleca się corocznie poddawać się mammografii w celach profilaktycznych.
Wczesne rozpoznanie chorób nowotworowych gruczołów sutkowych powinno obejmować regularne samobadanie, wizytę u mammologa. Po czterdziestym roku życia zaleca się corocznie poddawać się mammografii w celach profilaktycznych.
Wskazane jest wykonywanie samodzielnego badania piersi co miesiąc w piątym do siódmego dnia cyklu miesiączkowego. Podczas badania należy zwrócić szczególną uwagę na symetrię gruczoły sutkowe, stan skóry i sutków, a także czy zmienił się rozmiar jednej piersi. Palpację można wykonać w pozycji leżącej lub stojącej. Z kolei konieczne jest wyczuwanie opuszkami palców obu gruczołów, zaczynając od brodawki sutkowej w kierunku zewnętrznej części. Sygnałami alarmowymi będą wszelkie pieczęcie w tkankach piersi lub brodawki sutkowej. Należy również zwrócić uwagę na stan węzłów chłonnych w okolicy podobojczykowej i pachowej.
Jeśli znajdziesz podejrzane objawy, powinieneś skontaktować się ze specjalistą.
Dokładną diagnozę można postawić dopiero po kompleksowym badaniu, obejmującym następujące metody diagnostyczne:
- badanie przez mammologa;
- mammografia;
- duktografia;
- procedura ultradźwiękowa;
- biopsja tkanki nowotworowej;
- badania laboratoryjne wydzieliny z brodawki sutkowej;
- badanie krwi pod kątem hormonów i markerów nowotworowych.
Ważny! W celu wczesnego rozpoznania raka piersi wszystkim kobietom, które przekroczyły czterdziestoletni kamień milowy, zaleca się wykonanie co roku trzech badań przesiewowych: mammografii, badania hormonalnego krwi oraz badania pod kątem markerów nowotworowych CA 15-3.
Przy diagnozie raka piersi stopień rozprzestrzeniania się nowotworu złośliwego określają wyniki dodatkowych metod diagnostycznych:
- Rentgen klatki piersiowej,
- badania kości,
- ultradźwięk Jama brzuszna i inni.
Metody leczenia raka piersi
 Nowoczesne metody leczenia raka piersi obejmują chirurgię, chemioterapię i radioterapię, a także terapię hormonalną i immunoterapię. Taktyka leczenia raka piersi jest zawsze dobierana indywidualnie i najczęściej polega na połączeniu kilku technik.
Nowoczesne metody leczenia raka piersi obejmują chirurgię, chemioterapię i radioterapię, a także terapię hormonalną i immunoterapię. Taktyka leczenia raka piersi jest zawsze dobierana indywidualnie i najczęściej polega na połączeniu kilku technik.
Chirurgiczne leczenie raka piersi
Chirurgia jest głównym sposobem leczenia raka piersi. Rozwój współczesnej medycyny umożliwia wykonywanie zabiegów oszczędzających przy zachowaniu maksymalnej możliwej objętości tkanek gruczołów. Po zabiegu zwykle przepisuje się radioterapię i chemioterapię.
Istnieje kilka technik chirurgicznych, za pomocą których chirurdzy onkolodzy usuwają guzy:
- radykalna resekcja- wycięcie obszaru gruczołu sutkowego z węzłami chłonnymi i tłuszczem podskórnym;
- radykalna mastektomia- usunięcie całej piersi wraz z węzłami chłonnymi i tłuszczem podskórnym. Do tej pory w praktyce medycznej taka interwencja jest stosowana niezwykle rzadko;
- kwadrantektomia- leczenie raka piersi poprzez bezpośrednie wycięcie nowotworu z sąsiednimi tkankami w promieniu kilku centymetrów. Metoda jest skuteczna we wczesnych stadiach choroby;
- lumpektomia to minimalna interwencja chirurgiczna w przypadku raka piersi, polegająca na wycięciu nowotworu i węzłów chłonnych.
Radioterapia w leczeniu raka piersi u kobiet
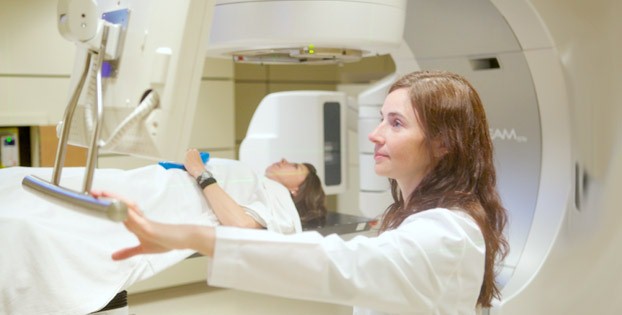 Jeśli chodzi o radioterapię stosowaną w leczeniu, w przypadku zmian nowotworowych piersi może być ona przedoperacyjna, śródoperacyjna, pooperacyjna i samodzielna. Głównym celem radioterapii przed operacją jest zniszczenie maksymalnej liczby komórek nowotworowych, co umożliwia przeniesienie guza do stanu operacyjnego. W okres pooperacyjny radioterapia jest potrzebna, aby zmniejszyć ryzyko nawrotu.
Jeśli chodzi o radioterapię stosowaną w leczeniu, w przypadku zmian nowotworowych piersi może być ona przedoperacyjna, śródoperacyjna, pooperacyjna i samodzielna. Głównym celem radioterapii przed operacją jest zniszczenie maksymalnej liczby komórek nowotworowych, co umożliwia przeniesienie guza do stanu operacyjnego. W okres pooperacyjny radioterapia jest potrzebna, aby zmniejszyć ryzyko nawrotu.
W niektórych przypadkach narażenie na promieniowanie stosuje się bezpośrednio podczas zabiegu, kiedy chirurg stara się zachować jak najwięcej tkanki gruczołowej. Jeśli niemożliwe jest przeprowadzenie interwencji chirurgicznej, jako niezależną metodę terapeutyczną stosuje się radioterapię. Oprócz zdalnej radioterapii można zastosować również radioterapię śródmiąższową, w której źródło promieniowania dostarczane jest bezpośrednio do nowotworu. Węzły chłonne są również narażone na promieniowanie.
Medyczne metody leczenia tej patologii obejmują chemioterapię, która polega na przyjmowaniu cytostatyków - leków niszczących komórki nowotworowe. Ta terapia ma wiele skutki uboczne w związku z tym jego powołanie odbywa się wyłącznie zgodnie z przepisami iz uwzględnieniem stanu pacjenta.
Terapia hormonalna raka piersi
 Ponieważ rak piersi jest wywoływany przez zwiększoną aktywność estrogenów, można zalecić odpowiednią korektę hormonalną. Jest skuteczny, gdy u kobiety zostanie zdiagnozowany guz nowotworowy o wrażliwości hormonalnej. Metody terapii hormonalnej obejmują operację usunięcia jajników, a także przyjmowanie leków dobieranych przez lekarza w sposób ściśle indywidualny.
Ponieważ rak piersi jest wywoływany przez zwiększoną aktywność estrogenów, można zalecić odpowiednią korektę hormonalną. Jest skuteczny, gdy u kobiety zostanie zdiagnozowany guz nowotworowy o wrażliwości hormonalnej. Metody terapii hormonalnej obejmują operację usunięcia jajników, a także przyjmowanie leków dobieranych przez lekarza w sposób ściśle indywidualny.
Opracowując plan leczenia, lekarz musi wziąć pod uwagę rodzaj i wielkość guza, obecność przerzutów regionalnych i odległych, wyniki badań laboratoryjnych i instrumentalnych oraz ogólny stan pacjenta.
Szczególne miejsce w leczeniu raka piersi zajmuje kompetentna rehabilitacja. Terapia tak poważnej choroby zawsze wiąże się z trudnościami psychologicznymi i społecznymi, dlatego szczególną uwagę należy zwrócić na adaptację pacjentów. Powrót do zdrowia wygląd zewnętrzny gruczoły sutkowe mogą być stosowane rekonstrukcyjnie chirurgia plastyczna. Można je przeprowadzić bezpośrednio po zabiegu usunięcia guza.
Prognoza
Do tej pory rak piersi jest najlepiej zbadanym ze wszystkich rodzajów raka i wykryty we wczesnym stadium, jest bardzo skutecznie leczony. Podczas opracowywania indywidualnej prognozy należy wziąć pod uwagę anatomiczną formę wzrostu, wielkość, lokalizację, tempo rozwoju guza i inne kryteria.
Najkorzystniejsze rokowanie odnotowuje się w przypadku guzów hormonozależnych, ponieważ choroba w tym przypadku ma długi okres przednowotworowy. Istnieją również guzy tzw. korzystnego typu histologicznego. Są łatwiejsze w leczeniu niż np. inwazyjne nowotwory przewodowe, nawet jeśli te ostatnie są dość małe.
Rokowanie w tej chorobie jest również w dużej mierze zdeterminowane stopniem przerzutów. Badania pokazują, że rak piersi jest mniej podatny na terapię, w której zajęte są więcej niż cztery węzły chłonne. Za najkorzystniejsze uważa się przerzuty regionalne w raku piersi, w przeciwieństwie do przerzutów krwiotwórczych. Na tę ostatnią postać może wskazywać brak przerzutów w węzłach chłonnych o wielkości guza powyżej dwóch centymetrów. Najgorsze rokowanie odnotowuje się w obecności przerzutów odległych. Nie mniej niż znaczenie przypisane do wskaźników markerów nowotworowych. Jeśli ich poziom jest podwyższony, istnieje duże prawdopodobieństwo przerzutów nowotworu lub jego nawrotu.
dane o przetrwaniu
 Wskaźnikiem sukcesu leczenia raka piersi jest pięcioletni wskaźnik przeżycia, który obecnie wynosi około 55% dla tej choroby. W przypadku braku odpowiedniej terapii liczba ta spada do 10%. Na prognozę przeżycia raka piersi wpływa wiele czynników. Jeśli weźmiemy pod uwagę statystyki przeżycia według etapów, to w pierwszych stadiach z wielkością guza mniejszą niż dwa centymetry pięcioletni wskaźnik przeżycia wynosi do 95%. W drugim stadium raka piersi, przy wielkości guza do pięciu centymetrów, przy obecności komórek nowotworowych w kilku węzłach chłonnych, liczba ta wynosi około 55-80%.
Wskaźnikiem sukcesu leczenia raka piersi jest pięcioletni wskaźnik przeżycia, który obecnie wynosi około 55% dla tej choroby. W przypadku braku odpowiedniej terapii liczba ta spada do 10%. Na prognozę przeżycia raka piersi wpływa wiele czynników. Jeśli weźmiemy pod uwagę statystyki przeżycia według etapów, to w pierwszych stadiach z wielkością guza mniejszą niż dwa centymetry pięcioletni wskaźnik przeżycia wynosi do 95%. W drugim stadium raka piersi, przy wielkości guza do pięciu centymetrów, przy obecności komórek nowotworowych w kilku węzłach chłonnych, liczba ta wynosi około 55-80%.
Wraz z porażką węzłów chłonnych i kiełkowaniem złośliwych komórek dużego guza w skórze piersi w trzecim stadium raka pięcioletnia przeżywalność wśród pacjentów wynosi mniej niż 50%. W czwartym etapie, w obecności odległych przerzutów - do 10%.
Jeśli jednak zadbasz o własne zdrowie, przejdziesz regularne badania przesiewowe i natychmiast rozpoczniesz leczenie skojarzone po wykryciu guza, rokowanie w chorobie może być bardziej pocieszające. Jak pokazuje praktyka, połączenie leczenia chirurgicznego z chemioterapią i radioterapią jest najskuteczniejsze w przypadku raka piersi. Stosowanie się do zaleceń lekarza, a także zdrowy tryb życia i dieta pomogą przedłużyć życie i zachować zdrowie.
Olga Ravilova | 2016-10-28
Rak piersi występuje nie tylko u kobiet, ale czasami także u mężczyzn. Jeśli komórki piersi zaczynają rozwijać się w sposób niekontrolowany i powstaje nowotwór złośliwy, lekarze diagnozują raka.
Ważne jest, aby móc zidentyfikować pierwsze oznaki raka piersi we wczesnym stadium choroby. Samodiagnoza (wiedza, jak samodzielnie zbadać piersi) pomaga wykryć raka piersi, zanim rozprzestrzeni się on po całym ciele. Pomocne są również regularne mammogramy.
Samodiagnoza - samobadanie piersi
Samobadanie piersi należy przeprowadzać regularnie, co miesiąc, 5-7 dni po zakończeniu miesiączki. Wskazane jest zaznaczenie w kalendarzu dni z wyprzedzeniem, w których przeprowadzisz autodiagnozę raka.
Pamiętaj: regularna samodiagnoza raka piersi pomoże określić i zapamiętać „normalny” stan piersi.
Ustaw przypomnienie w telefonie lub zawieś przypomnienie w sypialni lub łazience, aby nie przegapić dnia autodiagnozy. Postaraj się zapisać wszystkie swoje spostrzeżenia w dzienniku.
Testuj w pomieszczeniu o dobrym oświetleniu. Procedura samodzielnej diagnozy raka piersi wygląda następująco:
1. Przeprowadź kontrolę wzrokową Aby to zrobić, stań z rękami na biodrach i obejrzyj się w lustrze. Oceń rozmiar, kolor i kształt piersi pod kątem wszelkich nieprawidłowości. Jeśli wystąpi którykolwiek z poniższych objawów, należy powiedzieć o tym lekarzowi:
 Przyjrzyj się sobie dobrze w lustrze. Zdjęcie: WikiHow
Przyjrzyj się sobie dobrze w lustrze. Zdjęcie: WikiHow - Zauważalny obrzęk piersi, mimo że nie masz obecnie okresu
- Nieprawidłowości, zmarszczki, obrzęki skóry
- odwrócone sutki
- Przemieszczenie sutków
- Zaczerwienienie, wysypka lub tkliwość.
2. Podnieś ręce i ponownie zbadaj.  Podnieś ręce i ponownie spójrz w lustro. Zdjęcie: WikiHow Sprawdź, czy nie ma wydzieliny z brodawki sutkowej. Jeśli występuje wydzielina, określ jej kolor (żółty, przezroczysty) i konsystencję (krwawy, mleczny). Zwróć szczególną uwagę na wydzielinę, która pojawia się, gdy nie ściskasz brodawki. Należy również powiedzieć lekarzowi, jeśli masz czystą lub: cholerne problemy lub wydzielina pochodzi tylko z jednej piersi.
Podnieś ręce i ponownie spójrz w lustro. Zdjęcie: WikiHow Sprawdź, czy nie ma wydzieliny z brodawki sutkowej. Jeśli występuje wydzielina, określ jej kolor (żółty, przezroczysty) i konsystencję (krwawy, mleczny). Zwróć szczególną uwagę na wydzielinę, która pojawia się, gdy nie ściskasz brodawki. Należy również powiedzieć lekarzowi, jeśli masz czystą lub: cholerne problemy lub wydzielina pochodzi tylko z jednej piersi.
3. Poczuj klatkę piersiową.  Dobrze poczuj klatkę piersiową. Zdjęcie: WikiHow Połóż się na plecach. Połącz palce wskazujące, środkowe i serdeczne prawa ręka. Poczuj lewą pierś opuszkami trzech środkowych palców małymi, okrężnymi ruchami. Ich obwód powinien wynosić 2 centymetry. Poczuj klatkę piersiową przesuwającą się od obojczyka do brzucha. A następnie, zaczynając od pachy, przesuń się z boku na środek. Powtórz powyższe z drugą ręką i przeciwną klatką piersiową. Aby upewnić się, że zbadałeś cały obszar, poruszaj się pionowymi liniami. Następnie wstań lub usiądź i powtórz te kroki. Przejdź po całej powierzchni biustu. Wiele kobiet decyduje się na ten ostatni krok pod prysznicem.
Dobrze poczuj klatkę piersiową. Zdjęcie: WikiHow Połóż się na plecach. Połącz palce wskazujące, środkowe i serdeczne prawa ręka. Poczuj lewą pierś opuszkami trzech środkowych palców małymi, okrężnymi ruchami. Ich obwód powinien wynosić 2 centymetry. Poczuj klatkę piersiową przesuwającą się od obojczyka do brzucha. A następnie, zaczynając od pachy, przesuń się z boku na środek. Powtórz powyższe z drugą ręką i przeciwną klatką piersiową. Aby upewnić się, że zbadałeś cały obszar, poruszaj się pionowymi liniami. Następnie wstań lub usiądź i powtórz te kroki. Przejdź po całej powierzchni biustu. Wiele kobiet decyduje się na ten ostatni krok pod prysznicem.
- Sprawdź, czy nie ma grudek lub innych zmian. Poinformuj lekarza o wszelkich znalezionych grudkach.
- Klatka piersiowa powinna być wyczuwalna z lekkim, średnim i silnym naciskiem przy każdym okręgu. Innymi słowy, wyczuj małe kółko z lekkim naciskiem, a następnie ponownie przemierz ten sam obszar, naciskając od średniego do silnego. Lekki nacisk pomaga wykryć zmiany w tkankach w pobliżu powierzchni skóry. Średni nacisk pozwala wyczuć głębsze tkanki, a najsilniejszy pomaga dotrzeć do najgłębszych tkanek przy żebrach.
Należy pamiętać, że wyniki autodiagnozy są sprzeczne. Niektóre badania pokazują, że samodiagnoza nie zwiększa prawdopodobieństwa wykrycia raka. Porozmawiaj ze swoim lekarzem o samodiagnozie raka piersi. Lekarz może zalecić dokładne zbadanie piersi, aby zauważyć zmiany, jeśli się pojawią.
Czynniki ryzyka raka piersi
 Ryzyko zachorowania na raka piersi wzrasta po 40 roku życia. Zdjęcie: WikiHow
Ryzyko zachorowania na raka piersi wzrasta po 40 roku życia. Zdjęcie: WikiHow Bardzo ważne jest wykrycie raka piersi na wczesnym etapie, zwłaszcza jeśli jesteś narażona na czynniki ryzyka zachorowania na raka: masz predyspozycje genetyczne, masz ponad 40 lat, podczas sondowania są guzki. W razie wątpliwości należy wykonać mammografię.
- Jeśli ktoś z Twojej rodziny miał raka piersi, zbierz szczegółowe informacje, które mogą pomóc Twojemu lekarzowi, takie jak rodzaj nowotworu (pierwotny lub wtórny), przeprowadzone leczenie lub zabieg chirurgiczny, odpowiedź na leczenie i wynik.
- Czasami leczenie rozpoczęte zaledwie kilka tygodni wcześniej może uratować życie. Nie odkładaj testów na później.
 Niektóre osoby są genetycznie predysponowane do raka piersi. Zdjęcie: WikiHow
Niektóre osoby są genetycznie predysponowane do raka piersi. Zdjęcie: WikiHow Bądź świadomy predyspozycji genetycznych. Kobiety są bardziej podatne na zachorowanie na raka piersi niż mężczyźni. Ponadto, jeśli któryś z Twoich bliskich krewnych (np. matka, siostra) miał raka piersi, istnieje większe prawdopodobieństwo zachorowania na raka piersi. Istnieją również dziedziczne mutacje genów, które predysponują kobietę do zwiększonego ryzyka raka piersi. Te mutacje genów to BRCA1 i BRCA2. Pięć do dziesięciu procent nowotworów piersi jest spowodowanych przez te mutacje genów.
- Kobiety rasy kaukaskiej są najbardziej narażone na zachorowanie na raka piersi.
- Niektóre Grupy etniczne bardziej podatne na zmutowane geny BRCA. Należą do nich osoby pochodzenia norweskiego, islandzkiego, holenderskiego i żydowskiego.
Wiele chorób, które obecnie masz, może wpływać na ryzyko zachorowania na raka piersi. Niektóre choroby mogą wpływać na ryzyko raka piersi. Kobiety, które już miały raka jednej piersi, są bardziej narażone na ponowne zachorowanie na raka.
 Niektóre choroby przyczyniają się do rozwoju raka. Zdjęcie: WikiHow
Niektóre choroby przyczyniają się do rozwoju raka. Zdjęcie: WikiHow
Osoby, które są w dzieciństwo były narażone na promieniowanie w okolicy klatki piersiowej, mają również zwiększone prawdopodobieństwo rozwoju guza. Ponadto inne fakty medyczne, takie jak rozpoczęcie miesiączki w wieku 11 lat lub wcześniej, mogą zwiększyć to ryzyko.
Powodem do niepokoju może być również rozpoczęcie menopauzy później niż zwykle. Jeśli kobieta stosuje terapię hormonalną po menopauzie lub nigdy nie była w ciąży, zwiększa to również jej ryzyko zachorowania na raka piersi.
Styl życia silnie wpływa na predyspozycje do raka piersi. Zagrożone są osoby otyłe, palacze i picie ludzi. Na przykład kobiety, które piją więcej niż trzy razy w tygodniu, zwiększają ryzyko zachorowania na raka piersi o 15%, a palacze, którzy zaczynają palić przed urodzeniem pierwszego dziecka, znajdują się w specjalnej strefie ryzyka.
Profilaktyka raka piersi
 Bardzo ważna jest profilaktyka raka piersi. Zdjęcie: WikiHow
Bardzo ważna jest profilaktyka raka piersi. Zdjęcie: WikiHow Wzrost liczby zachorowań na raka piersi wskazuje na potrzebę działań profilaktycznych mających na celu zmniejszenie ryzyka zachorowania. Aby zmniejszyć ryzyko zachorowania na raka, należy regularnie odwiedzać ginekologa, mammologa (wykonać mammografię), stale monitorować piersi, zmieniać styl życia na zdrowszy.


Co roku odwiedzaj swojego ginekologa. Podczas corocznego badania ginekologicznego lekarz zbada piersi pod kątem guzków lub nieprawidłowości. Jeśli lekarz stwierdzi coś niezwykłego, zaleci wykonanie mammografii.
Jeśli nie wiesz, do kogo zwrócić się o pomoc, skontaktuj się z lokalną przychodnią, lokalnym terapeutą. Twój terapeuta skieruje Cię do odpowiedniego specjalisty, w zależności od Twojej sytuacji. Możesz otrzymać mammografię za darmo lub niedrogo.
Rak piersi jest nadal najczęstszą chorobą u kobiet. Około 20 000 pacjentów rocznie nadal umiera w wyniku tej choroby. Wiele z nich może uzyskać szansę na wyzdrowienie, jeśli rak piersi zostanie wykryty w odpowiednim czasie.
Wczesna diagnoza jest ważna, ponieważ szanse na leczenie i powrót do zdrowia są tym większe, im mniejszy jest guz w momencie jego wykrycia. Guz, określany dotykiem, z reguły ma już rozmiar około 2-3 cm.
Celem wczesnej diagnozy jest wykrycie raka piersi już na etapie, kiedy guz jest jeszcze mały rozmiar i nie jest namacalne.
Kobiety nie powinny czekać, aż same odkryją guzek w piersi. Obecnie istnieje wiele metod diagnostycznych, które umożliwiają wykrycie raka piersi, a nawet jego początkowych objawów – i to nawet przed momentem, gdy pieczęć jest wyczuwalna i w efekcie przeradza się w chorobę zagrażającą życiu. Obejmują one mammografia cyfrowa, USG i MRI (rezonans magnetyczny).
Jednak: mimo postępu w dziedzinie medycyny, metody wczesnej diagnozy choroby w Niemczech są nadal niechętnie stosowane. Zgodnie z zapisami dotyczącymi wczesnej diagnostyki raka, kobietom poniżej 50 roku życia nadal zaleca się jedynie samodzielne badanie piersi poprzez sondowanie i wizytę u ginekologa w tym samym celu. I to pomimo tego, że wiadomo, że gdy w klatce piersiowej wyczuwa się pieczęć, choroba już postępuje. Tak więc badanie piersi nie jest w rzeczywistości sposobem na wczesną diagnozę choroby, ale raczej „jej późne wykrycie”.
2. Jak powstaje rak piersi?
Rak piersi nie zawsze tak wygląda.
Przyczyną tej choroby w większości przypadków (około 80 proc.) są komórki, które otaczają od wewnątrz przewody mleczne. Tutaj przechodzą przez fazę, podczas której są ostatecznie osadzane w przewodach mlecznych, których ściany „okrywają” je. Na tym etapie komórki nowotworowe nie rozprzestrzeniły się jeszcze po całym ciele. Ta faza nazywana jest „stadium in situ”, pierwszym etapem raka piersi, czyli „rakiem przewodowym in situ” lub w skrócie „DCIS”. W tej fazie rak zawsze i we wszystkich przypadkach uleczalny. Ponieważ na tym etapie nie ma tworzenia się pieczęci, a zmiany zachodzą tylko w komórkach, prawie niemożliwe jest określenie objawów choroby za pomocą dotyku. Zmienione w ten sposób komórki płatów piersi (u około 20 procent kobiet) niekoniecznie rozwijają się w raka piersi, jednak w skrócie nazywa się je „Carcinoma lobulare in situ” lub „CLIS”.
Po pewnym czasie komórki te z przewodów mlecznych wnikają do tkanek piersi. Ten proces nazywa się „ rak inwazyjny. Ten guz („prawdziwy” rak piersi) jest również uleczalny, o ile znajduje się tylko w piersi. Ale kiedy rak rozprzestrzenia się w krwiobiegu w całym ciele, a przerzuty nowotworu przenikają do ważnych narządów, nie można go już wyleczyć. W każdym razie może przejść w stan przewlekły lub, w najgorszym przypadku, szybko doprowadzić do śmierci. Dlatego celem wczesnej diagnozy raka piersi jest wykrycie choroby, gdy jeszcze nie rozprzestrzeniła się w organizmie. Albo jeszcze lepiej, zidentyfikuj chorobę, zanim stanie się niebezpieczna - a mianowicie pierwszy etap (DCIS).
Wczesne wykrycie raka piersi to zwiększona szansa na wyzdrowienie!
Rak piersi jest uleczalny, jeśli zostanie wykryty wcześnie. Zatem wczesna diagnoza choroby oznacza:
- Wykryj chorobę, zanim w piersi utworzy się wyczuwalny guzek.
- Terminowo zdiagnozować chorobę, aby zapobiec jej przejściu do agresywnego guza na wczesnym etapie procesu.
Musisz wiedzieć:
- Nie da się określić choroby na początkowym etapie przez wyczuwanie piersi, ponieważ nie każdy rodzaj raka piersi wiąże się z tworzeniem się pieczęci. Oznacza to, że badanie piersi przez palpację jest najprostszą metodą wykrywania raka i może wykryć tylko te guzy, które są wyczuwalne palpacyjnie (zwykle guzki większe niż 2 cm).
- Badanie ultrasonograficzne gruczołów sutkowych również nie jest w stanie wykryć raka piersi we wczesnym stadium.
3. Jakie istnieją metody diagnostyczne?
Mammografia
Mammografia umożliwia wczesne wykrycie choroby (DCIS), ponieważ w niektórych przypadkach (ok. 30 proc.) na zdjęciu rentgenowskim widoczne są niewielkie ślady (tzw. „mikrozwapnienia”). Takie mikrozwapnienia występują głównie w obecności wolno rozwijających się guzów przewodów mlecznych, podczas gdy szybko rozwijającym się guzom DCIS rzadko towarzyszą mikrozwapnienia. Te etapy szybkiego rozwoju (w około 70 procentach przypadków) są częściej wykrywane za pomocą rezonansu magnetycznego piersi. Około dwóch trzecich przypadków choroby nie jest wykrywanych podczas mammografii, ponieważ mikrozwapnienia nie są widoczne na mammografii.
Ponadto sama mammografia do diagnozowania raka na wczesnym etapie nie jest odpowiednia dla wszystkich kobiet. Gdy tkanka piersi jest nadal bardzo gęsta, większe guzy mogą również nie zostać wykryte. Powód: tkanka piersi w mammografii biały kolor tak jak sam rak piersi. Dopiero po zadokowaniu tkanki piersi i zastąpieniu jej tkanką tłuszczową niezawodność mammografii wzrasta. U niektórych kobiet dzieje się to z wiekiem, u niektórych wręcz przeciwnie, nigdy. Tak więc dla każdej kobiety istnieje pewien poziom dokładności w diagnozowaniu raka piersi za pomocą mammografii, zależy to od „gęstości” tkanki piersi.
Sonografia
Sonografia(USG piersi) jest ważnym uzupełnieniem mammografii, szczególnie dla kobiet z w pełni rozwiniętą tkanką piersi. Za pomocą ultradźwięków lekarz może „zajrzeć” w gęstą tkankę piersi i wykryć raka, gdy nie można tego zrobić za pomocą mammografii. Ponadto w ten sposób można wykryć łagodne cysty. Ultradźwięki pokazują również zmiany w tkance piersi i narośle przypominające nowotwory, których nie można wykryć przez badanie dotykowe. Jednak tylko USG lub tak zwana „sonografia 3D” nie jest przeznaczona do wczesnej diagnostyki choroby. Powód: Niemożliwe jest dokładne zdiagnozowanie raka na wczesnym etapie za pomocą ultradźwięków. Ultrasonografia jest ważnym uzupełnieniem mammografii, zwłaszcza gdy badanie wykonuje doświadczony specjalista. Ale nie może zastąpić mammografii.
Obrazowanie metodą rezonansu magnetycznego na podstawie magnetycznego rezonansu jądrowego (MRI)
MRI, podobnie jak USG, jest metodą badania bez użycia promieniowanie rentgenowskie. Jednak w przeciwieństwie do ultradźwięków, MRI może wykryć raka we wczesnym stadium. Szczególnie silną stroną diagnostyczną MRI jest to, że wykrywa ona biologicznie agresywne nowotwory we wczesnym stadium w oparciu o zwiększony przepływ krwi - zwłaszcza w tych początkowych stadiach, które spieszą się z tworzeniem mikrodepozytów, dzięki którym można je wykryć w mammografii. W tych stadiach nowotworu, a także w obecności agresywnych raków inwazyjnych będących ich konsekwencją, mammografia jest tak samo „ślepa” jak w badaniu gruczołów sutkowych o gęstej tkance gruczołowej. Jednak ta sama zasada dotyczy MRI: metoda jest najbardziej przekonująca tylko wtedy, gdy technika, technika, a zwłaszcza doświadczenie lekarza są na odpowiednim poziomie.
Każda metoda ma swoje ograniczenia - chodzi więc o odpowiednią kombinację!
Oznacza to, że żadna technika badawcza (mammografia, ultrasonografia lub MRI) stosowana bez dodatkowych metod nie jest w stanie wykryć wszystkich rodzajów raka we wczesnym stadium. Każda pojedyncza metoda ma swój własny cel w procesie diagnozowania raka piersi, dlatego tak ważne jest ich prawidłowe łączenie. Która kombinacja jest dla Ciebie odpowiednia, zależy w dużej mierze od Twojego wieku, cech tkanki piersi, gęstości piersi, osobistego profilu ryzyka i indywidualnej potrzeby uzyskania wiarygodnej diagnozy.
![]()
- Mammografia wszystkie kobiety powinny zasadniczo brać pod uwagę podstawy wczesnej diagnozy choroby, przyczynia się to również do wykrywania raka piersi we wczesnych stadiach.
- Sonografia uzupełnia mammografię, w której samo prześwietlenie nie jest wystarczające.
- Trzymać MRI galaretka ma sens, jeśli Twoja rodzina miała już przypadki raka piersi i / lub jajnika. Ponadto rezonans magnetyczny jest również najdokładniejszym sposobem diagnozowania choroby u kobiet z gęstą tkanką piersi. Jest najbardziej niezawodny w wykrywaniu biologicznie agresywnych nowotworów we wczesnych stadiach. Najbardziej wiarygodnie wykrywa obecność raka piersi i komórek o potencjale biologicznie agresywnym.
Łączenie różnych metod diagnostycznych zwiększa wskaźnik wykrywalności chorób w porównaniu do korzystania z dowolnej pojedynczej metody.
4. Mammografia przesiewowa to dopiero pierwszy krok
Rak piersi nie zawsze ma miejsce, dlatego badania mammograficzny nie są odpowiednie dla każdej kobiety.
Wszystkie gruczoły sutkowe są różne. Dlatego rak piersi u każdej kobiety objawia się inaczej. Niedrogie metody standardowe, takie jak mammografia przesiewowa, nie mogą zastąpić indywidualnej metody wczesnego wykrywania raka piersi, którą jako kobieta powinnaś stosować. Ponieważ w celu dopasowania metody diagnostycznej do indywidualnych czynników ryzyka i potrzeb profilaktycznych konieczny jest wieloetapowy, przejrzysty proces diagnostyczny, który po konsultacji z doświadczonym specjalistą pozwoli łączyć różne metody badania w celu dokładna diagnoza. Dlatego mammografia przesiewowa, która w pytaniu to dopiero pierwszy krok w diagnozie.
W ramach mammografii przesiewowej wykonywane są dwa prześwietlenia każdej piersi, bez uprzedniego badania lekarskiego lub określenia indywidualnego profilu ryzyka, które następnie oceniane są przez dwóch specjalistów. Wnioski lekarzy są zgłaszane za kilka dni. Jeśli w kolumnie „diagnoza” jest napisane „badanie mammograficzne bez patologii”, oznacza to, że mammografia nie wykazała wyraźnych zmian. Ponieważ mammografia nie może wykryć wszystkich rodzajów raka piersi, to zdanie niekoniecznie oznacza, że Twoje piersi są zdrowe. Ponadto nie będziesz w stanie w ogóle dowiedzieć się, czy możliwe jest wykrycie choroby gruczołów sutkowych na wczesnym etapie tylko za pomocą mammografii.
Przy okazji: w 75% przypadków rak piersi nie jest wykrywany za pomocą mammografii przesiewowej.
Przesiewowe badania mammograficzne wykonuje się wyłącznie u kobiet w wieku od 50 do 69 lat. Chociaż wśród przedstawicieli tego Grupa wiekowa rak piersi nie jest już tak powszechny. Coraz częściej kobiety poniżej 50 roku życia są dotknięte tą chorobą i często mają agresywne i szybko rosnące guzy. W przypadku kobiet w tej grupie wiekowej, jak również powyżej 69 roku życia, wczesne rozpoznanie choroby metodą z wynikami wizualnymi nie jest możliwe. Ale jeśli obecność guza została wykryta zbyt późno, na przykład dlatego, że kobieta odkryła go poprzez samobadanie przez sondowanie, wtedy szanse na wyzdrowienie są zmniejszone.
5. AIM pracuje dla Ciebie.
Kobiety potrzebują spersonalizowanej metody wykrywania raka piersi na wczesnym etapie.
Komitet Indywidualnej Diagnostyki Raka Piersi (AIM e.V.) to stowarzyszenie lekarzy, pacjentów z rakiem piersi, a także kobiet, które nie cierpią na tę chorobę, które chcą wesprzeć stowarzyszenie indywidualnej wczesnej diagnostyki raka piersi. Celem AIM jest zapewnienie w Niemczech zindywidualizowanej i zorientowanej na czynniki ryzyka wczesnej diagnostyki raka piersi przy użyciu wszystkich metod z wizualnymi wynikami dziś iw przyszłości.
Lekarze AIM chcą zapewnić kobietom w każdym wieku możliwość wczesnego wykrycia raka i dalszego leczenia choroby za pomocą diagnostyki spełniającej najwyższe międzynarodowe standardy jakości. W tym przypadku najważniejsza jest metoda diagnozy gruczołu sutkowego z uwzględnieniem indywidualnego profilu ryzyka każdej kobiety, a także osobista porada lekarska dotycząca możliwości profilaktyki i sposobów leczenia choroby. Bo tylko w ten sposób, w przeciwieństwie do standardowego i anonimowego badania przesiewowego, możliwe jest osiągnięcie optymalnego wyniku dla każdej kobiety.
Certyfikat jakości MRI piersi
MRI piersi: Stowarzyszenie na rzecz Spersonalizowanej Diagnostyki Piersi (AiM) opracowuje certyfikat jakości
MRI piersi jako standardowa metoda wczesnego wykrywania raka piersi – tak czy nie? Odpowiedź na to pytanie jest obecnie potwierdzona licznymi badaniami naukowymi, m.in. Christiane K. Kuhl i Wendy Berg, dość przekonująco: Dzięki postępowi technicznemu i metodologicznemu rezonans magnetyczny gruczołów sutkowych jest dziś jedną z najbardziej pouczających metod. w diagnostyce raka piersi.
Krytycy, którzy teraz odmawiają zastosowania rezonansu magnetycznego piersi, nadal cytują często błędne pozytywne i negatywne wnioski jako „niezaprzeczalny argument”. Pomija to, co następuje: zgodnie z doświadczeniami prezesów Towarzystwa Indywidualnej Diagnostyki Piersi prof. Uwe Fischera i prof. Christiane Kuhl problemem nie jest sama metoda badania, przyczyną błędnego wniosku jest raczej brak kwalifikacje, a także brak niezbędnych wyposażenie techniczne w gabinetach lekarskich i klinikach. Konsekwencją tego są znaczne różnice w jakości podczas badania i oceny MRI gruczołów sutkowych.
Certyfikat jakości MRI piersi, który został opracowany przez Stowarzyszenie na rzecz Indywidualnej Diagnostyki Piersi (AiM) pod kierownictwem prof. Uwe Fischera i prof. Christiane Kuhl, powinien pomóc w zapewnieniu jakości obrazowania raka piersi metodą rezonansu magnetycznego w całych Niemczech. W sierpniu 2010 r. Centrum Diagnostyki Chorób Piersi w Getyndze zostało uznane za pierwszy ośrodek według standardu AiM poziom 2 (poziom ekspercki) przez Departament Kontroli Technicznej Ochrony Radiologicznej. Klinika Radiologii Reńsko-Westfalska Uniwersytet Techniczny Miasto Akwizgran (RWTH) również wkrótce otrzyma certyfikat jako pierwszy ośrodek uniwersytecki „poziomu eksperckiego”.
Certyfikat wydawany jest na 2 różnych poziomach: „MRI piersi na wysokim poziomie” oraz „MRI piersi na poziomie eksperckim”. Przychodnie i kliniki, które zakupią ten certyfikat, muszą poświadczyć dostępność określonego sprzętu, dodatkowo minimalną liczbę badań (dla wysokiego poziomu jest to co najmniej 250 diagnostycznych rezonansów magnetycznych piersi rocznie, dla poziomu eksperckiego 500 diagnostycznych badań piersi badania MRI i ponad 100 interwencji pod kontrolą MR). Uzyskanie certyfikatu, zdaniem prof. Fischera, znacznie zwiększy motywację diagnostów piersi do modernizacji sprzętu i poprawy jakości oceny. „Ponadto certyfikat ten zapewnia przejrzystość między lekarzami a kobietami wymagającymi leczenia” – mówi prof. Fischer. „Doprowadzi to w perspektywie średnioterminowej do skoncentrowania badań ze sprawdzoną wiedzą specjalistyczną na współpracownikach posiadających certyfikaty ekspertów, a w dłuższej perspektywie liczba naukowców o wysokiej wiedzy specjalistycznej wzrośnie”.
Nowoczesna diagnostyka piersi: Dane - Fakty - Koncepcje.
Epidemiologia
Rak piersi jest najczęstszą chorobą nowotworową u kobiet na Zachodzie. W ciągu jej życia jedna na dziewięć kobiet – według najnowszych danych z Holandii, nawet jedna na osiem kobiet – zachoruje na raka piersi. W Niemczech co roku diagnozuje się około 56 000 kobiet
„rak sutka”. Udział raka piersi u kobiet to 38 procent nowych przypadków raka. Wśród kobiet w wieku od 40 do 50 lat rak piersi jest najczęstszym nowotworem. W Niemczech co roku umiera prawie 18 000 kobiet z potwierdzoną diagnozą raka piersi. W porównaniu z krajami UE Niemcy znajdują się pośrodku rankingu zgonów z powodu raka piersi, a także nowych przypadków raka. W ostatnim czasie, prawdopodobnie w wyniku regresji hormonalnej terapii zastępczej, zgodnie z trendem, zachorowalność na raka piersi spada. Jednak wiek przy pierwszej diagnozie nadal się zmniejsza.
Wczesne wykrycie choroby jako racjonalna strategia medyczna
Rokowanie raka piersi w dużej mierze zależy od wielkości guza, agresywności guza i stadium choroby. Jeśli mówimy o czasie diagnozy i choroba jest ograniczona do piersi (bez zajęcia węzłów chłonnych i przerzutów odległych), to obecnie około 97% przypadków ma czas przeżycia 10 lat. Jeśli rak już rozprzestrzenił się na pachowe węzły chłonne, to 10-letnie rokowanie spada do mniej niż 80 procent. W obecności przerzutów odległych przeżywalność spada gwałtownie do poniżej 30 procent. Zadaniem diagnostyki raka piersi jest wykrycie choroby we wczesnym stadium, w miarę możliwości ograniczonej tylko do gruczołu sutkowego.
Metody badawcze w diagnostyce piersi
W tym celu, oprócz inspekcji i badania palpacyjnego, dostępne są medyczne techniki obrazowania, takie jak mammografia, USG piersi i MRI piersi. W przypadku stwierdzenia nieprawidłowości podczas diagnozy możliwe jest przeprowadzenie przezskórnej analizy histologicznej w postaci punkcji lub biopsji próżniowej.
Badania kliniczne
Badanie kliniczne wraz z zebraniem danych anamnestycznych obejmuje badanie i badanie dotykowe obu piersi. Podczas badania można wykryć napięcie skóry i cofnięcie brodawki lub zmiany zapalne, które mogą wskazywać na nowotwór złośliwy. Podczas badania palpacyjnego warto zwrócić uwagę na gęstość i powstawanie węzłów. Zgodnie z danymi z badań, oczywiście nie ma gwarancji, że zmniejszenie śmiertelności wśród kobiet w grupie wiekowej od 40 do 69 lat można osiągnąć poprzez samobadanie. Podkreśla również wdrożenie obecnej dyrektywy S3: „Samobadanie piersi, nawet przy regularnym stosowaniu i treningu, jako jedynej metody, nie jest w stanie zmniejszyć śmiertelności z powodu raka piersi”. Jednak kobiety, które regularnie przeprowadzają samokontrolę, mają więcej zdrowy tryb życiażycia wykazują lepszą „świadomość stanu swoich piersi”. Dlatego też medyczne stowarzyszenia zawodowe nadal zalecają samobadanie piersi, chociaż badanie palpacyjne faktycznie nie wykrywa choroby we wczesnym stadium.
Mammografia rentgenowska
Mammografia rentgenowska jest obecnie wykorzystywana jako główna metoda obrazowania medycznego do wczesnego wykrywania raka piersi. Obszary mammografii to oznaczanie mikrozwapnień oraz wykrywanie zmian w obszarach tkanki tłuszczowej spowodowanych nowotworami. Zawartość mammografii rentgenowskiej jest jednak bardzo zróżnicowana w zależności od gęstości tkanki w piersi. Obecnie rozróżnia się cztery typy gęstości mammograficznej, w zależności od odpowiadającej proporcji tkanki tłuszczowej i gruczołowej (ACP typ I-IV; ACR = American College of Radiology). U kobiet z niską gęstością tkanek (głównie tkanka tłuszczakowata, typ I gęstości AKP) mammografia osiągnęła wysoki stopień pewności w wykrywaniu raka piersi. U kobiet z inwolucyjnie rozwiniętymi piersiami (gęstość AKP 3 i 4) czułość mammografii spada poniżej 40%. Ze względu na te poważne ograniczenia, kobietom z niejednorodnym, gęstym lub bardzo gęstym miąższem w mammografii (AKP III, AKP IV) zaleca się zastosowanie drugiego rodzaju obrazowania medycznego (np. USG, MRI piersi) do diagnozy.
Obecnie do badań kobieca pierś coraz częściej korzysta z technologii cyfrowych. Czyniąc to, konieczne jest rozróżnienie między „cyfrową” mammografią a prawdziwie cyfrową pełnoprawną mammografią. Jeżeli pierwszemu typowi towarzyszy wyższa dawka promieniowania w porównaniu z mammografią konwencjonalną („filmową”) (!), to dawkę promieniowania do mammografii szerokokątnej można zmniejszyć w porównaniu z diagnostyką konwencjonalną – ze znacznie większą pewnością diagnostyczną.
Mammografię najczęściej wykonuje się w formie tzw. mammografii dwupłaszczyznowej. Jednocześnie badanie przedstawia dwie standardowe płaszczyzny - ze skośną przyśrodkowo-boczną trajektorią promieni (SML) oraz z czaszkowo-ogonową trajektorią promieni (CC). Kryteria dobrego dostrojenia systemu i bezawaryjnej jakości obrazu obejmują tzw. czterostopniowy System PGMI(PGMI = bardzo dobry, dobry, umiarkowany, niewystarczający) lub trójstopniowy system stosowany w Niemczech.
Wyniki mammografii są opisane zgodnie z tak zwanym „Leksykonem BI-RADS” Amerykańskiego Kolegium Radiologii (BI-RADS = Breast Imaging Interpretation and Recording System). Jednocześnie określa się i opisuje 3 główne wyniki badania: ogniska / pieczęcie, zwapnienie i naruszenie architektury.
Po przeanalizowaniu obrazu i opisaniu wyników badania obowiązkowa jest kategoryzacja mammografii rentgenowskiej. Opis kategorii raportów BI-RADS może występować na etapach 0, 1, 2, 3, 4, 5 lub 6, z dodatkowymi podziałami kategorii 4 na podgrupy 4A, 4B i 4C. Kategoryzacja BI-RADS wyraża prawdopodobieństwo wystąpienia zmiany złośliwej. Ponadto zalecenia dotyczące dalszego postępowania wynikają z kategoryzacji BI-RADS.
USG piersi (USG piersi)
USG piersi, obok mammografii, jest najczęściej stosowaną metodą obrazowania medycznego w diagnostyce piersi. Metoda jest bezpieczna biologicznie. fale dźwiękowe, które są przesyłane do tkanki piersi i których echa są odbierane, prowadzą do wizualizacji struktur wewnątrzsutkowych. Czynnikami decydującymi są właściwości mechaniczne tkanki, takie jak gęstość i prędkość dźwięku, które różnią się zwłaszcza w tkance tłuszczowej, tkance łącznej i zwapnieniach. Jeśli te składniki pojawiają się blisko siebie, jak w niejednorodnej tkance gruczołowej, wzrasta echogeniczność. Ponieważ w nowotworach zwykle dominuje tylko jedna tkanka składowa, widoczne są „ciemne plamy”, a zatem w jasnym otoczeniu gruczołu są one zwykle lepiej zarysowane niż w mammografii. Inne możliwości pojawiają się w analizie dynamicznej ze sprawdzaniem sprężystości i ruchliwości przestrzeni (z punktu widzenia ultradźwięków). Dzięki technologii pozwalającej na przeglądanie obrazów w przekroju można lepiej określić głęboko położone struktury i procesy zachodzące na obrzeżach. Dodatkowe informacje można uzyskać za pomocą ultrasonografii dopplerowskiej poprzez ocenę stopnia unaczynienia zmian. Ultradźwięki są ograniczone słabą rozdzielczością przestrzenną mikrozwapnień, które wciąż stanowią obszar mammografii.
Ze względu na indywidualne i ręczne sterowanie przetwornikiem ultradźwiękowym metoda ta nie jest dobrze wystandaryzowana. USG piersi jest więc determinowane, wraz z jakością sprzętu, w decydującym stopniu przez umiejętności i doświadczenie badającego. Czas badania zależy od wielkości piersi, zdolności oceniającej tkanki oraz liczby zależnych wyników badań. Z reguły zabieg ten trwa od 3 do 5 minut z każdej strony, ale w trudne przypadki czas trwania może wzrosnąć do ponad 15 minut.
Do USG piersi nadają się wyłącznie głowice liniowe o wysokiej rozdzielczości i średniej częstotliwości ≥ 7 MHz. Jeśli częstotliwość jest zbyt wysoka, zdolność oceny może się ponownie pogorszyć. Chociaż przy częstotliwości nośnej > 13 MHz wysoka rozdzielczość w obszarze powierzchownym jednak głębsze warstwy tkanek nie będą dostatecznie zobrazowane za pomocą takiego czujnika. Ogólnie rzecz biorąc, wysokie częstotliwości należy dostosować, aby zbadać wymaganą głębokość penetracji. Najlepszym rozwiązaniem tego problemu są przetworniki szerokopasmowe, które obejmują szeroki zakres częstotliwości. Wadą przetworników o wysokiej rozdzielczości jest ograniczona szerokość pola obrazu (typowo 3,8 cm). Nowoczesne urządzenia mają jednak do dyspozycji elektroniczny skaner trapezowy, który pozwala ustawić szerokość pola obrazu na głębokość > 5 cm przy badaniu dużych piersi.
Obszary zastosowania USG piersi obejmują:
- wstępna diagnoza bezobjawowych młodych kobiet,
- główne zastosowanie w diagnostyce kobiet z objawami
- nakłucia, które są wykonywane pod kontrolą USG, oraz
- pełna diagnostyka kobiet o gęstej strukturze tkanek podczas mammografii.
Głównym celem ultrasonografii jest wykrycie, aw szczególności scharakteryzowanie zmian w piersi w przypadku podejrzenia raka piersi. W tym celu istnieje szereg różnicowych kryteriów oceny diagnostycznej, które zostały szczegółowo opisane w leksykonie BI-RADS i Niemieckim Towarzystwie Ultrasonografii w Medycynie (DEGUM).
Na podstawie kategoryzacji wyników badania mammograficznego RTG badanie USG ocenia się zgodnie z siedmiopoziomowym systemem BI-RADS (system USG – BIRADS. 0, 1, 2, 3, 4, 5 i 6). Wyniki wynikające z odpowiedniego zamówienia są identyczne z wynikami mammografii.
MRI piersi (rezonans magnetyczny piersi)
Mammografia rentgenowska i USG piersi pozwalają uzyskać obraz wewnątrzsutkowych struktur tkanki poprzez charakterystykę tkanki pochłaniającej promienie rentgenowskie lub odbijającej fale ultradźwiękowe. Natomiast podczas obrazowania metodą rezonansu magnetycznego (MRI) wykrycie złośliwych guzów piersi następuje z powodu wykazania zwiększonego unaczynienia.
Dane z ostatnich 10 lat jednoznacznie wskazują, że MRI piersi jest najczulszą metodą wykrywania raka piersi, zarówno w przypadku guzów przewodowych (DCIS), jak i raka inwazyjnego.
Doskonałe wyniki MRI piersi można osiągnąć tylko przy wysokiej jakości technicznej i metodologicznej oraz wysokim profesjonalizmie lekarza. Należy zauważyć, że obecnie nie ma gwarancji jakości badań rezonansu magnetycznego, a obecne korzyści płynące ze stowarzyszenia lekarzy są dalekie od odzwierciedlenia nowoczesnych metod badawczych.
Analiza MRI piersi uwzględnia kryteria morfologiczne oraz te dotyczące wzmocnienia kontrastu. Zwykły schemat punktacji opisuje nieprawidłowe wyniki badań, w tym kryteria kształtu, rozgraniczenie, rozkład, a także początkowe i kolejne sygnały po podaniu środka kontrastowego. W wynikach badań MRI zasadnicza różnica między ogniskiem (< 5 mm), очаговыми поражениями (объемного характера) и необъемными («немассивными») поражениями.
Zastosowanie mammografii MR jest zawsze właściwe, gdy inne metody badania dają niejasne wyniki lub wskazują na ograniczenia. Występuje to zwykle w ramach leczenia wstępnego w przypadku wykrycia raka piersi, a nawet w przypadku raka inwazyjnego wykrytego w USG lub mammografii oraz u kobiet z mikrozwapnieniami, u których podejrzewa się raka przewodowego in situ lub np. nowotwór potwierdzony biopsją próżniową pod kontrolą mammografii. Jest to ważne, ponieważ rakowi przewodowemu in situ (DCIS) często towarzyszą niepełne zwapnienia, więc prawdziwy zasięg w czasie mammografii może być niedoszacowany.
Ponieważ MRI może bezpośrednio wykryć raka przewodowego in situ (tj. wykrycie raka przewodowego in situ nie zależy od obecności lub braku zwapnień), umożliwia to uzyskanie dokładniejszych rzeczywistych wyników badania. MRI jest również stosowany do usprawnienia obserwacji po operacji oszczędzającej pierś, do wykrywania guzów pierwotnych w sytuacjach nieznanej lokalizacji guza pierwotnego lub do monitorowania pacjentów przed chemioterapią. W zasadzie rezonans magnetyczny piersi może mieć na celu rozwiązywanie problemów diagnostycznych (na przykład, gdy istnieje kilka niejednoznacznych wyników u pacjentek z mammografią piersi o dużej gęstości).
Mammografia MR jest szczególnie ważna dla wczesnego wykrywania. MRI jest szczególnie przydatne w badaniu kobiet z wysokim ryzykiem zachorowania na raka piersi. Należą do nich kobiety z wykrytą patogenną mutacją w genie raka piersi lub kobiety, których rodziny miały częste przypadki raka piersi lub jajnika (na przykład 2 lub więcej przypadków w tej samej linii, zwłaszcza w wieku choroby< 50 лет). В основном ежегодно рекомендуется проходить МРТ для раннего обнаружения в более чем 20 %, начиная с возраста потенциального риска заболевания. Имеет смысл использовать МРТ в качестве дополнительного метода раннего обнаружения заболевания у женщин, у которых были получены результаты гистологического исследования, и которые относятся к категории женщин с повышенным риском развития рака молочной железы. К ним относятся женщины, у которых оперативно обнаружен дольковый рак молочной железы in situ или атипичная протоковая гиперплазия. Наконец, ежегодное обследование МРТ для раннего выявления болезни имеет важное значение для женщин, которые находятся в группе повышенного риска развития рака груди, из-за получения так называемого «полного облучения лимфатических узлов» для лечения лимфогранулематоза (лимфомы Ходжкина). Все раннее проведённые исследования по теме «Использование МРТ для раннего обнаружения болезни у женщин повышенной группы риска развития рака молочной железы» единогласно подтверждают, что эффективность МРТ в выявлении рака молочной железы (инвазивного или внутрипроточного) значительно выше, чем при маммографии. Со значением эффективности обнаружения от 90 до 95 процентов, МРТ примерно в два-три раза выше, чем маммографии (30 — 40 процентов). Даже при комбинированном использовании маммографии и УЗИ эффективность обнаружения повышается только до около 50 процентов — что доказывает, что даже дополнительное использование УЗИ не может заменить МРТ.
Podczas diagnozowania kobiet z normalnym, a nie podwyższonym ryzykiem choroby, MRI jest dziś rzadko stosowany, przede wszystkim pod względem kosztów. Ponieważ im niższa ogólna zapadalność na raka piersi, tym zdrowsze kobiety muszą być badane pod kątem dodatkowego raka za pomocą MRI. Jednak wszystkie poprzednie dane wskazują, że „gradient wrażliwości” między MRI a mammografią jest w dużej mierze niezależny od ryzyka zachorowalności kobiety. Oznacza to, że nawet w przypadku kobiet z normalnym ryzykiem choroby rezonans magnetyczny jest dokładniejszy niż mammografia i USG. Jednak: bardzo rzadko, ale zdarzają się takie przypadki, że przy niskim współczynniku zapadalności nowotwór złośliwy nie jest widoczny za pomocą mammografii i USG i jest wykrywany tylko za pomocą MRI.
Warunkiem zastosowania MRI do diagnozy u kobiet z normalnym ryzykiem choroby jest wykonanie MRI przez doświadczonego specjalistę oraz dostępność minimalnie inwazyjnych technik biopsji. Istnieje ogromna liczba kobiet, które są zainteresowane wczesnym wykrywaniem raka piersi za pomocą MRI, należy je poinformować o zaletach i wadach tak intensywnej metody wczesnego wykrywania choroby: o ograniczeniach MRI, potrzebie dodatkowa diagnostyka mammograficzna (MRI nie zastępuje mammografii) oraz o ewentualnej fałszywie dodatniej diagnozie i jej konsekwencjach.
Analiza korzystnych obrazów MRI prowadzi do obowiązkowej końcowej klasyfikacji ogólnych wyników badania według siedmiopunktowej skali systemu BI-RADS (MRM-BIRADS 0, 1, 2, 3, 4, 5 i 6). Po dokonaniu oceny systemem MRM-BIRADS następuje ocena z uwzględnieniem wyników innych metod badawczych do ogólnej oceny studiów według systemu BIRADS.
Biopsja (metoda biopsji przezskórnej)
Wyniki BIRADS kategorii 4 lub 5 powinny być wyjaśnione przede wszystkim przez biopsję przezskórną i zweryfikowane przez analizę histologiczną. Odpowiednie wyniki badań zwykle nie powinny prowadzić do tego rodzaju nieodpowiedniego leczenia podstawowego (np. zabiegu chirurgicznego). Istnieją dwie metody wykonywania przezskórnej biopsji ambulatoryjnej. Pierwsza metoda to biopsja igłowa, za pomocą której można pobrać z dużą prędkością od trzech do pięciu próbek tkanek. Ta metoda jest najlepiej stosowana w interwencjach pod kontrolą USG. Drugą metodą jest biopsja próżniowa, za pomocą której pobierane są fragmenty tkanki w postaci cylindrów o średniej grubości 20 G. Metoda próżniowa jest zwykle wykorzystywana do badania stereotaktycznego mikrozwapnień za pomocą biopsji pod kontrolą MR. Nakłucie cienką igłą jest stosowane w celu pobrania objawowych torbieli lub wystających węzłów chłonnych pachowych.
Biopsja powinna być wykonywana pod kierunkiem określonej techniki obrazowania medycznego, która pokazuje najbardziej nasilone stany, należy zauważyć, że interwencje pod kontrolą USG są łatwiejsze do wykonania niż biopsja stereotaktyczna. Biopsja MR jest kosztowna i ma zastosowanie tylko wtedy, gdy inne badania nie mogą wyraźnie wykazać istotnych zależności.
Stany wymagające interwencji chirurgicznej, które są ukryte, powinny zostać zauważone przez chirurga przed operacją. Dotyczy to przede wszystkim wyraźnych mikrozwapnień, ale także nienamacalnych zaburzeń w architekturze i ogniskach. Z reguły takie Lokalizacja oznaczyć cienkim drutem, który umieszcza się w miejscu zamierzonego usunięcia lub w rejonie charakterystycznych punktów celowniczych. Znakowanie odbywa się również poprzez wprowadzanie zszywek lub loków. Przed zabiegiem, zwłaszcza w przypadku występowania mikrozwapnień, konieczne jest pobranie próbek niezbędnych do całkowitego usunięcia i ewentualnie ponownej ekstrakcji.
Koncepcje wczesnego wykrywania raka piersi
W celu wczesnego wykrywania raka piersi wiele towarzystw specjalistycznych zaleca regularne stosowanie mammografii rentgenowskiej od 40 roku życia, gdyż w ten sposób istnieje możliwość zwiększenia przeżywalności badanych kobiet. Odstęp między ankietami w danych wynosi zwykle od jednego do dwóch lat.
Klasyczna mammografia przesiewowa to kompleksowe badanie masowe, na przykład w Niemczech kobiety w wieku od 50 do 69 lat, nawet bez objawów, są zapraszane co dwa lata na poddanie się mammografii rentgenowskiej. Badania kliniczne, USG i MRI nie są stosowane jako środki priorytetowe. Ocena mammografii następuje dwukrotnie po pewnym czasie. Odsetek powtórnych wniosków (odsetek kobiet poddawanych powtórnemu badaniu) z niejasnymi wynikami badania według wytycznych europejskich nie powinien przekraczać 7 proc. (później 5 proc.). W przypadku ponownego kierowania kobiet z niejednoznacznymi wynikami badań, odpowiedzialny za nie lekarz określa sposób postępowania.
Doświadczenie w programach przesiewowych badań mammograficznych w innych krajach (m.in. w Wielkiej Brytanii, Kanadzie, Holandii, Norwegii) sięga ponad 30 lat. W krajach, które nie miały odpowiedniej infrastruktury mammograficznej przed wprowadzeniem badań przesiewowych (takich jak Wielka Brytania), wykazano, że śmiertelność spadła nawet o 30 procent dzięki powszechnej koncepcji zaproszenia do badania. Niemcy oferują inne warunki porównania, ponieważ od ponad 30 lat odbywa się tak zwany szary screening, w którym bierze udział około 30 procent kobiet. W Niemczech nadal nie ma dowodów na potencjalne zmniejszenie śmiertelności w wyniku mammografii przesiewowej. Dane z innych krajów pokazują również, że w szczególności małe guzy można wykryć podczas badań przesiewowych podczas badania masowego. Oczywiście, w sumie wszystkich koncepcji badań przesiewowych, raki interwałowe są ustalone w kolejności 25-35 procent.
Koncepcje zindywidualizowanego i dostosowanego do ryzyka wczesnego wykrywania raka piersi w przeciwieństwie do programów przesiewowych kierują się nie danymi z tabeli adresowej (kryterium doboru i zapraszania kobiet jest data urodzenia), ale specyficznymi profilami ryzyka i indywidualną sytuacją kobiet. Obejmuje to indywidualne wykrywanie potencjalnie zwiększonego ryzyka zachorowania na raka piersi (np. predyspozycje rodzinne, patogenne mutacje w genie raka piersi, histologicznie potwierdzone zmiany graniczne, gęstość tkanek w mammografii pomenopauzalnej), a także indywidualne zastosowanie technik obrazowania diagnostycznego, w zależności od na określonej gęstości tkanki na mammografii.
Niepublikowane dane pokazują, że stosując zindywidualizowane i dostosowane do ryzyka koncepcje, możliwe jest zwiększenie wykrywalności raka piersi z 6 ppm do ponad 10 ppm. Jednocześnie możliwe jest zmniejszenie liczby niezauważonych raków do mniej niż 2 proc. Należy zauważyć, że takie nowoczesne koncepcje prowadzą do wzrostu kosztów w porównaniu do klasycznych badań mammograficznych, ze względu na łączne stosowanie różnych metod badawczych (mammografia, USG, MRI).
Krytycy tej metody wczesnego wykrywania choroby twierdzą, że USG i MRI nie są zalecane do wczesnego wykrywania u kobiet bez zwiększonego ryzyka zachorowania na raka piersi. Ponieważ nie było danych z prospektywnych selektywnych badań, które wykazałyby, że dodatkowe zastosowanie tych metod prowadzi do zmniejszenia śmiertelności z powodu raka piersi w porównaniu z wczesnym wykrywaniem tylko za pomocą mammografii.
Ponadto należy zwrócić uwagę na:
Wczesne wykrywanie za pomocą mammografii jest jednym z najlepiej zbadanych środków zapobiegawczych we współczesnej medycynie. Jego skuteczność w zmniejszaniu śmiertelności na podstawie prospektywnych randomizowanych badań jest dość dobrze udowodniona. Tylko dlatego, że tak jest, nie jest konieczne powtarzanie całego procesu dla każdej dodatkowej metody diagnostyki piersi – ale możemy i powinniśmy opierać się na tym, co zostało stworzone wyłącznie do wczesnego wykrywania mammograficznego.
Efekt zmniejszenia śmiertelności komplementarnych niemammograficznych metod wczesnego wykrywania można przewidzieć na podstawie znanych skutków zmniejszania śmiertelności mammografii oraz różnicy we wskaźnikach wykrywalności raka między mammografią a łączonymi metodami wczesnego wykrywania. Krótko mówiąc, korzyści z dodatkowych metod wczesnego wykrywania można uznać z wystarczającym bezpieczeństwem również w odniesieniu do zmniejszenia śmiertelności zgodnie z zasadami medycyny opartej na dowodach.
W koncepcji wczesnego wykrywania raka piersi u kobiet wysokiego ryzyka (na przykład wykryta patogenna mutacja genów raka piersi BRCA1 lub BRCA2 lub kobiety z ryzykiem wykrycia heterozygoty ≥ 20% lub z ryzykiem choroby w ciągu życia ≥ 30 proc. z nieinformacyjnym badaniem genetycznym) rozpoczyna samobadania, badania palpacyjne przez lekarza, USG i mammografię MR począwszy od 25 roku życia lub 5 lat przed osiągnięciem wieku najwcześniejszej choroby w rodzinie. Od 30 roku życia zalecana jest dodatkowa mammografia.
Wyjaśnienie diagnozy pacjentów objawowych
Jeśli masz objaw wskazujący na raka piersi, koniecznie poddaj się mammografii (tzw mammografia medyczna) jeśli pacjent osiągnął pewien wiek (około 40 lat). Podstawową metodą diagnostyczną dla młodych kobiet jest USG piersi.
do spowiedzi (tzw uzasadnione zeznanie) dla takiej mammografii leczniczej są zgodne z orientacyjną opieką medyczną:
- zwiększone predyspozycje rodzinne
(1 guz piersi wśród krewnych pierwszego lub drugiego stopnia, 2 guzy piersi wśród krewnych trzeciego i czwartego stopnia, rak jajnika wśród krewnych pierwszego stopnia)
- Wyczuwalne palpacyjnie guzki, niejednoznaczne wyniki badania palpacyjnego, dodatni wynik USG
- Mastodynia jednostronna
- Histologicznie określone ryzyko zmian (np. atypowy rozrost wewnątrzprzewodowy, bliznowacenie promieniowe, rak zrazikowy in situ)
- Wypływ z brodawki
- Stan po operacji usunięcia raka piersi
- Zmiany zapalne, zapalenie sutka, ropień
- Nowo zdiagnozowane zmiany brodawkowe lub skórne
W przypadku co najmniej jednego z powyższych objawów zaleca się poddanie się badaniu, które z największą możliwą pewnością wykluczy lub nadal potwierdzi obecność złośliwego rozpoznania.
Taka diagnostyka wyjaśniająca nie może być prowadzona zgodnie z przepisami prawa w ośrodkach badań przesiewowych, które mają na celu wczesne wykrycie choroby u zdrowych kobiet, ponieważ mogą one zaoferować tylko jedną metodę badania – mammografię.
Diagnostyka raka piersi metodą obrazowania
W ramach obserwacji po raku piersi diagnozę stawia się obrazowo u kobiet po leczeniu oszczędzającym, dwa razy w roku przez trzy lata piersi operowanej i raz w roku piersi przeciwnej. Po trzech latach zaleca się coroczną przerwę dla obu piersi. Regularne kontrolne MRI nie są brane pod uwagę, jeśli MRI wykonano przed operacją i wykonano częściowe usunięcie, wtedy nie ma potrzeby wykonywania MRI przez pierwsze trzy lata. Następnie, po mammografii, podejmowana jest indywidualna decyzja o potrzebie wykonania dodatkowego badania MRI w celach kontrolnych.
Poważnym problemem w opiece ambulatoryjnej nad pacjentami w fazie rekonwalescencji jest zwiększone ryzyko raka piersi (co oznacza, że istnieje zwiększone ryzyko nawrotu po tej samej stronie, a także zwiększone ryzyko wystąpienia nowej choroby po drugiej stronie) z powodu obniżonej dokładności mammograficznej i ultrasonograficznej. Operacja, a ponadto radioterapia, prowadzi do blizn i innych towarzyszących zmian (np. zwapnienia, podskórnej martwicy tkanki tłuszczowej), które mogą zarówno naśladować nawrót raka piersi, jak i go maskować, a tym samym powodować zarówno fałszywie dodatnie, jak i fałszywie ujemne rozpoznanie. Dlatego te kobiety powinny być kierowane na dodatkowe badania MRI.
Systematyczne poszukiwanie odległych przerzutów nie jest obecnie zalecane - ale takie rozumowanie prawdopodobnie wiąże się z kosztami. Regularna kontrola za pomocą ultrasonografii jamy brzusznej, w razie potrzeby tomografii komputerowej, jest również przydatna do wczesnego rozpoznawania przerzutów w sąsiednich narządach i jest coraz bardziej odpowiednia, biorąc pod uwagę rozwój sytuacji w zakresie ostatnie lata coraz więcej terapii celowanych, które we wczesnych przerzutach zapewniają skuteczne leczenie. Należą do nich szereg nowych metod chemioterapii ogólnoustrojowej, a także miejscowe metody leczenia, takie jak niszczenie przerzutów do wątroby lub płuc za pomocą częstotliwości radiowych, przeztętnicza radioembolizacja przerzutów do wątroby.
Do nas. Przygotujemy dla Ciebie indywidualną ofertę, uwzględniając Twoją diagnozę i potrzeby.
Nowotwory złośliwe gruczołów sutkowych zajmują wiodącą pozycję wśród wszystkich chorób onkologicznych. Choroba tego typu rozwija się głównie u kobiet, ale wielokrotnie notowano przypadki jej występowania u mężczyzn.
Ważnym zadaniem dla każdej osoby jest terminowość i dokładność diagnoza raka piersi. Innowacyjny sprzęt i wysokie umiejętności onkologów umożliwiają identyfikację choroby na wczesne stadia co znacznie zwiększa szanse na pełne wyzdrowienie.
Dlaczego diagnozuje się raka piersi?
Głównym celem środków diagnostycznych jest identyfikacja procesu złośliwego. Dzięki specjalnej lokalizacji chorobę można wykryć na wczesnym etapie. Standardowa ręczna kontrola piersi pozwala na natychmiastową identyfikację pieczęci. W celu potwierdzenia wstępnej diagnozy specjalista dodatkowo przeprowadza mammografię i radiografię.
Możesz określić guza, czując klatkę piersiową. Aby uniknąć pogorszenia sytuacji, onkolodzy zalecają wizytę u mammologa raz w roku. Dodatkowe techniki w postaci radiografii wykonywane są regularnie po 35 roku życia. Dla młodych kobiet zabieg może być szkodliwy.
Diagnoza za pomocą ultradźwięków określa rodzaj nowotworu, jego strukturę i kontury. Ultradźwięki to dokładna technika, dzięki której można odróżnić złośliwą zmianę od torbieli. Na podstawie wyników egzaminu instrumentalnego specjalista powołuje. Jego cechą jest pobranie materiału metodą nakłucia z powstałego guza do dalszego badania. Procedura określa rodzaj nowotworu i pozwala dobrać optymalny schemat leczenia.
Wkład kompetentnej diagnostyki w rozpoznanie raka jest niezaprzeczalny. Nowoczesne techniki różnicowe i instrumentalne wykrywają chorobę na każdym etapie.
Jak samodzielnie zdiagnozować raka piersi
Uczucie można przeprowadzić samodzielnie w domu. Ta procedura jest obowiązkowa. Właściwie każda kobieta powinna go wykonywać z określoną częstotliwością. charakteryzuje się obecnością fok i guzków. Można je wyczuć na całym obwodzie gruczołów sutkowych. Guz jest scharakteryzowany nieregularny kształt, brak precyzyjnych konturów i nierówną powierzchnię.
Autodiagnostykę przeprowadza się co miesiąc po zakończeniu miesiączki. Musisz poczuć klatkę piersiową zgodnie z ruchem wskazówek zegara od zewnątrz do wewnątrz. Podczas badania kobieta przyjmuje pozycję stojącą, a ramię (najpierw lewe, potem prawe) cofa się za głowę.
Sygnały ostrzegawcze to powierzchnia rany przypominająca wrzód i ból z przejrzystą lokalizacją. Za zły znak uważa się również obecność deformacji konturu klatki piersiowej i pojawienie się zagłębień.
Jednym z objawów raka jest obecność „cofania” sutków. Nie wyklucza się łuszczenia się skóry wokół nich i obecności wydzieliny. Poważną oznaką rozwijającej się choroby jest pojawienie się ograniczonych owrzodzeń, siniaków i zaczerwienień.
Nowotwory złośliwe często dają przerzuty, głównie do węzłów chłonnych zlokalizowanych pod pachami. Przerzuty mogą potwierdzić powiększenie węzłów chłonnych, ich bolesność i zagęszczenie.
Diagnostyka raka piersi we wczesnym stadium: testy i badania
Chorobę można wykryć we wczesnych stadiach powstawania. Badanie krwi pomoże uzyskać ogólny obraz stanu pacjenta. Powstawanie procesu zapalnego potwierdzają zmiany w składzie ilościowym leukocytów, poziom ESR, poziom niedokrwistości ocenia się przez hemoglobinę. W onkologii wskaźniki różnią się od normy.
Wysoki poziom leukocytów potwierdza obecność procesu zapalnego. Niski poziom hemoglobiny zwiększa wszystkie obawy. Odchylenie od normy nie zawsze wskazuje na obecność procesu złośliwego, ponieważ takie zmiany występują podczas innych chorób. Potwierdź lub odrzuć założenia. Ich obecność w 100% wskazuje na złośliwy proces.
Oznaczenie poziomu hemoglobiny, leukocytów i ESR przeprowadza się zgodnie z ogólnym badaniem krwi. Specyficzny rodzaj analizy ma na celu identyfikację markerów nowotworowych. Są to białka i antygeny wytwarzane przez komórki rakowe.
Po standardowym badaniu instrumentalnym i różnicowym stosuje się ogólne i biochemiczne badanie krwi. Dane uzyskane w wyniku badania materiału wystarczą, aby postawić dokładną diagnozę.
Oprócz standardowej procedury specjalista może zaoferować analizę spektralną. Jest to stosunkowo niedawny rozwój, podczas którego możliwe jest uzyskanie najbardziej wiarygodnego wyniku. Technika opiera się na widmach w podczerwieni aktywnie absorbujących surowicę krwi. Jest to bezpieczny i pouczający rodzaj diagnozy.
Diagnoza raka piersi często uzupełniane analizą genetyczną. To dobry sposób na określenie dziedzicznej predyspozycji do raka. Wyboru optymalnej techniki diagnostycznej dokonuje doświadczony onkolog.