Zarządzenie 330 Ministerstwa Zdrowia Federacji Rosyjskiej „W sprawie środków mających na celu poprawę żywienia klinicznego w placówkach medycznych Federacja Rosyjska„W sprawie środków mających na celu poprawę żywienia terapeutycznego w placówkach medycznych Federacji Rosyjskiej” i Zamówienie 395 n od g „W sprawie zatwierdzenia norm żywienia terapeutycznego” 6 grup standardowych diet: Ogólny wariant diety (ATD) Ogólny wariant diety (ATD) Mechanicznie i chemicznie Oszczędzanie białka (SHD) Mechanicznie i chemicznie Oszczędzanie (SHD) Dieta wysokobiałkowa (EPD) Dieta wysokobiałkowa (EPD) Dieta niskobiałkowa (LPD) Dieta niskobiałkowa (LPD) Dieta niskokaloryczna (LPD) Niskokaloryczna (LPD) dieta wysokokaloryczna (HQD) dieta wysokokaloryczna (HQD)

Dokumenty normatywne Wspólnego Przedsięwzięcia „Wymagania sanitarno-epidemiologiczne dla organizacji żywienia zbiorowego, zdolność wytwarzania i obronności produktów spożywczych i zawartych w nich surowców spożywczych”; JV „Wymagania sanitarno-epidemiologiczne dla organizacji żywienia zbiorowego, zdolności produkcyjne i obronne produktów spożywczych i zawartych w nich surowców spożywczych”; San PiN z „Wymagań sanitarno-epidemiologicznych dla organizacji prowadzących działalność medyczną”. San PiN z „Wymagań sanitarno-epidemiologicznych dla organizacji prowadzących działalność medyczną”. San PiN „Wymagania higieniczne dotyczące terminu ważności i warunków przechowywania produktów spożywczych”; San PiN „Wymagania higieniczne dotyczące terminu ważności i warunków przechowywania produktów spożywczych”; JV „Organizacja i wdrożenie kontroli produkcji nad przestrzeganiem przepisów sanitarnych oraz wdrażanie środków sanitarnych i przeciwepidemicznych (zapobiegających)”. JV „Organizacja i wdrożenie kontroli produkcji nad przestrzeganiem przepisów sanitarnych oraz wdrażanie środków sanitarnych i przeciwepidemicznych (zapobiegających)”. GOST, Warunki techniczne i Regulamin techniczny dla produktów wprowadzanych do magazynu w celu przygotowania żywienia medycznego

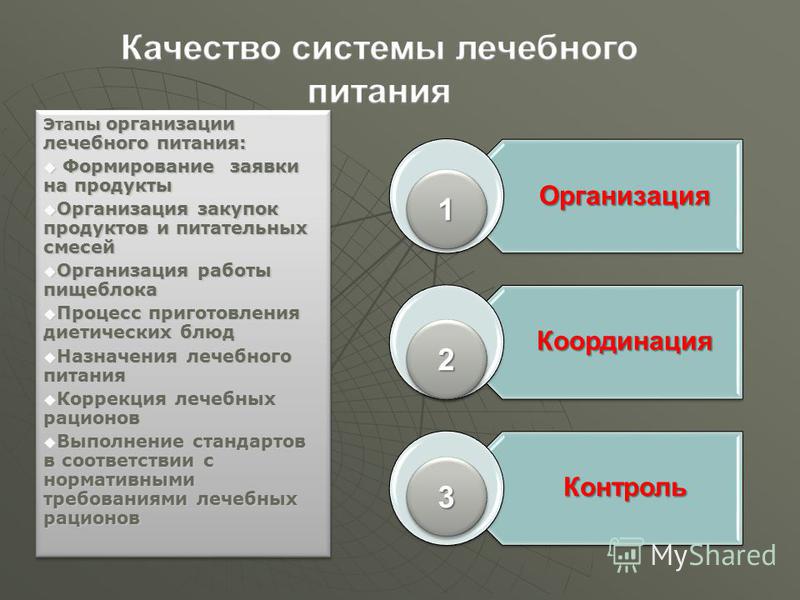
Etapy organizacji żywienia klinicznego: Tworzenie wniosku o produkty Tworzenie wniosku o produkty Organizacja zakupów produktów i mieszanek żywieniowych Organizacja zakupów produktów i mieszanek żywieniowych Organizacja pracy jednostki żywnościowej Organizacja pracy jednostka spożywcza Proces gotowania posiłki dietetyczne Proces przygotowania dań dietetycznych Przepisywanie żywienia medycznego Przepisywanie żywienia medycznego Korekta diet terapeutycznych Korekta racji leczniczych Spełnienie norm zgodnie z wymogami regulacyjnymi racji leczniczych Spełnienie norm zgodnie z wymogami regulacyjnymi racji leczniczych Etapy organizacji żywienia terapeutycznego : Stworzenie aplikacji dla produktów Stworzenie aplikacji dla produktów i mieszanek żywieniowych Organizacja zakupu produktów i mieszanek żywieniowych Organizacja pracy jednostki gastronomicznej Organizacja pracy jednostki cateringowej Proces przygotowania posiłków dietetycznych Proces przygotowania dietetycznego wyżywienie Przepisywanie żywienia medycznego Przepisywanie żywienia medycznego Korekta diet terapeutycznych Korekta racji leczniczych Spełnienie standardów zgodnie z wymaganiami regulacyjnymi diet terapeutycznych Spełnienie standardów zgodnie z wymaganiami regulacyjnymi diet terapeutycznych Organizacja Koordynacja Kontrola
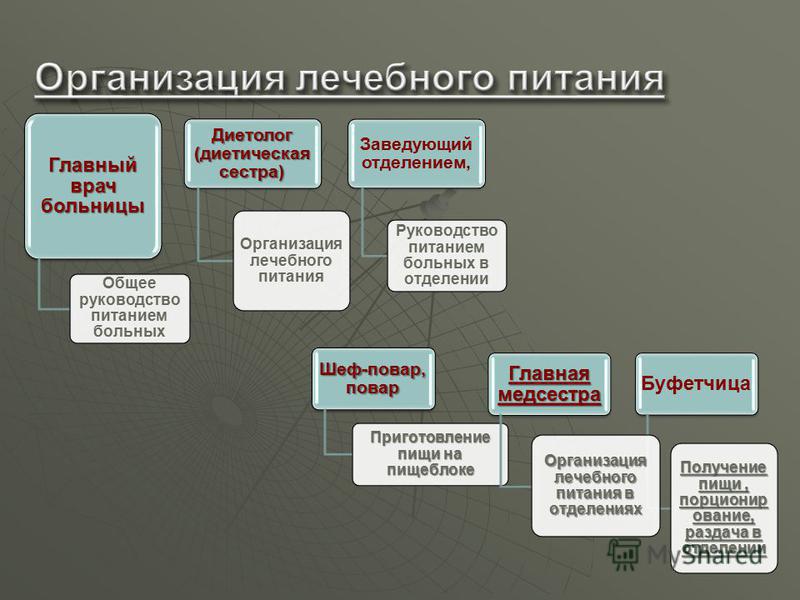
Ordynator szpitala Ogólne zarządzanie żywieniem pacjentów Ordynator oddziału Zarządzanie żywieniem pacjentów na oddziale Dietetyk (pielęgniarka dietetyczna) Organizacja żywienia medycznego Kucharz, kucharz Gotowanie na oddziale cateringowym Barmanka Przyjmowanie posiłków, porcjowanie, dystrybucja na oddziale Naczelna Pielęgniarka Organizacja żywienia medycznego na oddziałach
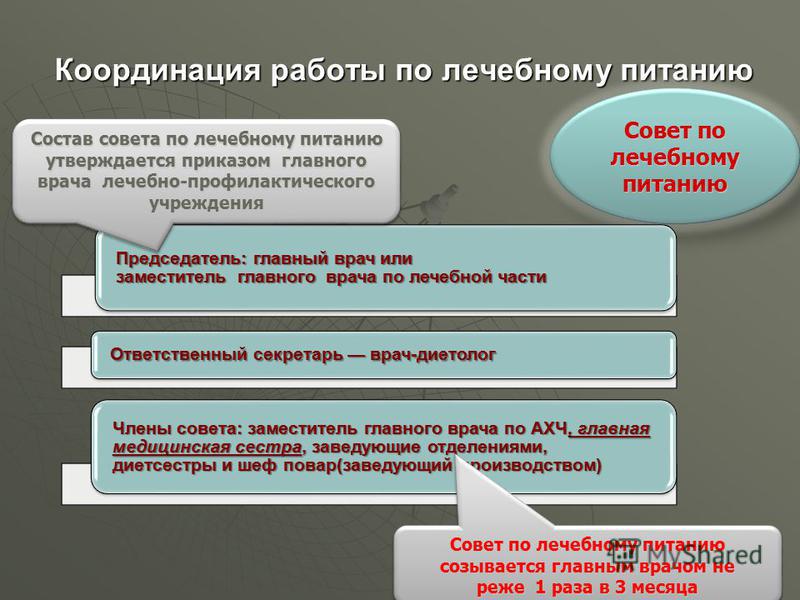
Koordynacja prac w zakresie żywienia leczniczego Rada żywienia terapeutycznego Skład rady żywienia terapeutycznego zatwierdza zarządzeniem naczelnika lekarza placówki medycznej.
Kontrola jakości produktów i gotowej żywności Kontrola jakości produktów i gotowej żywności Kontrola jakości gotowej żywności przed dostawą z jednostki cateringowej do oddziałów Kontrola jakości i wydajności (poprzez ważenie) półproduktów po przetworzeniu wstępnym Kontrola przy odbiorze codzienna dostawa i zgodność z procesem technologicznym Sprawdzanie dobrej jakości produktów po ich przybyciu do magazynu







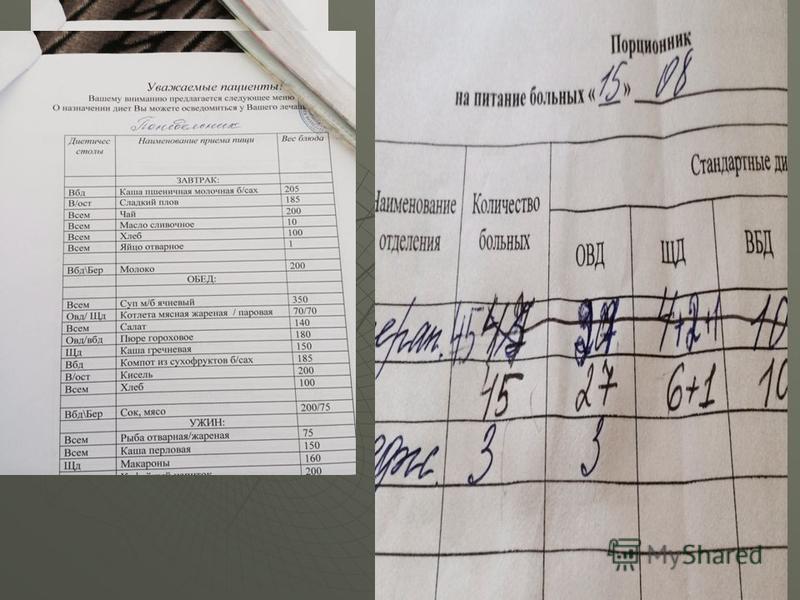
Procedura przepisywania i wydawania żywności dla pacjentów (zgodnie z Pr 330 Ministerstwa Zdrowia Federacji Rosyjskiej „W sprawie działań na rzecz poprawy żywienia klinicznego w zakładach opieki zdrowotnej Federacji Rosyjskiej” oraz Pr 530 „Rozliczanie żywności w zakładach opieki zdrowotnej”. Rano pielęgniarki przygotowują informację dla st. m/s o liczbie pacjentów i ich rozmieszczeniu według diet (należy wpisać w kartach wizyt) St. m/s to „Porcja do żywienia pacjentów” Forma 1 -84-MZ w jednym egzemplarzu Dokument musi podpisać ordynator m/si ordynator oddziału Rano pielęgniarki przygotowują dla starszego m/s informację o liczbie pacjentów i ich podziale według diety (należy wpisać w kartach wizyt) odpis.Dokument musi być podpisany przez pielęgniarkę i ordynatora oddziału.Dodatkowe lub indywidualne posiłki wydawane są w dwóch egzemplarzach, podpisane przez lekarza prowadzącego, ordynatora oddziału i zatwierdzone przez ordynator.Jeden egzemplarz trafia do służby dietetycznej, drugi pozostaje w historii więcej wiedzieć. Posiłki dodatkowe lub indywidualne wydawane są w dwóch egzemplarzach, podpisane przez lekarza prowadzącego, ordynatora oddziału i zatwierdzone przez ordynatora. Jeden egzemplarz trafia do służby dietetycznej, drugi pozostaje w historii choroby. Wszelkie informacje należy przekazać do punktu gastronomicznego przed godziną 9 rano, w celu zestawienia za pomocą tych formularzy „Podsumowania informacji o obecności pacjentów na jedzeniu” dla całej placówki. Dokument ten jest weryfikowany z danymi izby przyjęć i danymi statystycznymi, poświadczonymi podpisem naczelnego lekarza. Ma to na celu zapewnienie, że nie ma rozbieżności między danymi dotyczącymi rzeczywistej liczby pacjentów. Wszelkie informacje należy przekazać do punktu gastronomicznego przed godziną 9 rano, w celu zestawienia za pomocą tych formularzy „Podsumowania informacji o obecności pacjentów na jedzeniu” dla całej placówki. Dokument ten jest weryfikowany z danymi izby przyjęć i danymi statystycznymi, poświadczonymi podpisem naczelnego lekarza. Ma to na celu zapewnienie, że nie ma rozbieżności między danymi dotyczącymi rzeczywistej liczby pacjentów.

Procedura przepisywania i pobierania pokarmu dla pacjentów. Zgodnie z otrzymanymi informacjami pielęgniarka dietetyczna wypisuje układ menu na następny dzień. Zgodnie z otrzymanymi informacjami pielęgniarka dietetyczna wypisuje układ menu na następny dzień. Rano następnego dnia następuje korekta liczby karmników. Rano następnego dnia następuje korekta liczby karmników. W przypadku zmiany liczby pacjentów o więcej niż trzy osoby (wzrost lub spadek) następuje dodatkowe zwolnienie lub zwrot produktów. W przypadku zmiany liczby pacjentów o więcej niż trzy osoby (wzrost lub spadek) następuje dodatkowe zwolnienie lub zwrot produktów. Nowo przyjęci ludzie jedzą zgodnie z dietą Ministerstwa Spraw Wewnętrznych. Nowo przyjęci ludzie jedzą zgodnie z dietą Ministerstwa Spraw Wewnętrznych.

Gotowane dania są rozdawane według listy dystrybucyjnej (bardzo ważny dokument). Przy odbiorze śniadań, obiadów i kolacji pracownicy działów (dystrybutorzy-barmanki) podpisują ich odbiór (wagowo, zgodnie z „wyjściem dań gotowych” wskazanym w menu layoutu), po czym odpowiedzialność za bezpieczeństwo i ilość otrzymanych produktów przechodzi do oddziałów. Gotowane dania są rozdawane według listy dystrybucyjnej (bardzo ważny dokument). Przy odbiorze śniadań, obiadów i kolacji pracownicy działów (dystrybutorzy-barmanki) podpisują ich odbiór (wagowo, zgodnie z „wyjściem dań gotowych” wskazanym w menu layoutu), po czym odpowiedzialność za bezpieczeństwo i ilość otrzymanych produktów przechodzi do oddziałów. Dystrybucja karmy po 2 godzinach od jej przygotowania nie jest dozwolona. Surowo zabrania się pozostawiania resztek jedzenia w spiżarni po jego dystrybucji, a także mieszania go ze świeżymi potrawami. Jedzenie rozdają wyłącznie barmanki i w razie potrzeby dyżurujące pielęgniarki. Szlafroki do dystrybucji żywności tylko ze specjalnymi oznaczeniami. Pielęgniarki nie są dozwolone. Dystrybucja karmy po 2 godzinach od jej przygotowania nie jest dozwolona. Surowo zabrania się pozostawiania resztek jedzenia w spiżarni po jego dystrybucji, a także mieszania go ze świeżymi potrawami. Jedzenie rozdają wyłącznie barmanki i w razie potrzeby dyżurujące pielęgniarki. Szlafroki do dystrybucji żywności tylko ze specjalnymi oznaczeniami. Pielęgniarki nie są dozwolone.

Kontrolę przygotowanej żywności przed wydaniem jej na oddziały przeprowadza lekarz dyżurny oraz raz w miesiącu - naczelny lekarz (lub jego zastępca do pracy medycznej) placówki zdrowia, a także dietetyk, pielęgniarka dietetyczna, kierownik. produkcji (lub szefa kuchni) niezależnie od próbki wyprodukowanej przez lekarza dyżurnego. Aby zapoznać pacjentów z odżywianiem, menu na dziś powinno być codziennie wywieszane w widocznym miejscu na oddziale. Z Rozporządzenia 330 Ministerstwa Zdrowia Federacji Rosyjskiej „W sprawie środków poprawy żywienia klinicznego w placówkach medycznych Federacji Rosyjskiej” „W sprawie środków poprawy żywienia klinicznego w placówkach medycznych Federacji Rosyjskiej”



Temat: „SANITARNA I HIGIENICZNA KONTROLA ODŻYWIANIA
W HCI, SANATORIACH, STOŁACH DIETY»
Cele edukacyjne i edukacyjne
wspólny cel Lekcje- umieć przeprowadzić higieniczną ocenę żywienia w placówkach medycznych na podstawie znajomości zasad żywienia osoby chorej.
Specjalne cele– być w stanie :
1) ocenić przestrzeganie wymagań higienicznych przy żywieniu pacjentów w placówkach służby zdrowia;
2) ocenić stan sanitarny i tryb funkcjonowania jednostki gastronomicznej i stołówek;
3) wydawania higienicznej oceny stanu kontroli jakości przygotowywanej żywności w placówkach służby zdrowia;
4) umieć pobrać próbkę do laboratoryjnej kontroli jakości gotowej żywności;
5) monitorować przestrzeganie zasad higieny osobistej przez pracowników gastronomii.
wiedzieć:
1) cechy kontroli sanitarno-higienicznej żywienia w sanatoriach i stołach dietetycznych;
2) najprostsze metody kontroli instrumentalnej stosowane w praktyce nadzoru sanitarnego i żywnościowego.
Lista praktycznych umiejętności które uczniowie muszą opanować
1. Opanowanie treści bieżącej kontroli sanitarnej żywienia w zakładach opieki zdrowotnej, sanatoriach i stołówkach dietetycznych
2. Potrafić ocenić stan sanitarny i sposób funkcjonowania jednostki gastronomicznej
Zagadnienia do zbadania
1. Wymagania higieniczne żywienia pacjentów w placówkach medycznych
2. Rozmieszczenie, wyposażenie i utrzymanie bloku żywieniowego szpitala
3. Reżim sanitarno-higieniczny oddziału gastronomicznego i spiżarni
4. Sanitarna konserwacja sprzętu, zapasów i przyborów
5. Procedura monitorowania jakości przygotowywanej żywności w placówkach służby zdrowia
6. Kontrola sanitarno-higieniczna żywienia w sanatoriach i stołach dietetycznych
Czas lekcji: 4 godziny
Sprzęt edukacyjny i materialny
1. Termometr ze skalą 100 0 C.
2. Gruszka gumowa lub dmuchawa do proszku medycznego - 3 szt.
3. Papierki wskaźnikowe impregnowane skrobią potasowo-jodową
4. Rurki z podziałką - 5 szt.
5. Miękkie waciki bawełniane
Odczynniki:
1. 1% roztwór fenoloftaleiny
2. 0,1N roztwór kwasu solnego
3. 0,5% roztwór wodorowęglanu sodu
4. Skrobia potasowo-jodowa.
LITERATURA
Główny:
1. Pietrowski K.S., Vanhanen V.D. Higiena jedzenia- M .: Medycyna, 1982. - S. 485-489, 517-520.
2. Vanhanen V.D., Lebedeva E.A. Przewodnik po szkolenie praktyczne w higienie żywności- M., 1987. - S.236-246.
Dodatkowy:
1. Worobiow W.I. Organizacja dietoterapii w placówkach medycznych.- M: Medycyna, 1983.
2. Wymagania higieniczne dotyczące rozmieszczenia, rozmieszczenia, wyposażenia i funkcjonowania szpitali, szpitali położniczych i innych szpitali medycznych- M., 2003, S.29-34. SanPiN 2.1.3.1375-03
3. Marshak MS Organizacja żywienia terapeutycznego w warunkach szpitalnych– M.: Medycyna, 1995.
4. Organizacja żywienia terapeutycznego w placówkach służby zdrowia. Reżim sanitarny i przeciwepidemiczny w punktach gastronomicznych i salach bufetowych- M., 1999.
5. Rozporządzenie Ministerstwa Zdrowia Federacji Rosyjskiej z dnia 5 sierpnia 2003 r. Nr 330 ” O środkach mających na celu poprawę żywienia klinicznego w placówkach medycznych Federacji Rosyjskiej».
6. Siwochina I.K. Catering w placówkach służby zdrowia- M: RMAPO, 1997.
7. Smolyansky B.L., Abramova Zh.I. Przewodnik po zdrowym odżywianiu dla dietetyków i kucharzy– M.: Medycyna, 1992.
8. Shchegoleva N.L. Organizacja żywienia dietetycznego w placówkach medycznych// Naczelna pielęgniarka - 2003, nr 1. - P. 43-61
TEORIA PYTANIA
Wymagania higieniczne w organizacji żywienia pacjentów w placówkach medycznych.
(SanPiN 2.1.3.1375-03)
1. Rozmieszczenie i utrzymanie obiektów gastronomicznych, wyposażenia, inwentarza, przyborów, warunków transportu i przechowywania produktów spożywczych muszą być zgodne z przepisami sanitarnymi dotyczącymi organizacji cateringu publicznego
Działalność jednostek gastronomicznych placówek medycznych jest dozwolona, jeśli istnieje wniosek sanitarno-epidemiologiczny.
2. Gastronomia placówek medycznych musi posiadać niezbędny zestaw warsztatów produkcyjnych zapewniający spełnienie wymagań higienicznych w procesach technologicznych gotowania.
3. Przebieg procesu technologicznego gotowania, w tym przy wykorzystaniu sprzętu w pracy, należy wykluczyć możliwość kontaktu produktów surowych z gotowymi do spożycia.
4. Produkty spożywcze wprowadzane do lokalu gastronomicznego muszą spełniać wymagania higieniczne dla surowców spożywczych i produktów spożywczych oraz być zaopatrzone w dokumenty poświadczające ich jakość i bezpieczeństwo, wskazujące datę produkcji, terminy przydatności (przechowywania) produktów . Dokument towarzyszący należy przechowywać do końca okresu trwałości (przechowywania) produktu. W celu kontroli jakości przychodzących produktów i ich trwałości (przechowywania) przeprowadzana jest ocena organoleptyczna i dokonywany jest wpis w dzienniku odrzuceń produktów.
5. Przechowywanie łatwo psujących się produktów bez zimna jest zabronione. Komory chłodnicze muszą być ściśle przestrzegane zasady sąsiedztwa towarowego. Surowce i wyroby gotowe należy przechowywać w wydzielonych komorach chłodniczych, a także w komorze do codziennego zaopatrzenia w produkty, dopuszcza się ich wspólne krótkoterminowe przechowywanie zgodnie z warunkami otoczenia towarowego (na osobnych półkach, regałach) . Warunki i warunki przechowywania produktów muszą być zgodne z wymogami przepisów sanitarnych.
6. W celu zapobiegania występowaniu chorób zakaźnych i zatruć wśród pacjentów placówki medycznej:
a) nie wolno przyjmować:
Surowce spożywcze i produkty spożywcze bez dokumentów potwierdzających ich jakość i bezpieczeństwo;
Surowce spożywcze i produkty spożywcze z przeterminowanym terminem przydatności do spożycia, oznakami zepsucia i zanieczyszczenia; produkty namoczone w miękkich pojemnikach (mąka, płatki zbożowe, cukier i inne produkty);
Zboża, mąka, suszone owoce, produkty zakażone szkodnikami stodoły, a także zanieczyszczone zanieczyszczeniami mechanicznymi;
Warzywa, owoce, jagody z pleśnią i oznakami zgnilizny;
Mięso i podroby zwierząt gospodarskich bez znaku i świadectwa weterynaryjnego;
Mięso i jaja ptactwa wodnego (kaczki, gęsi);
Niepatroszony ptak;
Kiełbasy z krwi i wątroby;
Jaja ze skażonymi skorupkami, z wycięciem „tech”, „chłopak”, a także jaja z ferm niesprzyjających salmonellozie;
Żywność w puszkach, z naruszeniem szczelności puszek, zbombardowana żywność w puszkach, „krakersy”, puszki z rdzą, zdeformowane, bez etykiet;
b) nieużywany:
Kolba, mleko w puszkach, niepasteryzowane, twarożek w kolbie i śmietana bez obróbki cieplnej (gotowanie), kwaśne mleko „samokvas”;
żywność w puszkach domowe gotowanie;
w) nie są dokonywane w oddziale gastronomicznym placówki medycznej:
Masa serowa, twarożek;
makaron z mięso mielone(„po marynarce”), naleśniki z mięsem, galaretki, salceson, okroshka, pasztety, śledzie mielone, dania z galaretki (mięsne i rybne);
Jajka sadzone;
Kremy, kremowe wyroby cukiernicze;
Produkty smażone w głębokim tłuszczu, pasztety.
7. Opracowując układy jadłospisów, należy wziąć pod uwagę podstawowe zasady układania jadłospisów dietetycznych, a także normy żywieniowe na pacjenta w zalecony sposób.
Odżywianie pacjentów powinno być zróżnicowane i odpowiadać wskazaniom medycznym pod względem składu chemicznego, Wartość odżywcza, zestaw produktów, dieta.
Przy opracowywaniu zaplanowanego jadłospisu, a także w dniach wymiany produktów i potraw należy obliczyć skład chemiczny i wartość odżywczą diet.
8. Przetwarzanie jaj wykorzystywanych do gotowania odbywa się zgodnie z wymogami ustalonych przepisów sanitarnych dla zakładów gastronomicznych. Przechowywanie surowych jaj w kasetach, pudełkach w sklepach produkcyjnych jest zabronione.
9. Mycie przystawek z makaronu i ryżu jest zabronione.
10. Do przygotowywania i przechowywania gotowanej żywności należy używać sztućców ze stali nierdzewnej. Przybory aluminiowe mogą być używane tylko do gotowania i krótkotrwałego przechowywania potraw. Nie wolno używać naczyń emaliowanych do gotowania i przechowywania potraw.
11. Wydawanie gotowej żywności odbywa się dopiero po pobraniu próbek. W przypadku naruszenia technologii gotowania, a także w przypadku niedostępności, danie nie może być wydawane w celu wyeliminowania zidentyfikowanych niedociągnięć kulinarnych. Wynik klasyfikacji jest odnotowywany w dzienniku klasyfikacji produktu gotowego.
12. W celu kontroli dobrej jakości i bezpieczeństwa gotowanej żywności w punktach gastronomicznych placówek medycznych pobierana jest dobowa próbka z każdej partii dań gotowanych.
Dzienną próbkę pobiera pracownik medyczny (lub pod jego nadzorem kucharz) w specjalnie wyznaczonych sterylnych i oznakowanych szklanych pojemnikach ze szczelnymi wieczkami - każde danie lub produkt kulinarny osobno. Przystawki zimne, pierwsze dania, przystawki i napoje (trzecie dania) dobieramy w ilości co najmniej 100 g. Porcjowane dania główne, klopsiki, klopsiki, serniki, naleśniki, kiełbasa, kanapki pozostawiamy pojedynczo, całe (w ilości jedna porcja).
Próbki dobowe przechowuje się przez co najmniej 48 godzin od zakończenia okresu sprzedaży naczyń w specjalnie wyznaczonym miejscu w lodówce w temperaturze +2 + 6 0 С.
Naczynia do przechowywania próbki dziennej (pojemniki i pokrywki) gotuje się przez 5 minut.
13. Do transportu przygotowanej żywności do spiżarni placówki medycznej stosuje się termosy lub szczelnie zamknięte naczynia. Chleb można przewozić w workach polietylenowych lub ceratowych, w których przechowywanie pieczywa jest zabronione.
14. Przy serwowaniu dań dla oddziałów bufetowych w dziale gastronomicznym temperatura przygotowywanych potraw powinna wynosić: pierwsza - nie niższa niż 75 0 С, druga - nie niższa niż 65 0 С, zimne dania i napoje - od 7 do 14 0 С.
Do momentu dystrybucji pierwsze i drugie dania mogą być na gorącym piecu nie dłużej niż 2 godziny.
15. W punkcie gastronomicznym na czas wyprawy należy wyznaczyć pomieszczenie do mycia i przechowywania przyborów kuchennych z przedziałów (termosy, garnki, wiadra itp.). W pomieszczeniu tym nie wolno myć i przechowywać przyborów kuchennych jednostki cateringowej, jak również przyborów z oddziałów zakaźnych.
Dozwolone jest mycie i przechowywanie przyborów kuchennych spiżarni w wydziałach mycia spiżarni, w przypadku braku warunków w zakładzie gastronomicznym. Aby to zrobić, konieczne jest zapewnienie dodatkowej instalacji wanny o wymaganych standardowych rozmiarach i miejsca do przechowywania przyborów kuchennych.
16. Do transportu produktów spożywczych z baz, sklepów, a także do dostarczania gotowych posiłków do oddziałów należy używać pojazdów posiadających paszport sanitarny.
17. We wszystkich myjniach (w tym stołówkach) należy zainstalować rezerwowe elektryczne podgrzewacze wody z doprowadzeniem wody do wanien myjących.
18. Do obróbki naczyń konieczne jest stosowanie detergentów, środków czyszczących i dezynfekujących dopuszczonych do stosowania w placówkach medycznych w zalecany sposób. W działach mycia wywieszane są instrukcje dotyczące zasad mycia naczyń i sprzętu, wskazujące stężenia i objętości stosowanych detergentów i środków dezynfekujących.
19. W spiżarniach powinny znajdować się dwa pomieszczenia: do wydawania posiłków (minimum 9 m2) oraz do mycia naczyń (minimum 6 m2). W pomieszczeniu do obróbki naczyń zainstalowano 5 zlewów z doprowadzeniem do nich zimnej i ciepłej wody za pomocą miksera.
19.1. Dystrybucja gotowej żywności odbywa się w ciągu 2 godzin od jej wytworzenia i czasu dostarczenia żywności do oddziału;
19.2. Nie wolno pozostawiać w spiżarni resztek jedzenia po wydaniu chorym, a także mieszać resztek jedzenia ze świeżymi potrawami.
19.3. Żywność rozdają pacjentom barmanki i pielęgniarki dyżurne oddziału. Dystrybucja żywności musi odbywać się w szlafrokach oznaczonych „Do dystrybucji żywności”. Młodszy personel obsługi nie może rozprowadzać żywności.
19.4. W miejscach przyjmowania przelewów oraz w oddziałach powinny być wywieszone listy produktów dopuszczonych (ze wskazaniem ich maksymalnej liczby) do przelewów produktów.
19.5. Pielęgniarka dyżurna oddziału powinna codziennie sprawdzać przestrzeganie zasad i terminów ważności (przechowywania) produktów spożywczych przechowywanych w lodówkach oddziału i stolikach przyłóżkowych pacjentów.
Jeżeli zostaną znalezione produkty spożywcze z upływającym terminem przydatności do spożycia (przechowywania), przechowywane bez torebek foliowych (w lodówce), bez wskazania nazwiska pacjenta, a także z oznakami zepsucia, należy je usunąć jako odpad żywności. Pacjent powinien zostać poinformowany o zasadach przechowywania przy przyjęciu na oddział.
URZĄDZENIE, SPRZĘT I HIGIENA
SZPITALE JEDNOSTEK SPOŻYWCZYCH
Jednostka żywności - To kompleks specjalnych pomieszczeń, w których produkty spożywcze są dostarczane z baz spożywczych, gdzie są przechowywane, odbywa się gotowanie wstępne (na zimno) i termiczne oraz dystrybucja przygotowanej żywności. Jednostki cateringowe szpitali i przychodni, szpitali położniczych składają się z usług przygotowywania posiłków oraz stołówek ze stołówkami na oddziałach oddziałowych. Usługa gotowania to zespół pomieszczeń magazynowo-produkcyjno-usługowych i gospodarczych (dla personelu). Jednostki cateringowe szpitali są scentralizowane i zdecentralizowane (w szpitalach z 600 lub więcej łóżkami).
Scentralizowana jednostka gastronomiczna(kuchnia centralna) znajdują się:
A) we wspólnym budynku - w szpitalach jednooddziałowych do 300 łóżek;
B) w oddzielnym budynku - w dużych szpitalach wielobudynkowych;
Podstawową zasadą planowania jednostki gastronomicznej szpitala jest: przestrzeganie zasady przepływu wszystkie procesy transportu, przechowywania i przygotowania, a także sprzedaży produktów spożywczych i gotowej żywności oraz brak niekorzystnych przeciwprądów (surowce i półprodukty spożywcze oraz ich odpady, przepływ personelu i gości - w tabelach dietetycznych ), możliwość stworzenia warunków higienicznych w celu utrzymania reżimu sanitarnego przedsiębiorstwa do kreski. Zgodnie z przepisami budowlanymi zestaw i powierzchnia pomieszczeń do obsługi przygotowywania posiłków uzależniona jest od pojemności szpitala, tj. liczba łóżek w nim. Scentralizowana kuchnia szpitali na 100-600 łóżek obejmuje następujące pomieszczenia:
Magazyn: komory chłodnicze na mięso, ryby, nabiał i tłuszcze, owoce i zioła, konserwy, jajka, fermenty, odpady (z osobnym wejściem). Niechłodzone spiżarnie na warzywa, suchą żywność, pieczywo.
· Produkcja: przetwórnie warzyw, mięsa, ryb; cukiernia, chłodnia, gorąca (browarnicza) z dystrybucją.
· Wyprawa.
· Pomocnicze: mycie naczyń kuchennych, codzienne zaopatrzenie spiżarni, szafka do przechowywania sprzętu czyszczącego, do przechowywania i mycia wózków.
· Pomocnicze: spiżarnia bielizny, spiżarnia kontenerowa, ładownia, magazyn magazynowy, spiżarnia inwentaryzacyjna - szafa.
· Administracyjno-gospodarcze: pomieszczenie dla dietetyka, dietetyka-kierownika jednostki gastronomicznej, prysznice, latryny.
Ze zdecentralizowaną jednostką żywnościową(w szpitalach liczących 600 i więcej łóżek) istnieje scentralizowana sala zaopatrzenia, w której przygotowywane są półprodukty, oraz kuchnie do gotowania w budynkach medycznych, skąd przygotowana żywność jest wydawana bezpośrednio do pacjentów (wadą scentralizowanych placówek gastronomicznych jest że jedzenie jest przesuwane z jednego dania do drugiego, podgrzewane, co odbija się na jego smaku i innych cechach, może ulec zakażeniu w przypadku naruszenia zasad transportu).
Scentralizowane zakupy zdecentralizowanej jednostki gastronomicznej składa się z następujących pomieszczeń:
A) magazyn - komory chłodnicze do oddzielnego przechowywania mięsa, ryb, nabiału, owoców i ziół, odpadów (z osobnym wejściem zewnętrznym); oddzielne spiżarnie na warzywa, pieczywo, produkty suche, żywność fermentowaną, a także bieliznę i inwentarz; Ładowanie kontenera;
B) produkcja - oddzielne warsztaty przygotowania warzyw, mięsa, drobiu, ryb, pracownia cukiernicza, mycie naczyń kuchennych, ekspedycja budynków głównych i zakaźnych, mycie pojemników;
C) biuro i gospodarstwo domowe - pomieszczenie dla kierownika produkcji i personelu, magazyn magazynowy, pomieszczenie higieny osobistej dla personelu, latryny dla personelu, garderoba z prysznicem.
Kuchnie do gotowania w budynkach medycznych w zdecentralizowanej jednostce gastronomicznej składają się z następujących pomieszczeń: spiżarnia do codziennego zaopatrywania w żywność, krajalnica do chleba, pomieszczenie do gotowania wstępnego, pomieszczenie do gotowania, zmywanie naczyń kuchennych, chłodnia, spiżarnia sprzątanie, pomieszczenie do przechowywania i mycia podgrzewaczy do żywności, pomieszczenie dla dietetyka (żywienia) i personelu, garderoby, prysznice i latryny dla personelu z pomieszczeniem higieny osobistej. Na oddziałach szpitalnych spiżarnia i stołówka-bufet wyposażone są w oddziały zakaźne, gruźlicze oraz dermatologiczno-wenerologiczne, powinny mieć dwa pomieszczenia oddzielone przegrodą: jedno komunikuje się z wejściem zewnętrznym i jest przeznaczone dla personelu dostarczającego przygotowane jedzenie z kuchni; inny dla personelu odpowiedzialnego za dystrybucję tych ostatnich. Stołówki szpitali chorób zakaźnych i gruźliczych wyposażone są w sterylizatory do obróbki zastawy stołowej i stwarzają warunki do dezynfekcji resztek żywności. Ich powierzchnia to 25 mkw. m. W większości innych działów powierzchnia spiżarni wynosi 18 mkw. m.
Jednostka cateringowa powinna mieć wystarczającą powierzchnię użytkową i być wyposażona we wszystkie niezbędny sprzęt, pozwalający na przestrzeganie zasad przepływu produkcji.
Produkty łatwo psujące się są przechowywane w chłodniach wyposażonych w termometry. Ważne jest, aby temperatura przechowywania tych produktów nie przekraczała 6 0 C. W chłodniach lub chłodniach są oznaczone miejsca do oddzielnego przechowywania produktów takich jak mięso, ryby, mleko i przetwory mleczne itp. Produkty dla dzieci pierwszego roku życia (pompowana mleko matki, płynne mieszanki mleka) umieszcza się w oddzielnych lodówkach.
Produkty luzem wymagają oddzielnych pomieszczeń wyposażonych w specjalne półki, regały lub szafki. Warzywa są przechowywane w specjalnej dobrze wentylowanej spiżarni lub sklepie warzywnym.
Obok magazynów znajdują się wydzielone przygotowalnie jednostki cateringowej do przetwarzania produktów surowych i gotowanych. Ich wyposażenie musi być zgodne z procesem technologicznym (stoły produkcyjne, regały, szafki narzędziowe). Warsztat do wstępnej obróbki warzyw musi być wyposażony w obieraczkę do ziemniaków, myjkę do warzyw i wanny myjące. Warsztat zbioru warzyw wyposażony jest w maszynę do krojenia i nacierania warzyw, oznakowane tablice oraz narzędzia do krojenia z odpowiednim oznakowaniem.
W sklepie mięsnym i rybnym pierwotnego przetwórstwa odbywa się wstępne przygotowanie mięsa, ryb, drobiu do późniejszego gotowania. Drugi etap przygotowania tych produktów realizowany jest w warsztacie zakupowym, gdzie przygotowywane są półprodukty.
W warsztacie odbywa się obróbka cieplna i końcowe przygotowanie potraw. W warsztacie tym oprócz kuchenek gazowych lub elektrycznych jest niezbędny zestaw przyborów kuchennych i garnków do przygotowywania różnych potraw. Wszystkie przybory muszą być oznakowane i używane tylko zgodnie z ich przeznaczeniem.
W zależności od pojemności szpitala dział gastronomiczny przewiduje również takie specjalne udogodnienia jak cukiernia do przygotowania i wypieku wyrobów cukierniczych, sklep witaminowy do przygotowania soków i napojów owocowych i warzywnych.
Obok hot shopu znajduje się myjnia naczyń kuchennych, wyposażona w specjalne wanny z doprowadzeniem zimnej i ciepłej wody oraz połączona z kanalizacją obowiązkowym odpowietrznikiem. Ważne jest, aby brudne i czyste naczynia nie dotykały się w tym warsztacie. Aby przechowywać czyste naczynia, musisz mieć specjalne pomieszczenie lub miejsce.
Wyposażenie technologiczne jednostki gastronomicznej dzieli się na mechaniczne, termiczne i chłodnicze.
1. wyposażenie mechaniczne stosowany do pierwotnego przetwarzania produktów, obejmuje:
a) maszyny do przetwarzania zbóż, ziemniaków i warzyw (młynki, obieraczki do ziemniaków, krajalnice do warzyw, szatkownice, tłuczki, sokowirówki);
b) maszyny do przetwórstwa mięsa i ryb (młynki do mięsa, mieszalniki do mięsa, specjalne urządzenia do oczyszczania ryb z łusek, kotletownica, piły do piłowania tuszek mięsnych);
c) maszyny do przygotowywania ciasta (przesiewacze, miksery do ciasta, mechanizm do układania i dzielenia ciasta);
d) zmywarki do naczyń (lub wanny do ręcznego mycia naczyń stołowych i kadzie do mycia naczyń kuchennych);
e) maszyny do krojenia chleba, krajalnice do jajek;
f) ubijak do mieszanin płynnych.
2. Sprzęt termiczny służy do obróbki termicznej produktów (gotowanie, smażenie, pieczenie, gotowanie na parze, obróbka kombinowana).
a) do sprzęt do gotowania obejmują czajniki do gotowania, kotły do sosów, parowary, kotły do jajek i kiełbasek;
b) do sprzęt do smażenia obejmują patelnie elektryczne, tygle elektryczne, kuchenki elektryczne, kuchenki mikrofalowe. Piekarniki (z T-150-200 0); szafy suszarnicze (T-100-150 0), szafy piekarnicze (T-do 300 0).
3. Sprzęt niezmechanizowany:
a) stoły do krojenia, deski do krojenia, stojaki, wózki, wagi, szafki do przechowywania przyborów i urządzeń kuchennych, skrzynie, kłody do krojenia;
b) garnki, wiadra, blachy do pieczenia, patelnie, sita, naczynia, czajniki;
c) inwentarz: noże, widelce, szpatułki, moździerze, formy, sitka, odpieniacze itp.
4. Sprzęt chłodniczy reprezentowane przez komory chłodnicze i szafy chłodnicze.
5. Pomieszczenia spiżarni przy oddziałach placówek medycznych powinny być wyposażone w:
a) zimna i gorąca woda bieżąca, niezależnie od dostępności ciepłej wody; stołówki powinny być wyposażone w ciągłe kotły elektryczne;
b) dwusekcyjne wanny myjące, które są podłączone do kanalizacji, zbiornik do namaczania (dezynfekcji) lub gotowania naczyń;
c) mycie środków dezynfekujących;
d) siatki do suszenia naczyń, urządzeń i przechowywania żywności (chleba, soli, cukru);
e) szafa do przechowywania sprzętu gospodarstwa domowego;
f) podgrzewacz żywności lub kuchenka elektryczna do podgrzewania żywności;
g) stół z higieniczną powłoką do rozdawania żywności;
h) stół na brudne naczynia;
i) komplet naczyń na pacjenta: jeden talerz głęboki, mały i deserowy, widelec, łyżki (stolik i herbata), kubek, aw oddziałach dziecięcych z marginesem, zgodnie z kartą wyposażenia;
j) sprzęt do sprzątania (wiadra, szmaty, szczotki itp.) z oznaczeniem „do spiżarni”.
Odpowiedzialność za prawidłowe wyposażenie części gastronomicznej i oddziałów bufetowych placówki medycznej ponosi zastępca naczelnego lekarza części administracyjno-ekonomicznej oraz dietetyk.
Transport przygotowanej żywności
A) w przypadku braku scentralizowanej dostawy pierścieniowej produktów spożywczych, na ich przewóz przeznacza się transport specjalny (pod dachem), który co najmniej raz w roku podlega certyfikacji w instytucjach państwowego nadzoru sanitarno-epidemiologicznego. Surowo zabrania się wykorzystywania tego transportu do innych celów (przewóz bielizny, sprzętu, pacjentów itp.);
B) do transportu przygotowanej żywności do oddziałów spiżarni szpitala używa się termosów, termosów, wózków do podgrzewania żywności lub szczelnie zamkniętych naczyń.
Odpowiedzialny za zgodność wymagania sanitarne podczas przygotowywania i wydawania dań gotowych w dziale gastronomii jest kierownikiem. produkcja (szef kuchni), pielęgniarka dietetyczna, dietetyk, a na oddziale barmanki i starsze pielęgniarki.
Reżim sanitarno-higieniczny działu gastronomicznego i spiżarni
1. W blokach żywnościowych placówek medycznych należy ściśle przestrzegać:
Wymagania dotyczące rozmieszczenia jednostki gastronomicznej, konserwacji sanitarnej i technologii gotowania, przewidziane przez obowiązujące przepisy sanitarne dla zakładów gastronomicznych publicznych;
Przepisy sanitarne dotyczące warunków i terminów przechowywania i sprzedaży produktów szczególnie łatwo psujących się;
Wymagania dotyczące obowiązkowych badań profilaktycznych i lekarskich pracowników gastronomii, dystrybucji i bufetów (formy 1-lp i 20-lp).
Na terenie jednostki gastronomicznej obowiązuje całkowity zakaz zmywania zastawy stołowej z oddziałów placówki medycznej. Mycie naczyń odbywa się tylko w szafkach myjących oddziałów zgodnie z dezynfekcją naczyń.
Dystrybucja gotowej żywności odbywa się nie później niż 2 godziny po jej przygotowaniu, wliczając w to czas dostarczenia żywności do oddziału.
Żywność rozdają pacjentom barmanki i pielęgniarki dyżurne oddziału. Dystrybucję żywności należy przeprowadzać wyłącznie w szlafroku z napisem „Do dystrybucji żywności”.
Personel techniczny zajmujący się sprzątaniem oddziałów i innych pomieszczeń oddziału nie może rozprowadzać. Posiłki dla wszystkich pacjentów oddziału, z wyjątkiem ciężko chorych, odbywają się w specjalnie wydzielonej jadalni. Osobiste produkty spożywcze pacjentów (przewozy z domu) są przechowywane w szafie, stoliku nocnym (produkty suche) oraz w specjalnej lodówce (produkty łatwo psujące się).
Przelewy do pacjentów przyjmowane są wyłącznie w zakresie i ilości produktów dopuszczonych przez lekarza.
Po każdym rozdaniu żywności pomieszczenia spiżarni i jadalni są dokładnie czyszczone za pomocą roztworów dezynfekujących.
Po umyciu materiał czyszczący wylewa się 0,5% klarowanym roztworem wybielacza lub 1% roztworem chloraminy przez 60 minut, następnie spłukuje pod bieżącą wodą i suszy (inwentarz jest używany ściśle zgodnie z jego przeznaczeniem).
Ścisłe przestrzeganie przez wszystkich pracowników działu gastronomii zasad higieny osobistej ma bardzo ważne zapobiegać skażeniu bakteryjnemu żywności, przypadkom zatruć pokarmowych i ostrym chorobom jelit.
Przed rozpoczęciem pracy personel jednostki gastronomicznej zobowiązany jest do odbycia kursu minimum sanitarnego oraz badania lekarskiego.. W przyszłości odbywają się również regularne zajęcia z minimum sanitarnego, zarówno z pracownikami gastronomii, jak iz barmankami działów.
Każdy pracownik musi mieć książka medyczna, w której wpisuje się wyniki badań lekarskich, informacje o przeniesionych chorobach zakaźnych, o zaliczeniu minimum sanitarnego.
Wszyscy pracownicy jednostki gastronomicznej przechodzą codzienne badania lekarskie na obecność chorób krostkowych. Pracownicy z podejrzeniem choroby i chorzy nie mogą pracować.
Cała praca w jednostce gastronomicznej odbywa się w kombinezonach, które są zmieniane w miarę zabrudzenia, ale co najmniej 1 raz na 2 dni. Gdy pracownik przechodzi od obróbki surowców do pracy z gotowymi wyrobami, konieczne jest stosowanie odpowiedniej odzieży ochronnej. Kombinezon nie powinien być zapinany szpilkami lub igłami, w kieszeniach kombinezonu zabronione jest przechowywanie obcych przedmiotów (papierosy, klucze, pieniądze itp.). Pracownicy gastronomii nie mogą nosić koralików, broszek, pierścionków, kolczyków itp.
Przed rozpoczęciem pracy należy dokładnie umyć ręce, zmienić obuwie, założyć kombinezon, ostrożnie podnieść włosy pod czapkę lub szalik. Pod koniec pracy kombinezon umieszczany jest w specjalnej szafie. Podczas korzystania z toalety zdejmuje się ją i zakłada dopiero po dokładnym umyciu i dezynfekcji rąk.
Po zakończeniu prac na bloku gastronomicznym pomieszczenie jest dokładnie sprzątane. Czyszczenie odbywa się w specjalnym (ciemnym) szlafroku przy użyciu specjalnego sprzętu do czyszczenia. Sprzęt do sprzątania, fartuch do sprzątania, detergenty są przechowywane w specjalnie do tego przeznaczonym miejscu i nie są używane do sprzątania innych pomieszczeń. Do czyszczenia toalety w lokalu gastronomicznym niezbędne jest posiadanie osobnego szlafroka i innego sprzętu do sprzątania.
Wszystkie pomieszczenia jednostki gastronomicznej muszą być utrzymane w idealnej czystości. Codzienne sprzątanie polega na myciu zabrudzonych podłóg, usuwaniu kurzu, wycieraniu grzejników, parapetów, myciu stołów i desek do krojenia po każdym etapie pracy, a także terminowym myciu naczyń i przyborów kuchennych.
Przynajmniej raz w tygodniu pomieszczenia jednostki gastronomicznej są czyszczone detergentami, myte są ściany, oprawy oświetleniowe, szyby itp. Prowadzone raz w miesiącu generalne sprzątanie z późniejszą dezynfekcją wszystkich pomieszczeń, wyposażenia i inwentarza.
Do zwalczania much, karaluchów, gryzoni dozwolone są tylko mechaniczne sposoby ich eksterminacji. Stosowanie do tego celu preparatów chemicznych i bakteriologicznych jest zabronione.
Utrzymanie sanitarne sprzętu, inwentarza i przyborów
Zgodność z wymogami sanitarno-higienicznymi dotyczącymi konserwacji sprzętu, wyposażenia i przyborów odgrywa ważną rolę w zapobieganiu zatruciom pokarmowym, infekcjom i chorobom pasożytniczym. Do mycia naczyń służą pralki i wanny myjące. Niezależnie od obecności zmywarki, w myjni wyposażone są wanny 5-otworowe. Biorąc pod uwagę pojemność jednostki cateringowej (stołówki), mycie kuchni i zastawy stołowej odbywa się w różnych pomieszczeniach lub na wspólnym, podzielonym parawanu. Zapewnienie prania gorąca woda z sieci wodociągowej lub kotła ciągłego. Do mycia i dezynfekcji stosuje się preparaty zgodnie z „ Wykaz detergentów i środków dezynfekujących dopuszczonych do wyposażenia, inwentarza i narzędzi przeznaczonych do kontaktu z żywnością».
Obróbkę zastawy stołowej, przyborów do herbaty i sztućców należy przeprowadzać oddzielnie w następującej kolejności:
Przy obróbce zastawy stołowej mechaniczne usuwanie żywności i mycie naczyń odbywa się w pierwszym myciu środkami odtłuszczającymi w roztworze o temperaturze wody 50 0 C, w drugim myciu - środkami dezynfekującymi w sposób ustalony przez Ministerstwo Zdrowia Federacji Rosyjskiej, w trzecim myciu - płukanie gorących naczyń płynących wodą o temperaturze nie niższej niż 65 0 C, suszenie naczyń na specjalnych półkach lub rusztach;
Przy obróbce sztućców i sztućców do herbaty żywność jest usuwana mechanicznie i zanurzana w roztworze ze środkami odtłuszczającymi i dezynfekującymi;
Do dezynfekcji naczyń zamiast środków dezynfekujących można użyć metody gotowania przez 15 minut.
W zakaźnych placówkach medycznych lub w przypadku chorób zakaźnych na oddziałach niezakaźnych przeprowadza się kolejność przetwarzania naczyń, środki i metody ich dezynfekcji, a także dezynfekcję resztek żywności od pacjenta z różnymi chorobami w sposób ustalony przez Ministerstwo Zdrowia Federacji Rosyjskiej.
Naczynia kuchenne w spiżarniach myje się gorącą wodą o temperaturze co najmniej 50 0 C, spłukuje bieżącą gorącą wodą o temperaturze co najmniej 65 0 C, suszy naczynia na specjalnych półkach lub rusztach.
Myjki do mycia naczyń i szmaty do wycierania stołów po czyszczeniu gotuje się przez 15 minut lub moczy w roztworach dezynfekujących.
Tryb prania sprzętu . Po zakończeniu pracy wszystkie pracujące, metalowe części maszyn są demontowane, oczyszczane z resztek jedzenia, myte z dodatkiem detergentów, parzone wrzątkiem, suszone w piekarniku lub wycierane do sucha czystą szmatką. Małe części, z wyjątkiem części do krojenia (noże do mielenia mięsa, szatkownice), można prażyć w piecu lub gotować przez 10 minut.
Tryb prania zapasów . Inwentarz metalowy po umyciu detergentami i płukaniu jest kalcynowany w piecu. Sprzęt drewniany (deski do krojenia, szpatułki, mieszadełka) oczyszcza się z resztek jedzenia, myje wodą (50 stopni C) z detergentami, spłukuje wodą (minimum 65 stopni C) i suszy na metalowych rusztach. W celu pełnej dezynfekcji deski do krojenia gotuje się przez 10 minut w 2% roztworze sody kalcynowanej lub przez 15-20 minut bez sody. Deski do krojenia na klej nie nadają się do gotowania, są myte 2% gorącym roztworem sody, wycierane 0,2% roztworem wybielacza lub chloraminy i spłukiwane gorącą wodą po 30 minutach. Stoły do krojenia z metalową powierzchnią myjemy ciepłą wodą z mydłem lub detergentami i zalewamy gorącą wodą. Sito, gaza, przez które filtruje się rosół i soki, woreczki na kremy są myte gorąca woda z detergentami opłukać, gotować przez 15 minut, a po wyschnięciu przechowywać w zamkniętym, oznakowanym pojemniku. Szczotki, myjki do mycia naczyń po pracy myje się detergentami, gotuje przez 10-15 minut, suszy i przechowuje w specjalnie wyznaczonym miejscu. Tace na stoły do jadalni myje się gorącą wodą i detergentami, spłukuje, wyciera zaznaczonymi serwetkami. Czyste i suche naczynia i sztućce wkłada się do szafek, termosy i pojemniki myje się oddzielnie od naczyń kuchennych w specjalnych wannach lub w osobnym pomieszczeniu. W termosach najpierw umyj powierzchnię zewnętrzną, a następnie wewnętrzną, a następnie spłucz gorącą wodą. Jeśli zapewniona jest para, zorganizowane są termosy. Po użyciu wanny myjące są myte i oblewane wrzątkiem, a pralki myte po pracy, myte gorącą wodą z sodą i wycierane do sucha. Zbiorniki do zbierania odpadów i śmieci są czyszczone po napełnieniu - nie więcej niż 2/3 objętości (po pracy zbiorniki niezależnie od objętości napełnienia są czyszczone, myte 2% roztworem sody kalcynowanej, płukane na gorąco wody i suszone). Pojemniki na odpady żywnościowe są myte 2% roztworem sody i dezynfekowane 10% sklarowanym roztworem wybielacza. Dietetyk i kierownik produkcji - szef kuchni kontroluje jakość mycia naczyń, sprzętu i inwentarza, zwracając szczególną uwagę na częstotliwość zmian i temperaturę wody w kąpielach myjących, dozowanie detergentów i środków dezynfekujących.
Organizacja żywienia klinicznego jako całość składa się z następujących głównych sekcji, które wymagają szczególnego wdrożenia w każdej placówce medycznej:
- zagadnienia kliniczne organizacji, które obejmują zasady budowania żywienia terapeutycznego, system jego powoływania, dietę oraz normy żywieniowe.
- zagadnienia sanitarno-technologiczne organizacji, w skład których wchodzi system budowy bloków żywnościowych i transportu żywności, sprzęt i inwentaryzacja, wymagania sanitarne dotyczące utrzymania bloku żywnościowego.
- zarządzanie żywieniem klinicznym i szkoleniem.
- zagadnienia techniczne organizacji, obejmujące sposoby opracowywania jadłospisu, system rozliczania recept, wydawania produktów, organizację procesu technologicznego w kuchni, system wydawania żywności z kuchni, kontrolę jakości żywności oraz organizacja opieki nad pacjentem.
Zasady budowy i system przepisywania żywienia medycznego
Zgodnie z fizjologicznymi zasadami budowania racji pokarmowych, żywienie medyczne budowane jest w formie dziennych racji pokarmowych. Każda codzienna dieta pacjenta, czyli jego dieta, ma swoją własną wartość energetyczną, czyli zawartość kalorii, skład chemiczny(określona ilość białek, tłuszczów, węglowodanów, soli mineralnych, wody, witamin, ekstraktów i innych substancji), określone właściwości fizyczne: waga (objętość), konsystencja, temperatura żywności i wreszcie określony tryb (rutynowy) żywienia. To wszystko elementy diety, które są praktycznie realizowane w formie menu składającego się z odpowiednich produktów o określonej obróbce kulinarnej.
Przepisując żywienie terapeutyczne, można zastosować dwa systemy: elementarny i dietetyczny. Przy podstawowym wyznaczeniu żywienia terapeutycznego dla każdego pacjenta wystawiana jest recepta z konkretnym wyliczeniem wskaźników każdego z elementów codziennej diety; Na podstawie tej recepty opracowywane jest dzienne menu. Ten system nazywa się indywidualnym, ale taka definicja nie jest do końca poprawna, ponieważ odpowiednio zorganizowana dieta terapeutyczna koniecznie wymaga indywidualnej diety. Jeśli w ramach systemu elementarnego lekarz opracuje indywidualną dietę dla każdego pacjenta, to w ramach systemu żywieniowego przepisuje indywidualnie taką lub inną dietę spośród wcześniej opracowanych, przebadanych klinicznie i mających określone właściwości lecznicze. Dlatego błędem jest nazywanie systemu dietetycznego przepisywania żywienia terapeutycznego „grupą”.
Głównym systemem w placówkach medycznych i leczniczo-profilaktycznych, tj. przy obsłudze znacznych kontyngentów pacjentów, jest system dietetyczny do przepisywania żywienia terapeutycznego. System elementarny może być praktycznie stosowany tylko w pojedynczych przypadkach, gdy konieczne jest wprowadzenie wielu poprawek do takiej czy innej diety opracowanej i stosowanej w danej placówce medycznej, biorąc pod uwagę złożoność i szczególne uwarunkowania przebiegu choroby w pacjent.
Dzięki systemowi dietetycznemu możliwe jest również dokonanie pewnych korekt w przepisanej diecie w związku ze specjalnymi wskazaniami. Takie dodatkowe terminy lub ograniczenia w diecie powinny być dokonywane poprzez przepisywanie produktów o określonych właściwościach leczniczych (twarożek, wątróbka, mleko, arbuz, jabłka, czosnek itp.) lub poprzez dodanie lub ograniczenie składników odżywczych (białka, tłuszcze, węglowodany, sole , witaminy). Przy dodatkowym mianowaniu produktów specjalnych konieczne jest odpowiednie zmniejszenie zawartości innych produktów w diecie w celu utrzymania głównie składu chemicznego i kaloryczności diety.
W placówkach medycznych Związku Radzieckiego stosuje się diety opracowane w klinice żywienia klinicznego Instytutu Żywienia Akademii Nauk Medycznych ZSRR, zatwierdzone przez Ministerstwo Zdrowia ZSRR. Najczęściej stosowane diety są ponumerowane; niektóre diety i tak zwane dni kontrastowe lub postu są oznaczone nazwą produktu, np. cukier, jabłko, dzień kompotu.
Każda dieta ma swoją własną charakterystykę (patrz poniżej). Liczba diet do wprowadzenia w szpitalu jest zdeterminowana profilem placówki, czyli głównym kontyngentem hospitalizowanych pacjentów. Każdy szpital powinien ustanowić podstawowe, ciągłe diety i dni kontrastowe; w razie potrzeby można stosować inne diety, a w pojedynczych przypadkach żywienie lecznicze jest przepisywane zgodnie z systemem elementarnym. Praktycznie w wielospecjalistycznym szpitalu ogólnym stosuje się stale 7-8 diet i dni kontrastowych.
Tryb, czyli dieta pacjentów, jest niezbędny do skutecznego działania żywienia terapeutycznego. Dieta składa się z liczby posiłków, pory posiłków dla pacjentów, wartości odżywczej oraz ilości przyjmowanych każdorazowo posiłków.
Ministerstwo Zdrowia ZSRR ustaliło dla szpitali co najmniej schemat czterech posiłków dziennie, dla niektórych grup pacjentów (z chorobami serca, wrzodami żołądka, dla pacjentów zakaźnych itp.) Konieczne jest ustalenie schematu pięciu do sześć posiłków dziennie. Należy dążyć do mniej więcej równomiernego rozłożenia dziennej racji, ale w każdym razie unikać na obiad znacznej ilości o wysokiej kaloryczności; z reguły wieczór nie powinien stanowić więcej niż 25-30% dziennego spożycia kalorii. Czas karmienia pacjentów zależy od liczby posiłków i ogólnej codziennej rutyny w placówce medycznej. Pomiędzy oddzielnymi posiłkami nie należy dopuszczać przerwy dłuższej niż 4 godziny w ciągu dnia, a między ostatnim wieczornym posiłkiem a porannym śniadaniem przerwa nie powinna przekraczać 10-11 godzin. W związku z tym wskazane jest zorganizowanie czwartego posiłku z czterokrotnym posiłkiem nie w postaci drugiego śniadania lub podwieczorku, ale w postaci niewielkiego posiłku na 1-2 godziny przed snem (druga kolacja) . Tak więc główny tryb czterech posiłków dziennie jest przedstawiony w następującej formie.
Przy pięciokrotnym posiłku wprowadzane jest drugie śniadanie, a przy sześciokrotnym posiłku również podwieczorek z mniej więcej równomiernym rozkładem dziennej racji.
Gorące jedzenie powinno być włączone. każdy z posiłków. Temperatura ciepłych dań płynnych powinna wynosić około 60°, a drugich gorących dań około 55° przy serwowaniu pacjentom. Temperatura żywności w dziale musi być dokładnie kontrolowana.
Norma codziennej diety jest określona w charakterystyce każdej diety. Jak wspomniano powyżej skład chemiczny i kaloryczność każdej diety zapewnia odpowiedni zestaw produktów. Na podstawie opakowania żywności i stopnia wykorzystania każdej z diet stosowanych w szpitalu określa się zapotrzebowanie placówki medycznej na zaopatrzenie w żywność. Wytyczne dotyczące zaopatrzenia szpitali w żywność, określające przeznaczanie środków na żywność, zostały opracowane przez Ministerstwo Zdrowia ZSRR w poniższym tomie.
Normy żywieniowe w szpitalach miejskich i wiejskich na pacjenta na dzień
Wartość odżywcza: białka 88 g, tłuszcze 66 g, węglowodany 459 g, czyli 2889 kalorii. Faktyczne żywienie pacjentów poprawia się zarówno ilościowo, jak i jakościowo poprzez rozwój szpitalnych gospodarstw pomocniczych. Na wartość odżywczą wpływają „transfery” żywnościowe, które muszą być jasno uregulowane.
Kwestie sanitarne i technologiczne organizacji
Organizacja bloku żywieniowego w szpitalu może odbywać się w systemie scentralizowanym lub zdecentralizowanym. Blok żywnościowy ze względu na jego skład można podzielić na następujące główne grupy pomieszczeń: 1) do przechowywania żywności; 2) do gotowania (półprodukty i potrawy gotowe); 3) wypuszczać żywność z kuchni; 4) dystrybucji gotowej żywności pacjentom i jej przyjmowania na oddziałach szpitalnych. Ponadto w skład kompleksu bloku żywnościowego wchodzą pomieszczenia pomocnicze (inwentarz, bielizna, kontener, do składowania odpadów), pomieszczenia gospodarcze (kotłownia, warsztat), pomieszczenia dla personelu (administracyjno-sanitarne) oraz laboratorium spożywcze.
Dzięki scentralizowanemu systemowi cały blok żywnościowy, z wyjątkiem pomieszczeń rozdawania żywności chorym (spiżarnie) i jego przyjmowania (jadalnie), jest skoncentrowany w jednym miejscu. Z kuchni centralnej przygotowane potrawy dostarczane są do spiżarni w naczyniach transportu grupowego, gdzie są rozdawane chorym. Dzięki temu systemowi przygotowana żywność rozdawana jest 2 razy: pierwszy raz w kuchni w daniach grupowych, a drugi raz w spiżarni, gdzie żywność, często odgrzewana, rozdawana jest w pojedynczych naczyniach.
Dzięki zdecentralizowanemu systemowi przygotowywana żywność jest wydawana pacjentom bezpośrednio z kuchni w poszczególnych daniach, co osiąga się poprzez zbliżenie procesu gotowania jak najbliżej miejsca pobytu pacjenta, czyli oddziału szpitalnego. W szpitalu jednooddziałowym jednostka żywieniowa jest urządzona w budynku szpitalnym, a w szpitalu wielooddziałowym, w każdym budynku szpitalnym z 50 łóżkami lub więcej zorganizowana jest kuchnia przedgotowa, a w osobnym budynku lub w jeden z budynków szpitalnych, centralne magazynowanie produktów, przygotowanie i wydawanie półproduktów. System zdecentralizowany ma szereg zalet w porównaniu z systemem scentralizowanym: wielokrotne przestawianie żywności, jej schładzanie i utrata kształtu, unikanie ponownego podgrzewania, dzięki czemu nie pogarszają się smak żywności, jej właściwości higieniczne i sprzyjają stworzony do organizowania żywienia terapeutycznego. Kierownik oddziału i lekarze prowadzący mają możliwość wpływania na żywienie pacjentów, pracownicy bloku żywnościowego mogą być odpowiedzialni za cały proces żywienia, aż do momentu, kiedy pacjent faktycznie je.
Przy projektowaniu budowy nowych szpitali i przebudowie istniejących szpitali Ministerstwo Zdrowia ZSRR przewiduje organizację bloków żywnościowych według systemu zdecentralizowanego. Konieczne jest również, aby w istniejących szpitalach, w których bloki żywnościowe znajdują się w budynku szpitalnym, organizować żywienie pacjentów według systemu zdecentralizowanego, czyli dostarczać pacjentom żywność bezpośrednio z kuchni w poszczególnych daniach, a nie rozdawać jej do spiżarni w naczyniach grupowych i przenosić je do naczyń.
Kwestie utrzymania higieny jednostki spożywczej oraz wymagania sanitarne procesu technologicznego gotowania zostały przedstawione powyżej (s. 29).
Zarządzanie żywieniem w szpitalu
Ogólne zarządzanie żywieniem w szpitalu sprawuje naczelny lekarz lub jego zastępca w części medycznej, a na oddziałach – ordynatorzy oddziałów. W celu koordynowania wszystkich prac nad zastosowaniem żywienia klinicznego w szpitalach wielospecjalistycznych powołana jest Rada Żywienia Medycznego, która omawia i nakreśla działania dotyczące głównych zagadnień organizacji żywienia klinicznego. W skład rady wchodzą naczelnicy oddziałów, kierownik zaopatrzenia, dietetyk, dietetyk (kierownik kuchni), starszy kucharz i dietetyk oddziału, powoływani przez naczelnego lekarza. Przewodniczącym rady jest naczelny lekarz szpitala, a sekretarzem wykonawczym dietetyk. Bezpośrednim naukowym, metodycznym i organizacyjnym zarządzaniem żywieniem klinicznym w szpitalu zajmuje się dietetyk. W szpitalach, w których nie ma stanowiska dietetyka, prowadzenie żywienia terapeutycznego powierza się jednemu z lekarzy prowadzących.
Zarządzanie kuchnią szpitalną powierza się dietetykowi pracującemu pod kierunkiem lekarza. Do funkcji dietetyka (szefa kuchni) należy kontrola procesu sanitarno-higienicznego i technologicznego w kuchni, prawidłowe wydawanie żywności z kuchni; organizuje dystrybucję żywności w stołówkach.
Gotowanie bezpośrednie odbywa się pod okiem starszego mistrza kucharza, który podobnie jak reszta personelu produkcyjnego kuchni pracuje pod okiem dietetyka. Stanowisko dietetyka ustalane jest zgodnie ze standardami kadrowymi Ministerstwa Zdrowia ZSRR na każde 200 łóżek (połowa stanowiska na każde 100 łóżek), tak aby w dużych szpitalach można było prowadzić prace nad żywieniem pacjentów w oddzielnych budynki również przez dietetyków. Na oddziałach, w których nie ma dietetyków, organizację wyżywienia dla pacjentów powierza się starszym siostrom oddziału. W szpitalach gruźliczych i zakaźnych na każde 100 łóżek przypada stanowisko dietetyka, a od 75 do 100 łóżek - połowę etatu, czyli pół etatu.
Zaopatrzenie bloku żywnościowego w produkty, inwentaryzację, zatrudnianie i zwalnianie personelu kuchennego wykonuje zastępca naczelnego lekarza w części administracyjno-gospodarczej.
Funkcje Rady Żywienia Klinicznego w szpitalu, dietetyka i dietetyka (kierownika kuchni) określają specjalne „Regulamin” zatwierdzone przez Ministerstwo Zdrowia ZSRR.
Systematyczna praca nad zaznajomieniem całego personelu szpitalnego z podstawami klinicznych zabaw żywieniowych zasadnicza rola w cateringu szpitalnym. Praca ta powinna być zorganizowana przez dietetyka z udziałem dietetyka i starszego kucharza oraz lekarzy szpitalnych.
Lekarze, pielęgniarki i cały personel produkcji kuchennej powinni zapoznać się z charakterystyką podstawowych, stałych diet. Organizacja jest bardzo cenna. zajęcia specjalne z pokazem technologii przygotowania dań głównych. Młodszy personel medyczny szpitala powinien także zapoznać się z podstawowymi dietami i zasadami serwowania pacjentom żywienia terapeutycznego. Niezbędne jest uwzględnienie zajęć z minimum sanitarnego w planie szkolenia personelu produkcyjnego kuchni.
Minimum techniczne do żywienia terapeutycznego i higieny musi być przekazane przez wszystkich nowo zatrudnionych pracowników jednostki żywieniowej, bezpośrednio związanych z procesem przechowywania i przygotowywania produktów spożywczych.
Zagadnienia techniczne organizacji żywienia klinicznego
Kompilacja menu. Wnioski o wyżywienie pacjentów składane są w oddziale recepcyjnym i szpitalnym i codziennie do godziny 13-14 przekazywane są dietetykowi. Wniosek z izby przyjęć jest ważny w dniu przyjęcia pacjenta oraz w dniu następnym, jeżeli pacjent został przyjęty do placówki medycznej w godzinach popołudniowych. Na podstawie otrzymanych wniosków na różne diety dietetyk, przy udziale starszego kucharza, opracowuje porcję menu i przekazuje cały materiał do liczenia, gdzie obliczane są potrzebne produkty i wypisuje żądane oświadczenia do spiżarnia.
Głównym dokumentem, na podstawie którego przygotowywany jest ekstrakt i gotowanie, jest menu-porcjnik (odcinek wypłaty). Menu-porcjowanie podpisuje dietetyk, pod którego kierownictwem menu układane jest przez dietetyka (kierownik kuchni), księgowego (kalkulatora) i zatwierdzane przez naczelnego lekarza.
Ilość produktów w menu porcjowania zapisywana jest jako ułamek: w liczniku dla jednej porcji, w mianowniku dla wszystkich porcji. Wskazanie ilości produktów na porcję nie jest wymagane w przypadku kartoteki dań, w której karta każdego dania ma swój numer i zestaw produktów; w tym przypadku wystarczy wskazać numer dania, jego nazwę oraz ilość porcji w menu porcjowania; część licząca, w której powinna znajdować się kopia kartotekowego indeksu potraw, zlicza wymaganą ilość produktów, kierując się numerem i nazwą potrawy, naklejoną przez dietetyka w menu porcji.
Według projektanta menu, z reguły przepisuje się produkty, które mają zostać przetworzone w kuchni; chleb, masło, cukier, herbatę, sprzedawane pacjentom bez gotowania, pozyskiwane są ze spiżarni bezpośrednio przez barmanki oddziałów według odrębnych wymagań, ustalanych przez część liczącą; ponieważ norma chleba, cukru i masła nie jest taka sama w różnych dietach, każdy szpital ustala normę tych tak zwanych produktów bufetowych dla głównych diet: norma jest zatwierdzana przez ordynatora i służy jako podstawa do wydawania wymagań dla tych produktów.
W każdej placówce medycznej należy opracować planowany siedmiodniowy jadłospis dla podstawowych, stałych diet. Powinna odpowiadać charakterystyce diet, zapewniać różnorodne smaczne posiłki, odpowiednią kombinację produktów spożywczych do każdego posiłku i odpowiadać przydziałom żywności dostępnym w instytucji.
Do każdego z głównych posiłków: śniadania, obiadu i kolacji w menu powinny znaleźć się dania, które zapewnią w nim zawartość białek, tłuszczów i węglowodanów. Należy unikać tego, aby zarówno zupa, jak i dodatek do drugiego dania w porze lunchu składały się ze zbóż i produktów mącznych (makaron, wermiszel). Równolegle z planowanym siedmiodniowym menu opracowywane są karty układowe dla poszczególnych dań. Karty układu opracowano na podstawie materiałów podanych w niniejszej instrukcji oraz innych opublikowanych materiałach, z poprawkami wynikającymi z praktyki tej placówki medycznej.
Karty zestawiane są w dwóch egzemplarzach, z których jeden przechowywany jest w kartotece dietetyka, a drugi w części liczącej.
Przy tworzeniu menu należy wziąć pod uwagę czas potrzebny do przygotowania potrawy oraz dopuszczalny okres przydatności do spożycia po przygotowaniu. Pomaga to kucharzom planować swoją pracę, aby zapobiec utracie wartości odżywczych i smaku potraw z nadmiernego przechowywania w gotowej formie. I tak np. potrawy z roślin strączkowych, które wymagają długiego czasu gotowania, nie mogą znaleźć się w jadłospisie śniadaniowym, a ilość potraw smażonych, które podczas przechowywania szybko tracą smak, należy łączyć z wydajnością produkcyjną pieca. Kucharz, któremu powierzono przygotowanie niektórych potraw, należy pouczyć o czasie i kolejności ich przygotowania.
Kontrola jakości produktów i gotowych posiłków. Kontrola jakości surowców i gotowej żywności powinna być prowadzona systematycznie na poszczególnych etapach procesu technologicznego, a na poszczególnych etapach wyniki kontroli powinny być dokumentowane.
Pierwszym etapem kontroli jest sprawdzenie dobrej jakości produktów po ich dotarciu do magazynu. Oprócz magazyniera odpowiedzialnego za jakość otrzymywanych produktów, wszystkie produkty przyjmowane do magazynu są badane przez lekarza dyżurnego lub dietetyka, a wyniki badania są zapisywane w specjalnym dzienniku o następującej formie.
Drugim etapem kontroli jest sprawdzenie jakości produktów w momencie ich wydania ze spiżarni. Gdy jedzenie jest wydawane do kuchni i spiżarni, obecny jest szef kuchni lub starszy kucharz i barmanki działów. Brak nagrania. W przypadku wątpliwości co do dobrej jakości produktów, sprawę rozstrzyga dietetyk lub lekarz dyżurny.
W procesie gotowania sprawdzana jest wydajność półproduktów po wstępnej obróbce mięsa, drobiu, ryb, ziemniaków oraz jakość gotowej żywności przed wydaniem jej chorym.
Produkcja półproduktów jest rejestrowana w dzienniku produkcji o następującej postaci.
| data |
Nazwa produktu | Waga brutto | Waga odpadów | Waga netto | Procent odpadów | Podpisy | |
| żywność (kości, kawior) |
niespożywcze (łuski, jelita itp.) | ||||||
Ważenie półproduktów odbywa się przy udziale obywatela, lekarza dyżurnego lub dietetyka.
Wpis do dziennika produkcji jest podstawą do wystawienia dodatkowych wyrobów w przypadku surowców niespełniających norm oraz zwrotu do spiżarni nadwyżek otrzymanych surowców w stosunku do normy ułożenia wyrobu - netto.
Kontrolę jakości przygotowywanej żywności przeprowadza w kuchni lekarz dyżurny wraz z kierownikiem kuchni. Dzięki scentralizowanemu systemowi bloków żywnościowych żywność jest również badana w spiżarni przez lekarza lub naczelną pielęgniarkę oddziału. Wyniki próbki gotowej żywności w kuchni są rejestrowane dla każdego dania w menu porcjowania, w którym przewidziano specjalne kolumny, a ogólną ocenę wpisuje się do dziennika próbek gotowej żywności o następującym formularzu.
Wydawanie żywności z kuchni do działów za pomocą scentralizowanego systemu blokowego żywności. Barmanka lub pielęgniarka oddziału powinna przed każdym posiłkiem stawić się na wyprawie kuchennej w celu zapoznania się z jadłospisem, wagą przygotowywanych dań oraz otrzymaniem instrukcji rozdawania żywności chorym. Wskazane jest, aby dostarczanie jedzenia do spiżarni odbywało się przy kuchni. Wysyłając jedzenie do spiżarni na wydziałach, konieczne jest naklejenie na każdym daniu wcześniej przygotowanych etykiet z podaniem numeru diety i liczby potraw; cała żywność powinna być wysyłana do każdego przedziału w tym samym czasie.
Dystrybucja żywności w stołówce. Każda spiżarnia powinna mieć urządzenia do podgrzewania żywności. Szybka dystrybucja żywności jest niezbędna, aby zapobiec jej wychłodzeniu. Dlatego też w dystrybucję żywności dla pacjentów należy zaangażować bezpłatny personel, zapewniając im odpowiednią odzież sanitarną. Należy zapewnić oddziałowi odpowiednią ilość sztućców (co najmniej jedno sztućce dla każdego pacjenta); wskazane jest podgrzanie płyt przed napełnieniem. Przede wszystkim należy rozdać dania indywidualne, a następnie masowe. W pierwszej kolejności obsługiwani są pacjenci łóżkowi, a następnie pacjenci jedzący w jadalni. W spiżarni powinno być wywieszone menu wskazujące wagę porcji. Aby uniknąć błędów w dystrybucji pokarmu pacjentom łóżka, na każdym łóżku powinna być zawieszona etykieta z numerem diety.
W zdecentralizowanym systemie bloków żywnościowych żywność jest dystrybuowana z kuchni lub przez windę w ten sam sposób, żywność w poszczególnych naczyniach na tacach jest transportowana do wydziałów spiżarni. Oddziały organizują uwalnianie witaminy C dodawanej do żywności (100 mg na pacjenta dziennie), zgodnie z istniejącymi instrukcjami.
Regulacja transferu żywności
Ze względu na wymagania higieniczne i przestrzeganie żywienia medycznego, w każdym szpitalu konieczne jest jasne zorganizowanie kontroli nad produktami spożywczymi przynoszonymi pacjentom, przyjmowanie posiłków od odwiedzających powinno odbywać się pod nadzorem pielęgniarki oddziałowej, która posiada wykaz pacjentów ze wskazaniem liczby przyjmowanej przez każdego z nich diety. W miejscach spoczynku pacjentów, na izbie przyjęć szpitala oraz w miejscach przyjmowania „przeniesień” należy wywiesić plakaty-instrukcje wskazujące produkty, które są dozwolone i zabronione do przeniesienia, gdy pacjent otrzymuje określoną dietę. Lekarze powinni również poinstruować każdego pacjenta o zalecanych i zabronionych pokarmach.
W każdym dziale należy zorganizować odpowiednie warunki do przechowywania przenoszonych produktów, zwłaszcza łatwo psujących się (szafy z półkami, szafy chłodnicze).
Ponad 2000 lat temu wielki uzdrowiciel Hipokrates powiedział, że człowiek rodzi się zdrowy, a wszystkie choroby przychodzą do niego przez usta z jedzeniem. Najwybitniejsze umysły ludzkości poświęciły swoje prace problemom używania produktów przynoszących największe korzyści człowiekowi. Chęć zwiększenia żywotności ciała chorego poprzez spożywanie odpowiedniego pożywienia istniała przez cały czas.
Ostatnio wzrosło zainteresowanie nielekowymi metodami leczenia i profilaktyki chorób opartych na wykorzystaniu czynników naturalnych. Jednym z najważniejszych czynników środowiskowych wpływających na organizm jest odżywianie. Zmieniając charakter żywienia, można regulować metabolizm, a tym samym aktywnie wpływać na przebieg choroby. Stosowanie żywności w tym celu nazywa się terapią dietetyczną.
Połączenie terapii dietetycznej z farmakoterapią z jednej strony zwiększa skuteczność leczenia, a z drugiej łagodzi lub zapobiega skutkom ubocznym leków, które w tych warunkach dają efekt w mniejszej dawce. Prawidłowo skonstruowane odżywianie przyczynia się do zachowania zdrowia człowieka i zwiększa jego zdolność do pracy.
Produkty spożywcze dostarczają organizmowi substancji plastycznych, energii, wspomagają prawidłową przemianę materii oraz utrzymują niezmienność środowiska wewnętrznego.
Organizacja żywienia terapeutycznego pacjentów w placówkach medycznych jest jedną z ważnych sekcji w kompleksie środków terapeutycznych.. Dlatego należy zwracać maksymalną uwagę nie tylko na prawidłowe zalecenie diet, ale także na monitorowanie stanu sanitarnego.Według koncepcji diety zbilansowanej określane są proporcje substancji w dietach, które odzwierciedlają reakcje metaboliczne i są podstawą normalne funkcjonowanie organizmu. Jednym z najczęstszych praw biologicznych jest zasada: zestawy enzymów organizmu odpowiadają chemicznym strukturom żywności, a naruszenie tej korespondencji prowadzi do naruszenia normalnych procesów transformacji określonej substancji spożywczej, powoduje wiele chorób .. Zasada ta musi być przestrzegana na wszystkich poziomach: w przewodzie pokarmowym, w procesach trawienia i wchłaniania; podczas transportu składników odżywczych do tkanek; w komórkach i strukturach subkomórkowych - w procesie odżywiania komórkowego, a także w procesie wydalania produktów przemiany materii z organizmu. Naruszenie „reguły korespondencji” na dowolnym poziomie prowadzi do istotnych naruszeń stanu fizjologicznego organizmu. Na przykład utrata biosyntezy hydroksylazy fenyloalaniny przekształca ten aminokwas w związek toksyczny dla organizmu, co powoduje gwałtowne opóźnienie rozwoju fizycznego i psychicznego dziecka. Ciężkie choroby, które często prowadzą do śmierci noworodków, to dziedziczna fermentopatia wynikająca z nietolerancji cukrów prostych (galaktozy i fruktozy). Oznacza to, że w wyniku naruszenia informacji genetycznej w tkankach organizmu jeden z ważnych enzymów nie jest wytwarzany, a jedyną patogenetycznie uzasadnioną metodą leczenia takich pacjentów jest dietoterapia.
Systemy enzymatyczne są przystosowane do tych składników odżywczych, które zawiera zwykła żywność. Te proporcje składników odżywczych są ustalone jako formuły zbilansowanej diety.
Zatem, Aby zapewnić normalne funkcjonowanie organizmu, skład żywności musi koniecznie zawierać substancje zwane niezbędnymi czynnikami odżywczymi. Należą do nich niezbędne aminokwasy, witaminy, niektóre kwasy tłuszczowe, minerały i pierwiastki śladowe.
Ludzie jedzą inaczej, w zależności od warunków życia, charakteru pracy, upodobań. Istnieje jednak szereg wymagań, które należy wziąć pod uwagę przy opracowywaniu diet.
Przede wszystkim żywność powinna być urozmaicona i kompletna, to znaczy zawierać białka, tłuszcze, węglowodany, witaminy, minerały i wodę w określonej ilości i proporcji.
Kolejnym ważnym warunkiem jest prawidłowa dieta. Pod dietą rozumiemy rozkład diety pod względem kalorii, składu i wagi w ciągu dnia. W takim przypadku bezwzględnie należy wziąć pod uwagę częstotliwość, czas i czas trwania posiłków, a także przerwy między posiłkami.. Racjonalna dieta stawia pewne wymagania dotyczące czasu przyjmowania pokarmu, jego strawności, które bezpośrednio zależą od stopnia rozdrobnienia pokarmu w ustach i przetworzenia przez soki trawienne.
Nie można przecenić znaczenia żywienia dla osoby zdrowej i chorej. Ilość, jakość, czas jedzenia należy „powiązać” z wiekiem, charakterem pracy i życia człowieka.
Nie sposób przemilczeć faktu, że równolegle z naukowymi zaleceniami dotyczącymi żywienia osób chorych i zdrowych, różne „systemy żywienia” dla korekty masy ciała, systemy „głodu wszechleczniczego”, „oddzielne żywienie” , „surowa żywność” itp. .d. Pracownicy medyczni, a także ludność, powinni być świadomi niebezpieczeństw związanych z tymi „modnymi modami”.
Organizacja żywności dla pacjentów w placówkach medycznych jest jedną z ważnych sekcji w kompleksie środków terapeutycznych. Dlatego należy zwracać maksymalną uwagę nie tylko na prawidłowe przepisywanie diet, ale także na monitorowanie stanu sanitarnego pomieszczeń, w których przygotowywana jest żywność, jakości i prawidłowego przetwarzania produktów spożywczych, higieny osobistej i zdrowia pracowników gastronomii itp.
Przez jednostkę gastronomiczną rozumie się zespół pomieszczeń, w których produkty spożywcze przechodzą od ich dostarczenia z baz spożywczych do przygotowania dań i dystrybucji gotowej żywności. W skład lokalu gastronomicznego powinny wchodzić następujące pomieszczenia: magazyny (chłodnicze i niechłodnicze) do przechowywania żywności, spiżarnia do codziennego zaopatrzenia w żywność, warsztaty produkcyjne (skup mięsa, skup ryb, skup warzyw, gotowanie na gorąco, gotowanie na zimno , cukierniczy), mycie (do naczyń kuchennych, naczyń stołowych, do mycia wózków i pojemników transportowych), wydawanie (do wydawania żywności), jadalnia, pomieszczenia pomocnicze (inwentarz, pościel, opakowania, pomieszczenie na odpady, pomieszczenie dla personelu).
Rodzaje i powierzchnia lokalu jednostki gastronomicznej są określone przepisami budowlanymi i regulaminami zakładów opieki zdrowotnej i zależą od liczby łóżek w szpitalu lub miejsc w sanatoriach i przychodniach. Normy dotyczące wyposażenia placówek gastronomicznych zakładów opieki zdrowotnej oraz przepisy sanitarne dla zakładów gastronomicznych są zatwierdzane zarządzeniami Ministerstwa Zdrowia Federacji Rosyjskiej.
Praca jednostki gastronomicznej może być zorganizowana zarówno w systemie scentralizowanym, jak i zdecentralizowanym.
Dzięki scentralizowanemu systemowi wszystkie procesy przetwarzania surowców i gotowania są skoncentrowane w centralnej jednostce gastronomicznej. W systemie zdecentralizowanym procesy te są przeprowadzane oddzielnie. Istnieje jedna wspólna grupa pomieszczeń, w których przygotowywane są półprodukty, a kuchnie, w których są one przygotowywane, znajdują się w każdym z budynków szpitalnych. Obecnie preferowany jest scentralizowany system organizacji jednostki gastronomicznej. Jest bardziej ekonomiczny, pozwala na racjonalne wykorzystanie zaplecza produkcyjnego, zastosowanie wysokowydajnych urządzeń technologicznych, zmniejszenie liczby personelu konserwacyjnego i poprawę warunków ich pracy. Jego główną wadą jest konieczność transportu gotowej żywności do oddziałów, a w niektórych przypadkach jej odgrzewania, ale można tego uniknąć, stosując podgrzewacze do żywności lub specjalne wózki do serwowania. Przy zdecentralizowanym systemie zaopatrywania pacjentów w żywność proces przygotowywania posiłków staje się bardziej skomplikowany i droższy, ponieważ kilka kuchni przygotowawczych wymaga zwiększenia personelu jednostki gastronomicznej i powielenia urządzeń technologicznych, ale dystrybucji gotowych robione jedzenie jest uproszczone.
Kwestie nadzoru higienicznego nad organizacją żywienia dietetycznego są niezwykle ważne. Dotyczy to sanitarnego aranżacji punktów gastronomicznych i stołówek na oddziałach, przestrzegania warunków przechowywania i sprzedaży żywności itp.
Jedną z cech organizacji żywienia terapeutycznego w placówkach medycznych jest konieczność szybkiego dostarczenia pacjentowi żywności na oddziały. Dystrybucja gotowej żywności odbywa się nie później niż dwie godziny po jej przygotowaniu, wliczając w to czas dostarczenia żywności do oddziałów.
W zależności od charakteru konstrukcji budynków szpitalnych i pojemności szpitala możliwe są następujące rodzaje jednostek gastronomicznych:
a) w szpitalach jednooddziałowych do 300 łóżek, głównie w jednostkach gastronomicznych we wspólnym budynku;
b) w dużych szpitalach wielooddziałowych - kuchnie centralne umieszczone w oddzielnym budynku.
Niezależnie od lokalizacji, jednostka gastronomiczna musi spełniać następujące wymagania: wszystkie pomieszczenia muszą być odizolowane i posiadać niezależne wejścia i wyjścia, usytuowane wzdłuż przebiegu procesu i wykluczać możliwość kontaktu surowców z gotowymi produktami, naczyniami czystymi i zabrudzonymi . Ponadto lokalizacja wszystkich pomieszczeń i umieszczenie w nich urządzeń technologicznych powinno zapewniać maksymalną wygodę pracownikom. Niedopuszczalne jest umieszczanie w podziemiach pomieszczeń przemysłowych, z wyjątkiem zbioru warzyw, wyposażonych w kanalizację grawitacyjną.
Bieżące czyszczenie odbywa się metodą mokrą 2 razy dziennie, a w pomieszczeniach przemysłowych - w ciągu dnia pracy w miarę zabrudzenia. Podłogi w pomieszczeniach zanieczyszczonych resztkami jedzenia myte są gorącą wodą z dodatkiem 2% roztworu sody. Do czyszczenia stołów używaj zestawów mokrych i suchych chusteczek oznaczonych „do czyszczenia stołów”. Odpady spożywcze i śmieci gromadzone są w kontenerach z pokrywkami i najpóźniej 2 godziny później wywożone są do śmietników na terenie podwórka lub do specjalnych komór chłodniczych w celu przechowania do czasu usunięcia. Zbiorniki do zbierania odpadów myjemy gorącą wodą z 2% roztworem sody i dezynfekujemy. Cały sprzęt czyszczący musi być oznakowany i przechowywany w szafie poza halą produkcyjną. Przynajmniej raz w tygodniu należy przeprowadzić generalne sprzątanie wszystkich pomieszczeń.
Na stan sanitarny lokalu gastronomicznego duży wpływ ma poprawa i utrzymanie reżimu sanitarnego na terenie sąsiadującym z lokalem gastronomicznym. Szczególną uwagę należy zwrócić na terminowe usuwanie i utylizację odpadów. Zapobieganie rozmnażaniu się much, karaluchów i gryzoni polega na odpowiednim utrzymaniu higieny terenu i pomieszczeń. Do realizacji metody chemiczne w ich niszczenie zaangażowani są specjaliści organizacji zajmujących się zwalczaniem szkodników i deratyzacją w porozumieniu ze stacją sanitarno-epidemiologiczną.
Do transportu gotowej żywności do spiżarni służą termosy, wózki termosowe, wózki do podgrzewania żywności lub naczynia szczelnie zamknięte pokrywkami. Osoby rozładowujące i dostarczające żywność do oddziałów muszą posiadać specjalną odzież (szlafrok, rękawiczki). Przewóz chleba musi odbywać się w workach polietylenowych lub ceratowych (wysyłkowych), jednak przechowywanie w nich chleba jest niedozwolone, a podczas transportu nie wolno używać worków materiałowych.
Ważnym ogniwem w organizacji żywienia szpitalnego jest spiżarnia, wyposażona w każdy oddział szpitala..
Za stan sanitarny spiżarni, przestrzeganie przepisów BHP, higienę przemysłową i higienę osobistą przez pracowników spiżarni odpowiada kierownik działu; za terminową realizację wniosków i organizację zwalczania szkodników oraz zgodnie z umową z działami zwalczania szkodników; za organizację i wdrażanie środków zapobiegawczych zgodnie ze wskazaniami epidemiologicznymi; o dopuszczenie do pracy osób, które nie przeszły badania lekarskiego i nie zaliczyły minimum sanitarnego; za dostępność wystarczającej ilości sprzętu produkcyjnego, przyborów, kombinezonów i innych przedmiotów zgodnie z kartą zgłoszenia materiału i wyposażenia technicznego.
Starsza siostra wydziału zapewnia organizację i kontrolę przestrzegania reżimu sanitarno-higienicznego; prowadzenie zajęć z nauki zasad sanitarnych przez osoby przystępujące do pracy, a także corocznego sprawdzianu wiedzy pracowników spiżarni; organizacja i kontrola wdrażania środków dezynfekcji, dezynsekcji i deratyzacji, przestrzeganie przepisów bezpieczeństwa podczas pracy ze środkami dezynfekcyjnymi; kompletowanie i terminowe uzupełnianie apteczki; kontrola reżimu temperatury i jakości mycia naczyń, przygotowanie detergentów i środków dezynfekujących; kontrola warunków przechowywania, terminów realizacji i zgodności dań z zaleconymi dietami (żywność pochodząca z działu cateringu oraz produkty osobiste przekazywane przez odwiedzających); codzienna kontrola personelu spiżarni pod kątem chorób krostkowych z rejestracją w dzienniku; kontrola dostępności imiennych ksiąg lekarskich z zaznaczeniem o przejściu okresowych badań lekarskich (książki lekarskie barmanek należy przechowywać w spiżarni); organizacja i prowadzenie prac sanitarno-wychowawczych wśród pacjentów oddziału.
Odpowiedzialność za stan stanowiska pracy, przestrzeganie zasad higieny osobistej, realizację wymagań technologicznych i sanitarnych na ich terenie ponosi każdy pracownik spiżarni.
Deski do krojenia, noże, sprzęt do czyszczenia muszą być oznakowane. Po każdym rozdaniu żywności spiżarnia i jadalnia są czyszczone za pomocą roztworów dezynfekujących. Żywność rozdają pacjentom barmanki i pielęgniarki dyżurne oddziału. Dystrybucja żywności musi odbywać się w fartuchach oznaczonych „do dystrybucji żywności”. Młodszy personel obsługi nie może rozprowadzać żywności.
Jedzenie przez pacjentów oddziałów, z wyjątkiem ciężko chorych, odbywa się w specjalnie wydzielonym pomieszczeniu - jadalni.
Naruszenie stanu sanitarno-technicznego urządzeń produkcyjnych, zapasów i naczyń prowadzi do obniżenia jakości, skażenia mikrobiologicznego i chemicznego produktów, półproduktów i dań gotowych. Może to prowadzić do rozprzestrzeniania się infekcji jelitowych i występowania zatruć pokarmowych.
Ogólne zarządzanie żywieniem klinicznym w szpitalu jest prowadzone przez ordynatora. Bezpośrednie naukowe, metodyczne i organizacyjne zarządzanie żywieniem klinicznym jest realizowane przez dietetyka. Dietetyk wspólnie z dietetykiem i starszym kucharzem organizuje systematyczną pracę nad zaznajomieniem całego personelu medycznego z podstawowymi zasadami organizowania żywienia terapeutycznego oraz cechami diet terapeutycznych.
Każdego dnia starsze pielęgniarki oddziałów przekazują dietetykowi oddziału gastronomicznego informację o pacjentach będących na wyżywieniu od rana bieżącego dnia na formularzu nr 22 -MZ. Ten formularz (wymóg porcji) wskazuje rozkład pacjentów na stołach dietetycznych zgodnie z zapisami w historii choroby.
Na podstawie zbiorczych informacji o obecności pacjentów będących na diecie, mapy technologicznej oraz przyjętych norm żywieniowych, dietetyk jednostki cateringowej opracowuje układ menu, w którym podaje ilość jedzenia do przygotowania jednej porcji każde danie i ilość jedzenia potrzebną do przygotowania wszystkich porcji tego dania.
W każdej placówce medycznej zwykle opracowywane jest siedmiodniowe menu dla głównych stałych diet. Musi odpowiadać charakterystyce diet, zapewniać odpowiednią kombinację pokarmów w każdym posiłku, różnorodność i dobre właściwości organoleptyczne.
Układanie produktów spożywczych w kotle odbywa się w obecności dietetyka (pielęgniarki dietetycznej). Okresowo (nagle) układanie produktów jest kontrolowane przez administrację wraz z przedstawicielami organizacji publicznych (komisja terenowa, rada pielęgniarek itp.) Co najmniej 3 razy w miesiącu przedstawiciele organizacji publicznych kontrolują wybiórczo wagę porcji gotowych posiłków i jednocześnie wykonać próbkę organoleptyczną produktów spożywczych. O wynikach kontroli sporządza się akt.
Kontrolę jakości gotowych posiłków przeprowadza się zgodnie z Instrukcją Kontroli Jakości Żywności Gotowej w Zakładach Opieki Zdrowotnej, kontrolę przeprowadza lekarz dyżurny wraz z kierownikiem jednostki gastronomicznej. Wyniki degustacji każdego dania są odnotowywane w części menu, a ogólna ocena jest odnotowywana w „Journal of Ready Food Samples”.
Aby przybliżyć pacjentom, menu jest codziennie wywieszane w widocznym miejscu na oddziałach. Naczelna pielęgniarka powinna być okresowo obecna przy dystrybucji żywności na oddziałach medycznych w celu kontroli jej jakości i rozpoznania roszczeń pacjentów.
W każdej placówce medycznej powinna być przejrzyście zorganizowana kontrola nad produktami spożywczymi dostarczanymi chorym.. Przeprowadzają go pracownicy medyczni przy przyjmowaniu transferów oraz pielęgniarki oddziałów, które posiadają listę pacjentów z podaniem numeru diety otrzymanej przez każdego z nich. Listy produktów dopuszczonych (ze wskazaniem ich maksymalnej ilości) oraz produktów zabronionych do zbycia powinny być wywieszone w punktach przyjęcia zbycia oraz w oddziałach.
Pacjenci przechowują żywność osobistą (przeniesienia z domu) na stoliku nocnym (karma sucha) oraz w specjalnie wydzielonej lodówce (żywność łatwo psująca się). Pielęgniarka dyżurna oddziału powinna codziennie sprawdzać przestrzeganie zasad i warunków przechowywania żywności przechowywanej w lodówce i stolikach przyłóżkowych pacjentów.
Produkty dla pacjentów należy przenosić w plastikowych torebkach z pełną nazwą. pacjenta i datę przekazania. W przypadku znalezienia produktów spożywczych, których termin przydatności do spożycia upłynął, należy je przechowywać bez plastikowej torby, bez podania pełnej nazwy. chore, a także wykazujące oznaki zepsucia, należy je usuwać jako odpady żywnościowe. O zasadach przechowywania transmisji należy poinformować pacjenta przy przyjęciu na oddział.
Na oddziałach pielęgniarki dyżurujące powinny sprawdzać zgodność przekazywanych produktów spożywczych z dietą pacjenta, ich ilość oraz dobrą jakość.
Szczególnie łatwo psujące się produkty to takie, w których w przypadku naruszenia warunków temperaturowych i warunków sprzedaży mogą namnażać się drobnoustroje powodujące psucie się żywności, ostre infekcje jelitowe i zatrucia pokarmowe. Więc zabrania się przekazywania pacjentom leczonym szpitalnie: kurczaki gotowane (kurczaki), pasztety, galaretki, galaretki (mięsne i rybne), pierogi, naleśniki, białka z mięsem, winegret sezonowany, sałatki, wyroby cukiernicze z kremem i śmietana, kanapki z kiełbasą, szynką, rybą, zsiadłe mleko (samokvas), surowe jajka.
Przechowywanie łatwo psujących się produktów na oddziale jest dozwolone tylko za zgodą lekarza prowadzącego, zgodnie z zaleconą dietą, z zastrzeżeniem reżimu temperaturowego (od +4 do +8 stopni C) i warunków realizacji.
Szczególne znaczenie dla pracownika medycznego ma znajomość diet terapeutycznych (tabele), technologii przyrządzania potraw dietetycznych oraz zagadnień organizacyjnych dietetyki.
Podstawą żywienia terapeutycznego są trzy główne zasady:
Odżywianie powinno być obowiązkowym elementem nowoczesnego kompleksowego leczenia pacjentów;
opiera się na zasadzie terapii patogenetycznej;
Głównym czynnikiem determinującym wpływ pokarmu na organizm powinien być jego skład chemiczny.
Wszystkie diety terapeutyczne można podzielić na niespecyficzne i specyficzne diety terapeutyczne. Te pierwsze charakteryzują się optymalnym stosunkiem składników odżywczych dla zdrowego człowieka, a zatem tworzą jedynie sprzyjające tło dla terapii patogenetycznej. Drugie charakteryzują się nietypowymi dla zdrowego żywienia proporcjami składników odżywczych w celu wyeliminowania zaburzeń metabolicznych charakterystycznych dla tej choroby. Dlatego żywienie terapeutyczne powinno opierać się na dokładnej wiedzy o charakterze i stopniu zaburzeń metabolicznych u pacjenta.
Każda dieta ma swoją charakterystykę, w tym:
zapewnienie fizjologicznych potrzeb chorego w składniki odżywcze i energię.
Podstawą żywienia terapeutycznego jest naukowo uzasadnione żywienie zdrowego człowieka, którego wyrazem są fizjologiczne normy żywieniowe zatwierdzone przez Ministerstwo Zdrowia Federacji Rosyjskiej w zależności od płci, wieku, zawodu i innych czynników. Średnie wartości zapotrzebowania człowieka na składniki odżywcze mogą się zmieniać, biorąc pod uwagę pewne zaburzenia w organizmie w różnych chorobach. Może to prowadzić do zmiany zalecanego bilansu składników odżywczych w diecie dla osób zdrowych. Tak więc dla osoby chorej możliwe jest zachwianie zbilansowanej diety poprzez ograniczenie lub zwiększenie poszczególnych składników odżywczych. Na przykład w niektórych chorobach nerek ilość białka jest zmniejszona. Stopień redukcji białka w diecie zależy od stopnia upośledzenia czynności nerek. Jednak ograniczenie białka ma swoje granice, ponieważ dieta musi zapewniać przynajmniej minimalne dzienne zapotrzebowanie fizjologiczne na wszystkie niezbędne aminokwasy, aby niedobór białka nie wystąpił w organizmie. Jednocześnie dieta powinna zaspokajać zapotrzebowanie organizmu na energię poprzez węglowodany i tłuszcze, a także zapewniać niezbędne fizjologicznie zapotrzebowanie na witaminy, niezbędne nienasycone kwasy tłuszczowe i minerały.
uwzględnienie wzorców biochemicznych i fizjologicznych determinujących przyswajanie pokarmu przez chorego.
W żywieniu medycznym powinna istnieć zależność między charakterem przyjmowanego pokarmu, jego składem chemicznym a zdolnością chorego organizmu do jego wchłaniania.. Osiąga się to poprzez celowe wyznaczenie takiej lub innej ilości składników odżywczych, wybór produktów i metod ich przetwarzania kulinarnego, dietę opartą na danych dotyczących charakterystyki metabolizmu, stanu narządów i układów chorego oraz inne czynniki wpływające na wchłanianie pokarmu. W takim przypadku konieczne jest:
- spersonalizuj jedzenie (uwzględnić wzrost, masę ciała, wyniki badania metabolicznego u konkretnego pacjenta);
- zapewnić trawienie z naruszeniem powstawania soków trawiennych (w chorobach układu pokarmowego może być upośledzone tworzenie wielu enzymów trawiennych, pełniejsze przyswajanie pokarmu uzyskuje się w tych przypadkach poprzez dobór produktów spożywczych i metod ich kulinarnego przetwarzania);
- wziąć pod uwagę interakcję składników odżywczych w przewodzie pokarmowym iw organizmie;
- stymuluje procesy regeneracyjne w narządach i tkankach poprzez dobór niezbędnych składników odżywczych, zwłaszcza aminokwasów, witamin, mikroelementów, niezbędnych nienasyconych kwasów tłuszczowych(w przypadku choroby wątroby dietę wzbogaca się o substancje lipotropowe, które normalizują metabolizm tłuszczów w wątrobie i poprawiają jej funkcjonowanie);
- zrekompensować utracone przez organizm składniki odżywcze, np. przy anemii po utracie krwi w diecie należy zwiększyć zawartość żelaza, miedzi, szeregu witamin i pełnowartościowych białek pochodzenia zwierzęcego;
- celowo zmienić dietę w celu swoistego treningu procesów biochemicznych i fizjologicznych w organizmie np. częste posiłki o niskiej wartości energetycznej w otyłości, posiłki frakcyjne w zapaleniu pęcherzyka żółciowego w celu poprawy wydzielania żółci;
- brać pod uwagę miejscowy i ogólny wpływ pokarmu na organizm, przy miejscowej ekspozycji pokarm wpływa na zmysły i bezpośrednio na przewód pokarmowy; atrakcyjny wygląd, smak i aromat ma szczególne znaczenie przy restrykcyjnych dietach z ograniczonym zestawem produktów;
- stosować w żywieniu metody dni oszczędzania, treningu, rozładunku i kontrastu - sparing łączy się z treningiem: stopniowe rozszerzanie rygorystycznych diet o nowe, coraz mniej oszczędne potrawy i produkty pod kontrolą stanu pacjenta; na tle głównej diety czasami stosuje się „kontrastujące dni” z włączeniem do diety wcześniej wykluczonych produktów (błonnik, sole itp.); całkowity post jest krótko stosowany w niektórych stanach ostrych (ostre procesy zapalne w Jama brzuszna, z zatruciem, astmą sercową itp.);
- skład chemiczny, kaloryczność, zestaw produktów, ich obróbka kulinarna, dieta muszą być zgodne ze wskazaniami medycznymi;
- urozmaicaj jedzenie ze względu na asortyment dań w każdym posiłku, w oparciu o siedmiodniową normę produktów dla określonej diety;
- zapewnić przestrzeganie monetarnych norm spożycia żywności, akceptowane w kraju.
Wraz ze zmianami mechanicznego, chemicznego i temperaturowego wpływu pokarmu możliwe są znaczne zmiany funkcji wydzielniczych i motorycznych narządów trawiennych.
O działaniu mechanicznym żywności decyduje jej objętość, konsystencja, stopień rozdrobnienia, rodzaj obróbki cieplnej oraz skład jakościowy.
Chemiczne działanie żywności jest spowodowane substancjami, które wchodzą w skład produktów lub powstają podczas ich obróbki kulinarnej oraz w procesie trawienia.
Działanie temperaturowe (termiczne) pokarmu występuje w kontakcie z błoną śluzową jamy ustnej, przełyku i żołądka. Jedzenie o temperaturze zbliżonej do temperatury ciała ma minimalny wpływ.
Ogólny efekt pokarmu determinowany jest zmianą składu krwi w procesie trawienia pokarmu i wchłaniania składników odżywczych, co prowadzi do zmiany stanu funkcjonalnego układu nerwowego i hormonalnego, a następnie wszystkich narządów i układów człowieka .
Przepisując dietę, należy wziąć pod uwagę warunki klimatyczne, lokalne i narodowe tradycje żywieniowe, osobiste nieszkodliwe nawyki lub nietolerancję niektórych rodzajów żywności, stan aparatu do żucia, cechy pracy i życia oraz możliwości materialne dla za pomocą niektórych produktów.
Żywienie medyczne jest niemożliwe bez aktywnego udziału pacjenta w realizacji zaleceń dietetycznych, bez jego przekonania o korzyściach płynących z diety. W związku z tym potrzebne są stałe prace wyjaśniające dotyczące roli żywienia w kompleksie środków terapeutycznych, a także zalecenia dotyczące składu diet, metod przetwarzania kulinarnego.
Wszystkie diety można pogrupować według wskazań ich przeznaczenia terapeutycznego, biorąc pod uwagę wpływ na organizm głównych składników chemicznych diety, a także jej kaloryczność, właściwości fizyczne, zapach i smak.
Każda dieta zawiera:
- wskazania do wizyty;
- cel spotkania;
- ogólna charakterystyka - główne cechy składu chemicznego, zestawu spożywczego i obróbki kulinarnej;
- skład chemiczny i wartość energetyczna;
- dieta ;
- wykaz dopuszczalnych i przeciwwskazanych produktów i potraw oraz główne metody ich przygotowania.
Dokonywanie zmian w podstawowych dietach może być spowodowane następującymi przyczynami:
stosowanie niektórych diet w przypadku różnych chorób
obecność kilku chorób u pacjentów;
terapia lekami, która ma niepożądany efekt uboczny na metabolizm i stan narządów i układów lub wymaga odpowiedniego odżywiania do jej działania;
nietolerancja niektórych produktów;
Otyłość jako choroba współistniejąca.
Do 2003 roku żywienie medyczne w zakładach opieki zdrowotnej opierało się na zasadzie nozologicznej w postaci dziennych racji pokarmowych - diet opracowanych przez Instytut Żywienia Rosyjskiej Akademii Nauk Medycznych i zatwierdzonych rozporządzeniami Ministerstwa Zdrowia w związku z każdej konkretnej choroby, które zostały oznaczone liczbami od 1 do 15. System liczbowy diet założony przez M.I. Pevzner zawierał 15 podstawowych diet i ich liczne modyfikacje w zależności od charakterystyki przebiegu konkretnej choroby. W sumie opracowano ponad 60 opcji tabel dietetycznych.
Wykorzystanie wszystkich opcji diet numerowanych było trudne, aw praktycznej dietoterapii, przy całej różnorodności nozologii, stosowano głównie 5 opcji diet.
W rozporządzeniu Ministerstwa Zdrowia Rosji nr 330 z 2003 r. „O środkach poprawy żywienia terapeutycznego w placówkach medycznych Federacji Rosyjskiej” określa nowe podejście do organizacji żywienia terapeutycznego w szpitalach zakładów opieki zdrowotnej jako integralnej części procesu leczenia, który jest jednym z głównych środków terapeutycznych.
Zgodnie z tym porządkiem wprowadzana jest nowa nomenklatura diet (system diet standardowych), która opiera się na zasadzie składu chemicznego i łączy dotychczas stosowany system liczbowy diet z zastosowaniem podejścia nozologicznego i grupowej zasady organizowania diet. odżywianie. Standardowe diety rekomendowane do wdrożenia w placówkach służby zdrowia różnią się składem ilościowym i jakościowym głównych składników odżywczych i mikroelementów, wartością energetyczną, technologią przygotowania dietetycznych potraw oraz przeciętnym dziennym zestawem produktów i obejmują 5 wariantów diet standardowych.
Nowa nomenklatura diety (system diety standardowej)
|
Opcje standardowe diety |
Oznaczenie standardowych diet |
Wcześniej stosowane diety systemu liczbowego |
|
|
Podstawowa standardowa dieta |
1,2,3,5,6,7,9,10,12,13,14,15 |
||
|
Opcja diety z oszczędzaniem mechanicznym i chemicznym (dieta oszczędzająca) |
5p (1 opcja) |
||
|
Opcja diety wysokobiałkowej (dieta wysokobiałkowa) |
5p (druga opcja), 7d, 9b, 10b, 11 |
||
|
Opcja diety o obniżonej zawartości białka (dieta niskobiałkowa) | |||
|
Opcja diety niskokalorycznej |
8, 8a, 8b, 9a, 10c |
Zrewidowano skład chemiczny i wartość energetyczną średnich dziennych opakowań żywności na pacjenta stosowanych w gastronomii w placówkach służby zdrowia. Analiza przeprowadzonych obliczeń wykazała zawyżoną wartość energetyczną oraz nierównowagę w składzie chemicznym diet układu liczbowego. Wartość energetyczna większości diet przekraczała 3000 kcal/dobę, podczas gdy zapotrzebowanie energetyczne pacjentów hospitalizowanych na łóżku, w oddziale i reżimie ogólnym wahało się od 1400 do 2400 kcal/dobę.
Biorąc pod uwagę średnie zapotrzebowanie energetyczne pacjentów hospitalizowanych, zalecane poziomy spożycia energii ustalane tym zamówieniem wahają się od 1350 kcal/dzień (dieta niskobiałkowa) do 2690 kcal/dzień (dieta wysokobiałkowa0), zgodnie z którym optymalne dzienne spożycie produktów dla pacjentów w szpitalu leczenie w placówkach służby zdrowia.
Uwzględniając wymagania współczesnej nauki o żywieniu oraz zalecane dzienne zestawy żywieniowe, które są podstawą budowania racji żywieniowych w placówkach służby zdrowia, określa się skład chemiczny i wartość energetyczną standardowych diet.
W celu optymalizacji żywienia terapeutycznego w placówkach służby zdrowia, diety standardowe obejmują specjalistyczne produkty dietetyczne i mieszanki do żywienia dojelitowego, które pozwalają na indywidualizację składu chemicznego i wartości energetycznej diet terapeutycznych, w odniesieniu do charakterystyki przebiegu chorób, żywieniowych status i obecność chorób współistniejących.
Dla osoby chorej jedzenie i picie mają szczególne znaczenie, często decydując o wyzdrowieniu lub progresji choroby. Na przykład, według badań przeprowadzonych przez pielęgniarki w Anglii, pacjenci, którzy nie otrzymują wystarczającej ilości płynów, cierpią na bezsenność, a ich rany goją się znacznie dłużej niż u innych pacjentów. Niedożywienie kilkakrotnie zwiększa ryzyko wystąpienia odleżyn, spowalnia powrót do zdrowia i przyczynia się do progresji choroby podstawowej.
Pacjenci przebywający na oddziale spożywają posiłki w jadalni, zgodnie z zaleconą dietą; pacjenci leżący w łóżku są karmieni przez dyżurną pielęgniarkę, która dostarcza jedzenie na oddziały. Przed rozpoczęciem karmienia należy wykonać wszystkie zabiegi medyczne, aby przeprowadzić fizjologiczne podanie pacjentowi. Następnie konieczne jest przewietrzenie oddziału i pomoc pacjentowi w umyciu rąk. Co najważniejsze, jeśli pozwala na to świadomość, pacjentowi należy zapewnić wygodną pozycję półsiedzącą lub podnieść głowę. Jeśli nie można tego zrobić, konieczne jest odwrócenie głowy pacjenta na bok. Zamknij szyję i klatkę piersiową serwetką, a jeśli to konieczne, załóż ceratę. Dużą pomocą w żywieniu pacjenta jest funkcjonalne łóżko, wyposażone w specjalny stolik nocny, ale jeśli go nie ma, zamiast stolika można użyć stolika nocnego.
Pokarm powinien być półpłynny i ciepły, podawać powoli, w małych porcjach, aby pacjent miał czas na przełknięcie. Dla lepszej asymilacji jedzenie powinno być smacznie ugotowane, pięknie udekorowane i podgrzane do określonej temperatury: dania gorące do +60 gr., zimne do +10 gr.
Istnieje wiele powodów, dla których pacjent nie może samodzielnie jeść ani pić. Można je podzielić na dwie duże grupy:
Osoba ze względu na stan ogólny nie może jeść i pić.
Pacjent ma zmniejszoną lub brak chęci do jedzenia i picia.
W zależności od przyczyny określa się taktykę pracownika medycznego w żywieniu pacjenta.
Ogólny poważny stan, gdy pacjent leży i nie może sięgnąć do stolika nocnego. Takiemu pacjentowi należy podać wodę z poidła lub rurki włożonej do szklanki. Wcześniej podawaj wodę w łyżeczce i poproś go o przełknięcie, aby upewnić się, że pacjent nie ma trudności z połykaniem. Konieczne jest, aby żywność była jednorodna (to znaczy ta sama konsystencja). Nie można podawać wody pacjentom leżącym z odrzuconą głową, ponieważ w tym przypadku nagłośnia otwiera wejście do tchawicy i pacjent może się zakrztusić. Konieczne jest, o ile to możliwe, zgięcie głowy do klatki piersiowej i lekkie uniesienie pacjenta. Szczególnie osłabieni pacjenci powinni mieć czas na odpoczynek między łykami. Takich pacjentów trzeba pić stopniowo, ale często. Karmiąc pacjenta należy pamiętać, że potrzebuje pomocy, gdy sam sobie nie radzi.
Pacjent może nie chcieć jeść ani pić. Brak apetytu często występuje, gdy pacjent ma depresję związaną z nasileniem choroby podstawowej, gdy jest przykuty do łóżka. W takim przypadku pożądany jest bardziej aktywny tryb motoryczny zgodnie ze stanem, komunikacja z krewnymi i innymi pacjentami, pewna aktywność. Apetyt często zanika przy złej pielęgnacji jamy ustnej, gdy w jamie ustnej pacjenta rozwijają się procesy gnilne. Gdy pokarm znajduje się w takiej jamie, pacjent nie czuje w ustach ani smaku, ani samej obecności pokarmu, dlatego po każdym posiłku pacjent musi wykonać toaletę jamy ustnej. Często brak apetytu wiąże się z brzydotą wygląd zewnętrzny oferowali jedzenie, źle umyte naczynia itp. Wielu pacjentów odmawia jedzenia, a zwłaszcza picia, ponieważ rozumieją, że jeśli zjesz i wypijesz wystarczająco dużo, często będziesz musiał korzystać ze statku. Musimy spróbować wytłumaczyć pacjentowi, co musi jeść i pić, a pracownicy medyczni i nianie zawsze przyjdą mu z pomocą we właściwym czasie, wystarczy zadzwonić.
Po karmieniu konieczne jest usunięcie resztek jedzenia i naczyń. Konieczna jest również pomoc pacjentowi w wypłukaniu ust lub, jeśli nie jest w stanie zrobić tego sam, przepłukać jamę ustną ciepłą przegotowaną wodą.
W warunkach krytycznych naturalne przyjmowanie substratów odżywczych jest albo niemożliwe z powodu naruszenia aktywności żywieniowej pacjenta, albo nie zaspokaja potrzeb energetycznych i plastycznych organizmu. Stawia to przed pracownikiem medycznym zadanie zaspokojenia potrzeb organizmu pacjenta na składniki odżywcze z częściową lub całkowitą wymianą. naturalny sposób ich wpływy. Ale w każdym razie żywienie dojelitowe lepszy pozajelitowe, ponieważ jest bardziej fizjologiczny, tańszy niż pozajelitowy, nie wymaga ściśle sterylnych warunków i praktycznie nie powoduje powikłań zagrażających życiu.
Jeżeli pacjent nie może naturalnie przyjmować pokarmu, to zgodnie z zaleceniami lekarza wykonuje pielęgniarka sztuczne odżywianie:
* przez zgłębnik żołądkowy;
* przez przetokę chirurgiczną żołądka (gastrostomia) lub wrzód dwunastnicy (dwuodenostomia);
* pozajelitowo (kroplówka dożylna).
Podstawowe zasady sztuczne odżywianie:
Terminowość sztucznego odżywiania. Nie czekaj, aż pojawią się poważne oznaki wyczerpania.
Optymalność. Żywienie powinno być prowadzone do czasu przywrócenia parametrów metabolicznych, antropometrycznych i immunologicznych.
Adekwatność żywieniowa: stosunek ilościowy i jakościowy składników odżywczych.
Gastrostomia (przetoka żołądkowa) jest stosowana, gdy przełyk jest niedrożny, pokarm jest wstrzykiwany bezpośrednio do żołądka przez rurkę z lejkiem przymocowanym na końcu. Jedzenie powinno być wysokokaloryczne, płynne lub półpłynne, ciepłe. Do mieszanki wprowadza się surowe jajka, tłuczone zupy mięsne i mleczne, tłuczone mięso, owoce, warzywa, śmietanę, śmietanę, masło, soki. Czasami pacjent może samodzielnie żuć pokarm, następnie rozcieńcza się go w szklance z płynem i wlewa przez sondę z lejkiem. Dzięki temu rodzajowi żywienia zachowane jest odruchowe pobudzenie wydzielania żołądkowego i odczucia smakowe. Nie więcej niż 500-600 ml pokarmu przelewa się przez sondę na karmienie.
Żywienie pozajelitowe zaleca się pacjentom z objawami niedrożności przewodu pokarmowego, gdy normalne odżywianie jest niemożliwe (guz), a także po operacji przełyku, żołądka i innych narządów. W tym celu stosuje się roztwory aminokwasów, 5% roztwór glukozy, roztwory elektrolitów, witaminy, hydrolizaty tłuszczu. Konieczne jest ścisłe przestrzeganie szybkości podawania leków.