से जुड़ी एक सामाजिक बीमारी है प्रतिकूल परिस्थितियांजीवन, कुपोषण, बिगड़ा हुआ स्वच्छता मानदंड, बुरी आदतेंऔर अन्य सामाजिक पहलू। दुनिया की लगभग एक तिहाई आबादी इस जीवाणु के वाहक हैं, लेकिन उनमें से केवल 5-10% ही बीमार पड़ते हैं।
उन देशों में जहां एक प्रतिकूल महामारी विज्ञान की स्थिति है, तपेदिक के खिलाफ बच्चों का टीकाकरण अनिवार्य माना जाता है। यह बच्चों के लिए सबसे खतरनाक - घातक रूपों - तपेदिक के विकास को रोकने के लिए किया जाता है। समय और अभ्यास ने नियमित टीकाकरण की प्रभावशीलता को साबित कर दिया है, लेकिन संभावित जटिलताओं की उपस्थिति अक्सर युवा माता-पिता को डराती है, उन्हें रोकती है और टीकाकरण से इनकार करने के लिए उन्हें धक्का देती है।
यह जानना महत्वपूर्ण है!
तपेदिक के टीके के आविष्कार का इतिहास
यूरोप में, तपेदिक या "खपत" के बारे में पहली जानकारी, जैसा कि उस समय कहा जाता था, 18-19वीं शताब्दी में दिखाई दी। तब इस बीमारी ने लगभग 70% आबादी को प्रभावित किया, और 10% की मृत्यु हो गई। वे ज्यादातर प्रवासी, सामान्य श्रमिक और झुग्गी-झोपड़ी के शहरों के बेघर लोग थे जो सामान्य अस्तित्व के लिए अनुपयुक्त परिस्थितियों में रहते थे।
नमी, खराब पोषण, अंधेरे और बिना हवादार कमरे - इन सभी ने स्थिति को बढ़ा दिया। "खपत" ने हजारों लोगों की जान ले ली। केवल 1882 में, प्रसिद्ध रॉबर्ट कोच ने उसी "कोच की छड़ी" या तपेदिक बेसिलस की खोज की। उसी क्षण से महामारी को रोकने के लिए एक प्रभावी इलाज की तलाश शुरू हुई।
हालाँकि, समस्या का समाधान 40 साल बाद ही खोजा जा सका था। 1923 में, दो वैज्ञानिक सफल हुए - कैलमेट और गुएरिन। 10 वर्षों तक, बैक्टीरिया की खेती करके, उन्होंने एक प्रतिरोधी बनाने की कोशिश की और साथ ही साथ ट्यूबरकल बेसिलस के कमजोर तनाव को कम किया। और उन्होंने यह किया - उन्होंने तपेदिक के खिलाफ एक टीका बनाया।
टीकाकरण के लिए संस्कृति को नाम दिया गया था - बेसिलम कैलमेट गुएरिन या बीसीजी, और रूसी में, प्रसिद्ध बीसीजी। वैक्सीन के पूरी तरह से सुरक्षित होने और हर जगह फैलने शुरू होने में कई साल लग गए। यूएसएसआर में, अनिवार्य टीकाकरण 1962 में शुरू हुआ।
वैक्सीन की संरचना और क्रिया
1923 से टीबी के टीके के घटक नहीं बदले हैं। बीसीजी माइकोबैक्टीरियम बोविस के विभिन्न उपप्रकारों का मिश्रण है, जो गोजातीय तपेदिक का प्रेरक एजेंट है। टीके के उत्पादन में पोषक माध्यम पर खेती और जीवाणु संस्कृतियों की आगे की प्रक्रिया होती है, जिसके बाद एक सजातीय अवस्था में पीसना होता है। इस प्रकार, दवा की संरचना में जीवित और मृत दोनों कोशिकाएं शामिल हैं।
विभिन्न खुराक और बैक्टीरिया के उपप्रकारों के साथ टीके बनाने के लिए विभिन्न तरीके हैं, लेकिन ज्यादातर मामलों में उनमें निम्न में से एक उपभेद होता है:
- फ्रेंच "पाश्चुरोव्स्की" 1173 2;
- डेनिश 1331;
- तनाव "ग्लैक्सो" 1077;
- टोक्यो 172.
इसके अलावा, एक अन्य प्रकार की दवा है - बीसीजी-एम, इसकी एकाग्रता बीसीजी से आधी है। इसका उपयोग कमजोर, समय से पहले के बच्चों के लिए या उन लोगों के लिए किया जाता है, जिन्हें किसी कारण से प्रसूति अस्पताल में टीका नहीं लगाया गया था।
रूस में, निलंबन की तैयारी के लिए टीकाकरण के लिए बीसीजी और बीसीजी-एम लियोफिलिज़ेट्स का उपयोग किया जाता है - ये 1.5% मोनोसोडियम ग्लूटामेट में लाइव माइकोबैक्टीरिया लियोफिलाइज्ड हैं। दवा सफेद या क्रीम रंग के पाउडर या गोलियों के रूप में होती है।

तपेदिक का टीका रोग पैदा करने के लिए बहुत कमजोर है, लेकिन विशिष्ट एंटीबॉडी के उत्पादन को भड़काने के लिए पर्याप्त मजबूत है। बीसीजी वैक्सीन तपेदिक के गंभीर रूपों - मेनिन्जाइटिस और प्रसारित रूपों से बचाता है, लेकिन बीमार होने की संभावना को कम नहीं करता है। टीकाकरण गाड़ी के स्पर्शोन्मुख चरण के तीव्र चरण में संक्रमण को भी रोकता है।
टीकाकरण
दुनिया के 64 देशों में तपेदिक के खिलाफ एक अनिवार्य नियमित टीकाकरण है। कुछ देशों में, प्रतिकूल रहने की स्थिति में रहने वाले लोगों और तपेदिक की उच्च घटनाओं वाले देशों के नागरिकों के लिए निवारक टीकाकरण किया जाता है।
रूस में, नवजात शिशु के जन्म के बाद 3-6 दिनों के लिए प्रसूति अस्पताल में भी टीकाकरण किया जाता है। इस मामले में, बच्चा कम से कम 2.5 किलोग्राम वजन के साथ पूर्ण-कालिक, स्वस्थ होना चाहिए। प्रसूति अस्पताल में तपेदिक के खिलाफ टीकाकरण विशेष रूप से प्रशिक्षित चिकित्सा कर्मियों द्वारा किया जाता है।
यदि बच्चे के जन्म के तुरंत बाद बीसीजी का टीका नहीं लगाया गया था, तो यह हेरफेर बच्चों के क्लिनिक में किया जाता है। तपेदिक के खिलाफ टीकाकरण 7 और 14 साल में किया जाता है। पहले, स्कूल में बच्चों को मंटौक्स टेस्ट दिया जाता था। यदि यह नकारात्मक है, तो आपको 3 दिनों के बाद टीका लगाया जा सकता है, लेकिन ट्यूबरकुलिन परीक्षण के 2 सप्ताह बाद नहीं।
प्रशासन का मार्ग, टीकाकरण की प्रतिक्रिया और इंजेक्शन स्थल की देखभाल
टीकाकरण और टीकाकरण से पहले, बच्चे को शरीर के तापमान की जांच करनी चाहिए, प्रक्रिया के लिए contraindications के इतिहास का अध्ययन करना चाहिए, और मूत्र और रक्त का प्रयोगशाला अध्ययन करना चाहिए। प्रसूति अस्पताल या बच्चों के क्लिनिक में हेरफेर किया जाता है।
तपेदिक के खिलाफ टीकाकरण के लिए पॉलीक्लिनिक में, एक अलग कमरा आवंटित किया जाता है या एक दिन अलग रखा जाता है जब केवल यह टीका दिया जाता है। आप तपेदिक औषधालय या प्रमाणित टीकाकरण केंद्र में भी टीका लगवा सकते हैं।
इंजेक्शन एक डिस्पोजेबल सिरिंज के साथ बाएं कंधे के ऊपरी और मध्य तिहाई के बीच की खाई में सुई के एक छोटे से कट के साथ बनाया जाता है। त्वचा खिंच जाती है, और टीका को चमड़े के नीचे इंजेक्ट किया जाता है। इंजेक्शन स्थल पर, 1 सेमी तक के व्यास वाला एक पप्यूल बनता है, जो लगभग 20 मिनट के बाद गायब हो जाता है।
नवजात शिशुओं में, टीके की प्रतिक्रिया 5-7 सप्ताह के बाद दिखाई देती है। सुई के इंजेक्शन स्थल पर एक लाल या गहरा धब्बा दिखाई देता है, फिर एक फोड़ा बन जाता है, एक क्रस्ट के गठन के साथ 2-3 महीने के भीतर ठीक हो जाता है, जो अंततः गायब हो जाता है। इसके स्थान पर, 1 सेमी का निशान बनता है - तपेदिक के खिलाफ टीकाकरण का एक विशिष्ट चिह्न। यदि कोई निशान नहीं है, तो इसका मतलब है कि टीका सही ढंग से प्रशासित नहीं किया गया था।
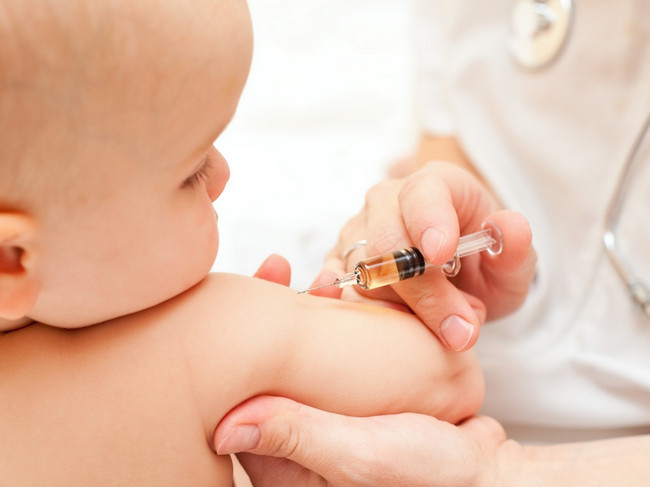
बच्चों में विद्यालय युगप्रतिक्रिया 1-2 सप्ताह में शुरू होती है। टीकाकरण के 1, 3, 6 और 12 महीने बाद टीकाकरण किए गए बच्चों पर नियंत्रण स्थानीय बाल रोग विशेषज्ञ द्वारा किया जाता है, इंजेक्शन साइट की जांच की जाती है और क्षेत्रीय लिम्फ नोड्स की स्थिति की जांच की जाती है।
टीकाकरण स्थल को रगड़ना, खरोंचना या अन्य यांत्रिक प्रभावों के अधीन नहीं होना चाहिए। जब एक फोड़ा या लाली दिखाई देती है, तो इस जगह को किसी भी एंटीसेप्टिक्स या उपचार एजेंटों के साथ इलाज करने और एक पट्टी लगाने की आवश्यकता नहीं होती है। आप घाव से मवाद को निचोड़ नहीं सकते और स्वयं बनने वाली पपड़ी को चीर नहीं सकते।
टीकाकरण कब नहीं करना चाहिए
तपेदिक टीकाकरण बिल्कुल contraindicated है:
- मां या बच्चे में एचआईवी;
- तपेदिक;
- ऑन्कोलॉजी;
- विभिन्न आनुवंशिक रोग:
- किण्वविकृति;
- गंभीर तंत्रिका संबंधी विकृति;
- एक बच्चे या उसके तत्काल परिवार में बीसीजी टीकाकरण के लिए गंभीर जटिलताओं की उपस्थिति।
बीमारी के खिलाफ टीकाकरण से वापसी तब दी जाती है जब:
- बच्चे की गहरी समयपूर्वता;
- रीसस संघर्ष के कारण नवजात शिशु की हीमोलिटिक बीमारी;
- शरीर में संक्रामक प्रक्रियाएं;
- सामान्यीकृत त्वचा के घाव।
संकेतों के अनुसार टीकाकरण रद्द करने का निर्णय एक विशेषज्ञ द्वारा किया जाता है। टीकाकरण से वापसी करने वाले बच्चों को पूरी तरह से ठीक होने के तुरंत बाद पंजीकृत और टीकाकरण किया जाता है।
जटिलताएं क्या हैं
तपेदिक का टीका एक जीवित टीका है, इसलिए बच्चे के शरीर की प्रतिक्रिया का हमेशा अनुमान नहीं लगाया जा सकता है। आधुनिक दवाएं जिनका उपयोग रोग के खिलाफ टीकाकरण के लिए किया जाता है, उनकी न्यूनतम मात्रा होती है दुष्प्रभावऔर जटिलताओं, हालांकि, कभी-कभी यह उनके बिना नहीं कर सकता। मूल रूप से, उत्पाद के गलत प्रशासन या कम गुणवत्ता वाली तैयारी के मामले में, टीके की शुरूआत के लिए नकारात्मक प्रतिक्रियाएं इम्युनोडेफिशिएंसी वाले बच्चों में देखी जाती हैं।

बच्चे निम्नलिखित जटिलताओं का अनुभव करते हैं:
- शीत फोड़ा। दवा के चमड़े के नीचे प्रशासन के कारण 1-1.5 महीने के बाद होता है। यह इंजेक्शन स्थल पर एक छोटा, दर्द रहित, सफेद ट्यूमर जैसा दिखता है। शल्य चिकित्सा द्वारा हटा दिया गया।
- दमन के साथ या बिना घुसपैठ। यह टीकाकरण के 1-2 महीने बाद बनता है, इसका आकार 1.5-3 सेमी होता है।
- 1 सेमी से अधिक व्यास का अल्सर। यह दवा के प्रति बच्चे की त्वचा की बढ़ती संवेदनशीलता के कारण होता है। स्थानीय उपचार के लिए आसानी से उत्तरदायी।
- लिम्फैडेनाइटिस। एकल क्षेत्रीय लिम्फ नोड्स की सूजन। तब होता है जब माइकोबैक्टीरिया त्वचा में प्रवेश करते हैं। यह बिना किसी विशेष लक्षण के लिम्फ नोड में क्रमिक वृद्धि के साथ होता है। 1 सेमी से अधिक के आकार के साथ सर्जिकल उपचार की आवश्यकता होती है। उन्नत मामलों में, लिम्फ नोड की साइट पर एक फिस्टुला बनता है, अगर अनुपचारित छोड़ दिया जाता है, तो बच्चे की सामान्य भलाई बिगड़ जाती है, यकृत बढ़ जाता है, सबफ़ब्राइल तापमान देखा जाता है, और वजन बढ़ना खराब है।
- केलोइड निशान। इंजेक्शन स्थल पर लाल उभरी हुई त्वचा दिखाई देती है। है स्थानीय प्रतिक्रियाअज्ञात एटियलजि की त्वचा।
- ओस्टाइट्स। हड्डी का तपेदिक। टीकाकरण के 6-24 महीने बाद होता है। यह बिगड़ा हुआ प्रतिरक्षा प्रणाली वाले बच्चों में मनाया जाता है। यह 200,000 बच्चों में से 1 में होता है। यह गंभीर जटिलता लंगड़ापन, चाल की गड़बड़ी, जोड़ों की सूजन, दर्द, मजबूर स्थिति आदि के साथ होती है। यदि अनुपचारित छोड़ दिया जाता है, तो जोड़ों का संकुचन, फोड़े और बुखार संभव है।
- सामान्यीकृत बीसीजी संक्रमण। सबसे गंभीर जटिलता। गंभीर इम्युनोडेफिशिएंसी वाले बच्चों में होता है। आंकड़ों के अनुसार, यह 1 मिलियन में से 1 बच्चे में होता है। इस मामले में, एक घाव है विभिन्न समूहलिम्फ नोड्स, हड्डियों, जोड़ों, त्वचा और कुछ अंगों। यह तपेदिक संक्रमण के कारण होने वाली एक गंभीर बीमारी के रूप में आगे बढ़ता है।
अध्ययनों के अनुसार, तपेदिक के खिलाफ नियमित टीकाकरण की शुरुआत के बाद देश में महामारी विज्ञान की स्थिति में सुधार नहीं हुआ, बल्कि और भी खराब हो गया, जो प्रतिकूल सामाजिक और रहने की स्थिति से जुड़ा है। हालांकि, घातक परिणामों के साथ रोग के जटिल रूपों की संख्या में कई गुना कमी आई है, और यही टीकाकरण का मुख्य लक्ष्य है।
तपेदिक का प्रेरक एजेंट एक रोगजनक माइकोबैक्टीरियम है जो श्वसन पथ के माध्यम से शरीर में प्रवेश करता है। सूक्ष्मजीव अव्यक्त रूप में शरीर में हो सकता है, लेकिन जब प्रतिरक्षा प्रणाली कमजोर होती है, तो यह सक्रिय हो जाता है। मूल रूप से, जीवाणु फेफड़ों की एल्वियोली में गुणा करता है, खांसी होती है, वजन कम होता है और भूख लगती है, रात को पसीना आता है, थकान होती है। गंभीर रूपों में होता है: रोग के माइलरी और मेनिन्जियल रूप। प्रभावित कर रहे हैं:
- फेफड़े।
- यकृत।
- तिल्ली
- अस्थि मज्जा।
क्षय रोग के उपचार में कई महीने, कभी-कभी वर्षों लग सकते हैं। जन्म के बाद सभी बच्चों को तपेदिक के खिलाफ टीका लगाया जाना चाहिए (माता-पिता इनकार लिख सकते हैं)। यह नियम रूस सहित उच्च स्तर की बीमारी वाले सभी देशों में लागू होता है। कम संक्रामक सीमा वाले राज्यों में, एक बच्चे को टीका लगाया जाता है यदि उसके बगल में एक तपेदिक रोगी है (जोखिम समूह से)।
क्षय रोग के खिलाफ टीकाकरण का महत्व
टीबी का टीका संक्रमण को नहीं रोकता है, लेकिन यह छोटे बच्चों को बीमारी के गंभीर रूपों को विकसित करने से रोकता है जो घातक हो सकते हैं। दवा गोजातीय तपेदिक के प्रेरक एजेंट के कमजोर तनाव पर आधारित है। तपेदिक के टीके को क्या कहा जाता है? इसे बीएसजेड (इंग्लैंड। बेसिलम कैलमेट गुएरिन) के रूप में संक्षिप्त किया गया है। इस तरह के टीकाकरण से जटिलताएं काफी दुर्लभ हैं, और त्वचा इंजेक्शन साइट की देखभाल करना आसान है। हालांकि, अगर डॉक्टर contraindications की उपस्थिति का आकलन नहीं करता है या गलत तरीके से वैक्सीन का प्रशासन करता है, तो महत्वपूर्ण जटिलताएं पैदा हो सकती हैं, इसलिए माता-पिता डरते हुए, टीकाकरण से इनकार करते हैं। किसी भी मामले में, आपको निर्णय लेने से पहले बच्चे की एक व्यापक परीक्षा आयोजित करने की आवश्यकता है।
तपेदिक के खिलाफ टीकाकरण की आवश्यकता किसे है
बीसीजी का टीका एक वर्ष की आयु और 7 वर्ष तक के बच्चों को दिए जाने की सिफारिश की जाती है जो संक्रमण के केंद्र में रहते हैं या यदि वे प्रतिकूल क्षेत्रों की यात्रा करते हैं। रूस में, कई क्षेत्रों में महामारी विज्ञान की स्थिति खतरनाक है, इसलिए लगभग हर जगह टीकाकरण दिया जाता है। टीकाकरण लगभग 5 वर्षों के लिए वैध है। जो लोग लगातार तपेदिक के रोगियों के संपर्क में रहते हैं, वे भी इस प्रक्रिया से गुजरते हैं।

वैक्सीन की संरचना
बीसीजी वैक्सीन का सक्रिय घटक एक जीवाणु तनाव (गोजातीय तपेदिक का प्रेरक एजेंट) है, जिसे विशेष रूप से एक कमजोर विषाणु को बनाए रखने के लिए डिज़ाइन किया गया है जो मनुष्यों के लिए खतरनाक नहीं है, लेकिन प्रतिरक्षा को बढ़ाता है। बैक्टीरिया ग्लूटामेट या मोनोसोडियम ग्लूटामेट (1.5%) के साथ पानी में एक लियोफिलाइज्ड अवस्था में तैयारी में हैं। फ्रीज-सुखाने से तात्पर्य किसी वस्तु को धीरे से सुखाने की प्रक्रिया से है, ये मामलाजीवाणु कोशिकाएं जो बरकरार और सक्रिय रहती हैं।
इंजेक्शन से पहले तपेदिक का टीका सूखे अवस्था में होता है और इंजेक्शन से पहले भंग कर दिया जाता है:
- गहराई से शुद्ध किए गए पानी को जीवाणुरहित करें।
- शारीरिक समाधान।
- विशेष प्रोटीन पदार्थ।
टीके की पैकेजिंग पर, इसके कमजोर पड़ने के तरीकों का संकेत दिया जाता है, अन्य सॉल्वैंट्स के उपयोग की अनुमति नहीं है, अन्यथा कार्रवाई की प्रभावशीलता खो सकती है।
टीकाकरण की तैयारी कैसे करें
तपेदिक के खिलाफ टीका बच्चे की प्रारंभिक मानक जांच के बाद दिया जाता है, जिसमें वजन और अन्य मीट्रिक पैरामीटर, रक्त और मूत्र परीक्षण शामिल हैं। एनाफिलेक्टिक प्रतिक्रियाओं के मामले में आपातकालीन सहायता प्रदान करने के लिए विशेष परिस्थितियों में टीकाकरण किया जाना चाहिए। यदि तपेदिक के खिलाफ टीकाकरण प्रसूति अस्पताल में नहीं दिया गया था, तो 2 महीने से अधिक की उम्र में, मंटौक्स परीक्षण पहले किया जाता है, क्योंकि सकारात्मक प्रतिक्रिया के मामले में बीमार बच्चे को टीका नहीं लगाया जा सकता है।

वैक्सीन के तौर पर बीसीजी और बीसीजी-एम के दो वेरिएंट का इस्तेमाल किया जाता है। पहले टीकाकरण के साथ 2500 ग्राम या उससे अधिक वजन वाले स्वस्थ बच्चों के तपेदिक के खिलाफ टीकाकरण किया जाता है। दूसरे में एंटीजन की दो गुना कम सांद्रता होती है। यह contraindications वाले बच्चों को दिया जाता है।
टीका कहाँ दिया जाता है?
आमतौर पर, शिशुओं के लिए तपेदिक का टीका बाएं कंधे के बाहर लगाया जाता है। इंजेक्शन कंधे के ऊपरी और मध्य तिहाई के बीच अंतःस्रावी रूप से किया जाता है। आप दवा को चमड़े के नीचे और इंट्रामस्क्युलर रूप से प्रशासित नहीं कर सकते। यदि कंधे का टीकाकरण संभव नहीं है, तो डॉक्टर जांघ पर ऐसी जगह चुनता है जहाँ मोटी त्वचा हो।
टीका केवल एक डिस्पोजेबल सिरिंज के साथ प्रशासित किया जाता है। सबसे पहले, डॉक्टर इंजेक्शन साइट को फैलाता है, दवा के इंजेक्शन के बाद, क्षेत्र में 5-10 मिमी हल्के रंग का एक पप्यूले या "बटन" बनता है, 15-20 मिनट के बाद गठन गायब हो जाता है।
वैक्सीन के प्रति शरीर की प्रतिक्रिया
इंजेक्शन स्थल पर एक छोटी सी घुसपैठ दिखाई देती है। तो डॉक्टर रक्त और लसीका की उपस्थिति के साथ सेलुलर घटकों के संचय को कहते हैं। शिक्षा में एक क्रस्ट और एक केंद्रीय नोड्यूल होता है। शिशुओं का टीकाकरण करते समय, घुसपैठ 4-6 सप्ताह के बाद ध्यान देने योग्य हो जाती है। फिर 2-4 महीनों के भीतर उपचार होता है, जटिलताओं के साथ, समय बढ़ता है।

टीबी का टीका कितना बड़ा होना चाहिए? बीसीजी की सकारात्मक प्रतिक्रिया के साथ, जो 4 साल से कम उम्र के सभी बच्चों में सामान्य है, 17 मिमी आकार तक की लालिमा नोट की जाती है। इस तरह की प्रतिक्रिया क्षेत्र रोगज़नक़ के खिलाफ एक प्रतिरक्षा प्रतिक्रिया के विकास को इंगित करता है, और इसलिए, तपेदिक, यदि संक्रमित हो, तो हल्के रूप में आगे बढ़ेगा।
कभी-कभी लाल रंग का क्षेत्र 5 मिमी से कम होता है, तो एक नकारात्मक प्रतिक्रिया का निदान किया जाता है और यह सुझाव दिया जाता है कि जब बच्चा 7 और 14 वर्ष का हो जाए तो बीसीजी लगाएं। टीकाकरण ठीक होने के बाद, 3-10 मिमी का निशान बना रहता है। कभी-कभी इसका क्षेत्र 3 मिमी से कम होता है, जो प्रक्रिया की अप्रभावीता को इंगित करता है, इसलिए डॉक्टर प्रत्यावर्तन का सुझाव देते हैं।
इंजेक्शन साइट देखभाल
इंजेक्शन के क्षण से कई महीनों के बाद, त्वचा पर एक घुसपैठ दिखाई देती है, जो मच्छर के काटने के समान सील की तरह दिखती है। यदि इंजेक्शन स्थल पर पपड़ी है, तो इसे हटाया नहीं जा सकता है। कभी-कभी पपड़ी अपने आप गिर सकती है, गीली हो सकती है, यह सामान्य है। आप उस जगह को वॉशक्लॉथ से रगड़ कर इस जगह पर झाग नहीं बना सकते। टीकाकरण के लगभग एक साल बाद, एक निशान बन जाता है; उपचार प्रक्रिया के दौरान, कोई सड़न रोकनेवाला सूत्र, जैसे कि आयोडीन और शानदार हरा, का उपयोग नहीं किया जा सकता है। इंजेक्शन साइट एक वर्ष के दौरान धीरे-धीरे कस जाती है, लेकिन आपके बच्चे को खतरनाक संक्रमण से बचाने के लिए ऐसी कठिनाइयाँ इसके लायक हैं।

मतभेद
बीसीजी-एम टीकाकरण का उपयोग इस तरह के मतभेदों के लिए किया जाता है:
- प्रीमैच्योरिटी (शरीर का वजन कम से कम 2000 ग्राम हो, 2500 और उससे अधिक हो तो बीसीजी लगाया जाता है)।
- हेमोलिटिक रोग, जिसका कारण शिशु और मां के आरएच कारकों या रक्त प्रकारों की असंगति है।
- सीएनएस क्षति।
- अस्पताल में टीकाकरण का अभाव
त्वचा की एक पतली परत भी एक contraindication है, जिस स्थिति में टीकाकरण स्थगित कर दिया जाता है। पिछले टीकाकरण से जटिलताओं के मामले में, बच्चे को फिर से टीका नहीं लगाया जाता है।
टीकाकरण स्थगित कर दिया जाता है यदि:
- संक्रामक रोग।
- हेमोलिटिक रोग के गंभीर रूप।
- गंभीर समयपूर्वता।
यदि परिवार में इम्युनोडेफिशिएंसी के मामले हैं: जन्मजात या अधिग्रहित (एचआईवी के परिणामस्वरूप) बच्चों को तपेदिक के खिलाफ टीका नहीं लगाया जाना चाहिए। जब बच्चे के भाइयों या बहनों को तपेदिक विरोधी टीकाकरण के बाद गंभीर जटिलताएँ होती हैं, या बच्चे को जन्मजात फेरमेंटोपैथी (गंभीर चयापचय की कमी) होती है, तो बीसीजी पूरी तरह से रद्द कर दिया जाता है।
अन्य contraindications, जिसके परिणामस्वरूप तपेदिक के खिलाफ टीकाकरण संभव नहीं है: वंशानुगत रोग (डाउन रोग, विशेष रूप से), केंद्रीय तंत्रिका तंत्र की गंभीर विकृति (सेरेब्रल पाल्सी)।
क्या कोई जटिलताएं हैं?
बेशक, समय-समय पर इसके बड़े पैमाने पर उपयोग के कारण टीके की शुरूआत में जटिलताएं पैदा होती हैं। अक्सर, टीकाकरण तकनीक के उल्लंघन के परिणामस्वरूप टीकाकरण के नकारात्मक परिणाम ठंडे फोड़े और लिम्फैडेनाइटिस होते हैं (यह आवश्यक रूप से अंतःस्रावी रूप से आवश्यक है, चमड़े के नीचे नहीं) या टीके की गुणवत्ता (खुराक) क्रमशः। रोगी की उम्र और इंट्राडर्मल इंजेक्शन की तकनीक का भी असर हो सकता है।

टीबी टीकाकरण के बाद की जटिलताओं को 2 श्रेणियों में बांटा गया है: हल्का और गंभीर। उत्तरार्द्ध संक्रमण के एक मजबूत प्रसार से जुड़े हैं। पर्याप्त प्रतिरक्षा के अभाव में, टीके में लाइव कल्चर फैल सकता है, इसलिए प्रारंभिक परीक्षण और बच्चे की स्थिति के आकलन की आवश्यकता होती है। इस तरह के अंतराल गैर-टीकाकरण वाले बच्चों में बीमारी के जोखिम की तुलना में बहुत कम आम हैं।
गलत इंजेक्शन से जुड़ी अधिक सामान्य जटिलताएँ:
- घुसपैठ का अल्सर है।
- गहरे इंजेक्शन के कारण एक गेंद दिखाई देती है।
- एक केलोइड (खुरदरा निशान) बनता है। निशान ऊतक के विकास के परिणामस्वरूप जटिलता दुर्लभ है, अधिक बार बड़े बच्चों में। इसका कारण वंशानुगत दोष हैं जो त्वचा को नुकसान पहुंचाते हैं। उपचार के स्थल पर वेसल्स बहुत ध्यान देने योग्य होते हैं, खुजली होती है।
यदि लिम्फ नोड्स का संक्रमण होता है, तो बच्चे को नहलाते समय, माता-पिता लसीका प्रणाली के अक्षीय तत्वों में वृद्धि पर ध्यान देते हैं। गांठें गेंद, अंडे या अखरोट की तरह होती हैं। शायद ही कभी, जब कोई संक्रमण त्वचा से टूटता है, तो एक फिस्टुला होता है। बीसीजी के बाद किसी भी अजीब लक्षण वाले बच्चे को डॉक्टर के पास ले जाया जाता है।
जिन बच्चों को माइकोबैक्टीरियल संक्रमण हुआ है, उन्हें टीका नहीं लगाया जाता है। यदि मंटौक्स परीक्षण सकारात्मक या संदिग्ध निकला, तो बीसीजी नहीं लगाया जाता है।
टीकाकरण और टीकाकरण किस उम्र में किया जाता है
तपेदिक का टीकाकरण बच्चे के जन्म के तुरंत बाद किया जाता है, जिसमें बच्चों के लिए मतभेद होते हैं। माता-पिता का कार्य डॉक्टर के परीक्षणों और सिफारिशों पर ध्यान केंद्रित करते हुए टीकाकरण के बारे में सही निर्णय लेना है। प्रक्रिया बच्चे की सुरक्षात्मक प्रतिरक्षा के गठन में योगदान करती है। तपेदिक के खिलाफ टीकाकरण 7 और 14 साल की उम्र में किया जाता है। नवजात शिशुओं को टीका लगाया जाता है क्योंकि उनकी प्रतिरक्षा प्रणाली पहले से ही टीकाकरण के लिए तैयार होती है, जबकि शिशुओं को सबसे खतरनाक संक्रमणों से बचाने की आवश्यकता होती है। ये युग क्यों महत्वपूर्ण हैं? इस उम्र में बच्चों के संक्रमित होने की संभावना सबसे अधिक होती है। अधिक बार बार-बार टीकाकरण की सलाह नहीं दी जाती है, वैज्ञानिक अनुसंधान ने सिद्ध किया है।

तपेदिक के खिलाफ टीकाकरण आमतौर पर तब किया जाता है जब जन्म के 3-7 दिन बीत चुके होते हैं, प्रक्रिया में देरी करने की अनुशंसा नहीं की जाती है, क्योंकि प्रतिरक्षा प्रतिक्रिया की प्रभावशीलता इस पर निर्भर करती है। प्रसूति अस्पताल में पहले से ही बीसीजी का टीका लगाने की सिफारिश की जाती है। पॉलीक्लिनिक्स में तकनीक के उल्लंघन की संभावना अधिक है, हालांकि यह सब विशेष संस्थान पर निर्भर करता है। इसके अलावा अस्पतालों में संक्रमित मरीज मिल सकते हैं, जो नवजात के लिए खतरनाक है। मंटौक्स को कभी-कभी "बटन टीकाकरण" कहा जाता है, वास्तव में, यह एक तपेदिक संक्रमण की उपस्थिति के लिए एक परीक्षण है।
यदि मानक अनुसूची के अनुसार टीकाकरण होता है, तो मंटौक्स परीक्षण अभी भी नियमित रूप से किया जाता है (बीसीजी की स्थिति और प्रभावशीलता की जांच करना आवश्यक है)।
क्या टीकाकरण के बाद तपेदिक होना संभव है? यदि टीकाकरण हो, तो रोग संभव है, लेकिन यह हल्के रूप में आगे बढ़ता है, और मृत्यु और जीवन भर की जटिलताएँ शून्य हो जाती हैं। तपेदिक के खिलाफ प्रतिरक्षा नवजात शिशु के टीकाकरण के बाद जीवन के पहले वर्ष के दौरान बनती है। तपेदिक के प्रति एंटीबॉडी शरीर में एक इंजेक्शन के परिणामस्वरूप पेश किए गए कमजोर रोगज़नक़ की प्रतिक्रिया के रूप में उत्पन्न होते हैं। एल्युमिनियम हाइड्रॉक्साइड, पॉलीसोर्बेट, मरकरी सॉल्ट, फॉर्मेलिन, फिनोल आदि जैसे जहरीले घटकों की तैयारी में उपस्थिति की पुष्टि वास्तविक आंकड़ों से नहीं होती है। ये निराधार "डरावनी कहानियां" हैं जिन पर आम लोग विश्वास करते हैं। बीसीजी के परिणामस्वरूप सफल टीकाकरण की पुष्टि ध्यान देने योग्य निशान की उपस्थिति से होती है। इसकी अनुपस्थिति शून्य प्रभाव को इंगित करती है।
क्षय रोग को अक्सर एक बीमारी के रूप में माना जाता है जो समाज के निचले तबके की विशेषता है। हालांकि, महामारी विज्ञान की स्थिति किसी भी सामाजिक स्थिति के व्यक्ति के संक्रमण की बढ़ती संभावना में योगदान करती है। बीमार लोगों की संख्या लगातार बढ़ती जा रही है। माता-पिता टीकाकरण से इनकार कर सकते हैं, लेकिन बीसीजी नहीं करने के परिणाम बच्चे को संक्रमण का कारण बन सकते हैं।
वर्तमान में, WHO के अनुसार, ग्रह के लगभग 2 बिलियन निवासी (कुल जनसंख्या का 1/3) तपेदिक से संक्रमित हैं। हर साल, दुनिया में 9 मिलियन लोग बीमार पड़ते हैं, जिनमें से 30 लाख लोग तपेदिक की जटिलताओं से मर जाते हैं: किसी भी अन्य संक्रमण से ज्यादा। बच्चों में, तपेदिक संक्रमण विशेष रूप से कठिन होता है।
एक बार शरीर में, संक्रमण लंबे समय तक सक्रिय नहीं हो सकता है, इसलिए रोग किसी बीमार व्यक्ति के संपर्क में आने के कई महीनों या वर्षों बाद भी प्रकट हो सकता है, बशर्ते कि प्रतिरक्षा प्रणाली कमजोर हो (कोच बैक्टीरिया के प्रजनन की संभावना पैदा हो) )
बीसीजी वैक्सीन क्या है?
तपेदिक के खिलाफ, बीसीजी नामक एक टीका का उपयोग किया जाता है: वर्तमान में, इस खतरनाक संक्रमण को रोकने का एकमात्र साधन है। यह माइकोबैक्टीरियम ट्यूबरकुलोसिस (सामग्री बीमार गायों से ली गई है) के कमजोर तनाव से तैयार की जाती है। संरचना में, ये रोगाणु मानव प्रजातियों के समान हैं, इसलिए प्रतिरक्षा प्रणाली मनुष्यों के खिलाफ सुरक्षात्मक एंटीबॉडी (प्रतिरक्षा) पैदा करती है।
बीसीजी टीकाकरण की प्रभावशीलता 7-10 वर्षों तक लगभग 85% है। इस टीके को सही नहीं कहा जा सकता:
- यह तपेदिक के खिलाफ 100% सुरक्षा की गारंटी नहीं देता है;
- केवल गंभीर रूप (मिलिअरी तपेदिक) से बचाता है, जो 5 वर्ष से कम उम्र के बच्चों में अधिक बार विकसित होता है;
- सबसे आम रूप के खिलाफ अप्रभावी - घुसपैठ फोकल तपेदिक।
लेकिन कोई अन्य टीका नहीं है।
विकसित देशों में तपेदिक के कम प्रसार और टीकाकरण की कम प्रभावशीलता को देखते हुए, इन देशों में बीसीजी टीकाकरण राष्ट्रीय टीकाकरण योजनाओं में शामिल नहीं है और केवल जोखिम समूहों में किया जाता है।
लेकिन सोवियत के बाद के सभी राज्यों में कम स्तरअधिकांश आबादी का जीवन और तपेदिक की गंभीर महामारी विज्ञान की स्थिति, इन देशों की पूरी आबादी को जोखिम समूह के लिए जिम्मेदार ठहराया जा सकता है।
और बच्चों में संक्रमण के गंभीर रूपों के विकास के खतरे को देखते हुए और इस तथ्य को देखते हुए कि तपेदिक के इलाज के लिए कई दुष्प्रभावों के साथ खराब सहनशील दवाओं का उपयोग किया जाता है, बच्चों के सार्वभौमिक टीकाकरण से इनकार करना अभी भी असंभव है।
क्षय रोग टीकाकरण कार्यक्रम
बीसीजी टीकाकरण सभी नवजात शिशुओं के लिए जीवन के तीसरे -7 वें दिन contraindications की अनुपस्थिति में किया जाता है। ऐसे में टीकाकरण प्रारंभिक अवधिइस तथ्य के कारण कि शिशुओं में संक्रमण की आशंका होती है, और रोगी के संपर्क में आने और बच्चे के संक्रमण की संभावना से इंकार नहीं किया जा सकता है।
कमजोर बच्चों को बीसीजी-एम का टीका लगाया जाता है
2 किलो से कम वजन वाले और कमजोर बच्चों को कम एंटीजन सामग्री के साथ बीसीजी-एम टीका दिया जाता है। टीका केवल बाएं कंधे में अंतःस्रावी रूप से प्रशासित किया जाता है।
जिन बच्चों को प्रसूति अस्पताल में किसी कारण से टीका नहीं लगाया जाता है, उन्हें बच्चों के क्लिनिक में टीका लगाया जाता है। यदि चिकित्सकीय मतभेद के कारण प्रसूति अस्पताल में टीकाकरण नहीं किया जाता है, तो क्लिनिक में बीसीजी-एम वैक्सीन या बीसीजी की आधी खुराक का उपयोग किया जाता है। यदि प्रसूति अस्पताल में टीकाकरण किसी अन्य कारण से नहीं किया गया था, तो क्लिनिक में सामान्य खुराक में बीसीजी प्रशासित किया जाता है।
2 महीने से कम उम्र के बच्चों को प्रारंभिक मंटौक्स परीक्षण के बिना बीसीजी का टीका लगाया जाता है। जब बच्चा 2 महीने का हो जाता है, तो मंटौक्स परीक्षण अनिवार्य होता है, और परीक्षण के परिणाम नकारात्मक होने पर ही टीका लगाया जाता है।
बीसीजी उसी दिन दूसरे टीके के रूप में नहीं दिया जाता है। बीसीजी (या बीसीजी-एम) के बाद, दूसरे टीकाकरण से पहले का अंतराल कम से कम 1 महीने का होना चाहिए।
टीकाकरण के बाद के निशान की अनुपस्थिति और नकारात्मक मंटौक्स प्रतिक्रिया की उपस्थिति में, पहले बीसीजी के 2 साल बाद पुन: टीकाकरण किया जाता है।
कोच के बेसिलस (एक नकारात्मक मंटौक्स परीक्षण के साथ) से संक्रमित नहीं होने वाले बच्चों के लिए 7 साल और 14 साल की उम्र में टीकाकरण किया जाता है।
बीसीजी के लिए मतभेद
 डॉक्टर द्वारा अंतर्विरोधों का मूल्यांकन किया जाएगा
डॉक्टर द्वारा अंतर्विरोधों का मूल्यांकन किया जाएगा बीसीजी टीकाकरण निम्नलिखित मामलों में contraindicated है:
- अंतर्गर्भाशयी संक्रमण;
- मध्यम और गंभीर रूप;
- प्युलुलेंट-सेप्टिक रोग;
- केंद्रीय तंत्रिका तंत्र के गंभीर घाव;
- सामान्यीकृत त्वचा रोग;
- इम्यूनोसप्रेसेन्ट्स का उपयोग;
- घातक रोग;
- विकिरण चिकित्सा (आप पाठ्यक्रम के अंत के छह महीने बाद बच्चे का टीकाकरण कर सकते हैं);
- एक बच्चे में इम्युनोडेफिशिएंसी;
- माँ पर;
- संक्रमण;
- कोई भी गंभीर बीमारी (ठीक होने तक टीकाकरण में देरी हो रही है);
- बीसीजी के पिछले प्रशासन के बाद गंभीर प्रतिकूल प्रतिक्रियाएं।
बीसीजी टीकाकरण के लिए मतभेद:
- कोई गंभीर बीमारी;
- इम्युनोडेफिशिएंसी राज्य;
- एलर्जी रोग;
- इम्यूनोसप्रेसेन्ट्स और विकिरण चिकित्सा का उपयोग (उपचार के दौरान छह महीने तक प्रत्यावर्तन में देरी होती है);
- माइकोबैक्टीरिया के साथ संक्रमण (यानी एक सकारात्मक या संदिग्ध मंटौक्स परीक्षण के साथ);
- स्थानांतरित तपेदिक;
- एक संक्रामक रोगी के संपर्क में।
बीसीजी टीकाकरण के बाद जटिलताएं
 कुछ मामलों में, जटिलताएं हो सकती हैं
कुछ मामलों में, जटिलताएं हो सकती हैं प्रतिकूल प्रतिक्रियाएं और जटिलताएं हो सकती हैं:
- इंजेक्शन स्थल पर 1 सेमी से अधिक व्यास के अल्सर का गठन (सामान्य प्रतिक्रिया के दौरान 1 सेमी तक अल्सर बनता है) ट्यूबरकुलिन के लिए अतिसंवेदनशीलता को इंगित करता है, उपचार की आवश्यकता नहीं होती है; आप बच्चे को नहला सकते हैं, अल्सर कुछ ही हफ्तों में ठीक हो जाता है।
- फोड़े (फोड़े) इंट्रामस्क्युलर या चमड़े के नीचे: 1-1.5 महीने के बाद बनते हैं। केवल अगर टीका गलत तरीके से प्रशासित किया जाता है (अंतःस्रावी रूप से नहीं, बल्कि इंट्रामस्क्युलर या चमड़े के नीचे)। इस मामले में, घाव नहीं बनता है, लेकिन एक दर्दनाक सूजन दिखाई देती है, और लिम्फ नोड्स भी इस प्रक्रिया में शामिल हो सकते हैं। फिस्टुला बनने के साथ ही फोड़ा बाहर निकल सकता है। लेकिन इससे भी अधिक खतरनाक रक्तप्रवाह में बैक्टीरिया के प्रवेश और एक सामान्यीकृत संक्रमण के विकास के साथ एक सफलता हो सकती है।
- सामान्य बीसीजी संक्रमण जन्मजात टी-सेल इम्युनोडेफिशिएंसी से जुड़ी सबसे गंभीर जटिलता है। प्रति 1,000,000 टीकाकरण में 4 मामलों की आवृत्ति के साथ एक जटिलता है। अधिक बार इससे समय से पहले और कमजोर बच्चों को खतरा होता है। यह बच्चे की भलाई में गिरावट, तापमान में वृद्धि, शरीर के वजन में कमी और भूख में गिरावट से प्रकट होता है। यदि ये लक्षण दिखाई देते हैं, तो आपको तुरंत डॉक्टर से परामर्श करना चाहिए, क्योंकि संक्रमण गंभीर है और बच्चे के जीवन के लिए खतरा हो सकता है।
- हड्डियों में स्थानीयकृत बीसीजी संक्रमण (ओस्टाइटिस)। 200,000 टीकाकरण वाले बच्चों में से 1 बच्चे में होता है (गंभीर प्रतिरक्षा प्रणाली विकारों से जुड़ा हुआ)। वैक्सीन प्राप्त करने के 7 महीने (या यहां तक कि 2 साल) के बाद चिकित्सकीय रूप से हड्डी के तपेदिक के रूप में प्रकट होता है।
- : स्वस्थ नवजात शिशुओं में भी विकसित हो सकता है।
- शिक्षा दुर्लभ मामलों में बड़े बच्चों में होती है जिनमें निशान ऊतक के अविकसित होने की प्रवृत्ति होती है।
मंटौक्स परीक्षण
मंटौक्स परीक्षण एक टीका नहीं है। यह टीबी प्रतिरक्षा को प्रेरित नहीं करता है और बीसीजी वैक्सीन को प्रतिस्थापित नहीं करता है। इस टेस्ट की मदद से एंटी-ट्यूबरकुलोसिस इम्युनिटी की इंटेंसिटी चेक की जाती है।
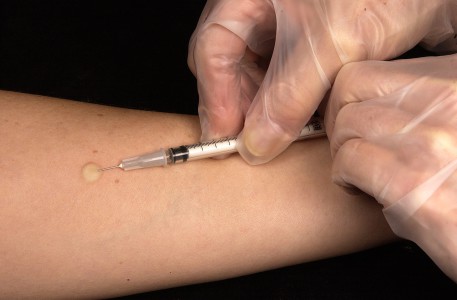 मंटौक्स परीक्षण एक टीका नहीं है
मंटौक्स परीक्षण एक टीका नहीं है परीक्षण संकेत:
- माइकोबैक्टीरियम ट्यूबरकुलोसिस से संक्रमण का पता लगाना;
- तपेदिक का पता लगाना;
- तपेदिक विरोधी प्रतिरक्षा का परीक्षण;
- टीकाकरण के लिए बच्चों का चयन
नमूना मतभेद:
- प्रकोष्ठ में त्वचा रोग;
- तीव्र संक्रमण (या पुरानी का तेज): नैदानिक वसूली के एक महीने बाद परीक्षण किया जाता है;
- एलर्जी;
- तापमान बढ़ना;
- मिर्गी।
प्रकोष्ठ की आंतरिक सतह पर सख्ती से अंतःस्रावी रूप से, एक विशेष, विषाक्त और संक्रामक रूप से सुरक्षित पदार्थ, ट्यूबरकुलिन का 0.1 मिलीलीटर इंजेक्ट किया जाता है। यह तपेदिक माइकोबैक्टीरिया (मानव और गोजातीय प्रकार) से गर्म करके तैयार किया जाता है, इसलिए परीक्षण के दौरान एक बच्चे को तपेदिक से संक्रमित करना असंभव है।
 ट्यूबरकुलीन
ट्यूबरकुलीन इंजेक्शन के लिए ट्यूबरकुलिन सीरिंज का उपयोग किया जाता है। नमूने का मूल्यांकन करने से पहले, पानी के संपर्क में आने और खरोंचने से बचना चाहिए। इंजेक्शन साइट को चमकीले हरे, आयोडीन, बैंडेड, चिपकने वाली टेप से सील करके चिकनाई नहीं दी जानी चाहिए।
प्रतिरक्षा प्रणाली ट्यूबरकुलिन को माइकोबैक्टीरियम ट्यूबरकुलोसिस के रूप में पहचानती है। यदि पहले कोच की छड़ें शरीर में चली गईं, तो विशेष प्रतिरक्षा कोशिकाओं ने इन रोगाणुओं को विदेशी के रूप में याद किया, और बीमारी को विकसित होने से रोकने के लिए उनसे लड़ने के लिए तैयार हैं।
ट्यूबरकुलिन के इंजेक्शन के बिंदु पर, सूजन बनती है (एक पप्यूल बनता है - एक "बटन")। भड़काऊ प्रतिक्रिया की उपस्थिति और आकार से, तपेदिक विरोधी प्रतिरक्षा की तीव्रता का अनुमान लगाया जाता है: अनुपस्थित, सामान्य या अत्यधिक सक्रिय।
 प्रतिक्रिया स्कोर
प्रतिक्रिया स्कोर जब शरीर में कोई प्रतिरक्षा कोशिकाएं नहीं होती हैं जो कोच के बेसिलस से लड़ सकती हैं, तो इंजेक्शन वाले ट्यूबरकुलिन की साइट पर कोई प्रतिक्रिया नहीं होगी। यह संक्रमण और टीकाकरण की अनुपस्थिति को इंगित करता है (या टीकाकरण बहुत समय पहले किया गया था)।
यदि शरीर का पहले माइकोबैक्टीरियम ट्यूबरकुलोसिस के साथ संपर्क रहा है (यानी, यह संक्रमित था, लेकिन बीमार नहीं हुआ, या टीका लगाया गया था), तो इंजेक्शन वाले ट्यूबरकुलिन की साइट पर मामूली एडिमा के साथ एक छोटा सा पप्यूल बनता है, जो सामान्य एंटी- तपेदिक प्रतिरक्षा।
माइकोबैक्टीरियम या शरीर में एक सक्रिय तपेदिक प्रक्रिया के साथ हाल ही में संक्रमण के मामले में, कोच स्टिक के उद्देश्य से बड़ी संख्या में सक्रिय लिम्फोसाइट्स होंगे। पेश किया गया ट्यूबरकुलिन एक भड़काऊ प्रतिक्रिया और पप्यूले के एक महत्वपूर्ण आकार के रूप में एक शक्तिशाली प्रतिक्रिया का कारण होगा - प्रतिरक्षा प्रणाली अत्यधिक सक्रिय है।
 बीसीजी टीकाकरण के बाद, टीकाकरण के बाद मंटौक्स प्रतिक्रिया होती है
बीसीजी टीकाकरण के बाद, टीकाकरण के बाद मंटौक्स प्रतिक्रिया होती है यदि आपको मंटौक्स प्रतिक्रिया की प्रकृति को स्पष्ट करने की आवश्यकता है (यह संक्रामक या टीकाकरण के बाद है), तो परीक्षण छह महीने के बाद दोहराया जाता है। यदि बच्चे की प्रतिक्रिया वही रहती है या बढ़ जाती है, तो यह तपेदिक संक्रमण से जुड़ा है। यदि प्रतिक्रिया कम स्पष्ट हो गई, तो यह टीकाकरण के बाद की प्रतिक्रिया थी। इसके अलावा, टीकाकरण के बाद के पप्यूले में फजी आकृति होती है, यह 1-2 सप्ताह के बाद रंजकता नहीं देता है। परीक्षण के बाद।
मंटौक्स परीक्षण किसी अन्य टीके के नियोजित परिचय से पहले किया जाना चाहिए, क्योंकि वे ट्यूबरकुलिन की संवेदनशीलता को प्रभावित कर सकते हैं। यदि, फिर भी, किसी भी संक्रमण के खिलाफ टीकाकरण किया गया था, तो तपेदिक निदान किसी भी टीकाकरण के 1.5 महीने से पहले नहीं किया जाना चाहिए। मंटौक्स परीक्षण के मूल्यांकन के तुरंत बाद अन्य टीकाकरण किए जा सकते हैं।
परीक्षण के दुष्प्रभाव एलर्जी प्रतिक्रियाएं हैं, जिनमें से अभिव्यक्तियाँ बुखार, उल्टी, त्वचा पर चकत्ते, इंजेक्शन स्थल पर, ब्रोन्कोस्पास्म के हमले और एलर्जी एडिमा हो सकती हैं।
यदि कोई एलर्जी पृष्ठभूमि है, तो डॉक्टर 7 दिनों के लिए बच्चे को (गलत सकारात्मक परिणाम को बाहर करने के लिए) एंटीएलर्जिक दवाएं लिख सकता है: परीक्षण से 5 दिन पहले और परीक्षण के 2 दिन बाद।
मंटौक्स परीक्षण का मूल्यांकन
मूल्यांकन 72 घंटों के बाद किया जाता है: इंजेक्शन साइट की जांच की जाती है और पप्यूले ("बटन") के अनुप्रस्थ आकार को एक पारदर्शी शासक के साथ मिलीमीटर में मापा जाता है। लाली संक्रमण का संकेतक नहीं है, तपेदिक विरोधी प्रतिरक्षा है, लेकिन इसे एक पप्यूले की अनुपस्थिति में मापा और इंगित किया जाता है।
संभावित नतीजे:
- नकारात्मक: कोई गांठ नहीं है, सुई से एक बिंदु का निशान है - बीसीजी टीकाकरण आवश्यक है।
- गलत नकारात्मक (संक्रमित बच्चों में ट्यूबरकुलिन की कोई प्रतिक्रिया नहीं): एक बिंदीदार सुई का निशान होता है। ऐसा परिणाम संभव है: जीवन के पहले भाग में शिशुओं में, टयूबिंग के बाद एक छोटी अवधि (10 दिनों तक) के साथ, प्रतिरक्षा के कमजोर होने के साथ। इस मामले में, परीक्षण 10 दिनों के बाद दोहराया जाता है, और एक प्रतिरक्षाविज्ञानी का परामर्श निर्धारित है।
- संदेहास्पद: 4 मिमी व्यास तक के पप्यूले या पप्यूले के बिना लालिमा है - आगे की रणनीति पर सिफारिशों के लिए एक चिकित्सक के परामर्श की आवश्यकता है।
- सकारात्मक: 5 से 16 मिमी का एक पप्यूल बीसीजी (इसकी अनुपस्थिति में, संक्रमण) के बाद सामान्य प्रतिरक्षा को इंगित करता है। बच्चे को एक चिकित्सक और डायस्किंटेस्ट द्वारा एक परीक्षा की आवश्यकता होती है।
- झूठी सकारात्मक (असंक्रमित बच्चों में): हाल ही में बीसीजी टीकाकरण, गैर-ट्यूबरकुलस माइक्रोबैक्टीरिया से संक्रमण, ट्यूबरकुलिन के लिए एलर्जी की प्रतिक्रिया के मामले में 5-16 मिमी पप्यूल हो सकता है। एक चिकित्सक, प्रतिरक्षाविज्ञानी, डायस्किंटेस्ट द्वारा एक परीक्षा निर्धारित की जाती है।
- हाइपरर्जिक: 17 मिमी से अधिक पप्यूले या बच्चे के फोड़े के गठन के साथ इसका दमन और। यह ट्यूबरकुलिन के प्रति संवेदनशीलता में वृद्धि के साथ नोट किया गया है। एक एलर्जी विशेषज्ञ द्वारा एक परीक्षा, एक चिकित्सक से परामर्श करना आवश्यक है।
- मंटौक्स प्रतिक्रिया मोड़ का तात्पर्य है:
ए) कई पिछले नकारात्मक लोगों के बाद एक सकारात्मक परिणाम;
बी) पिछले साल के पप्यूले के आकार से 6 मिमी की वृद्धि;
ग) बीसीजी के 3 साल बाद 12 मिमी से अधिक पप्यूले का गठन;
डी) हाइपरर्जिक प्रतिक्रिया।
यदि मंटौक्स प्रतिक्रिया के परिणाम को विकृत करने वाले कारकों को बाहर रखा जाता है, तो इसका मतलब है कि वर्ष के दौरान तपेदिक संक्रमण का संक्रमण हुआ। मंटौक्स मोड़ वाले बच्चे की जांच एक चिकित्सक द्वारा की जानी चाहिए।
मंटौक्स प्रतिक्रिया का परिणाम ऐसे कारकों से विकृत हो सकता है:
- परीक्षण से एक महीने पहले किसी भी संक्रमण के खिलाफ टीकाकरण;
- तीव्र संक्रमण या पुरानी का गहरा होना;
- एलर्जी (दवा, भोजन, एलर्जी जिल्द की सूजन);
- व्यक्तिगत त्वचा संवेदनशीलता;
- मासिक धर्म;
- प्रतिकूल पारिस्थितिकी (विकिरण पृष्ठभूमि में वृद्धि, रसायनों के हानिकारक उत्सर्जन);
- ट्यूबरकुलिन की गुणवत्ता, इसके परिवहन, भंडारण के नियमों का पालन न करना;
- ट्यूबरकुलिन शुरू करने और नमूने का मूल्यांकन करने की तकनीक का उल्लंघन (इसे ग्राफ पेपर, एक्स-रे फिल्म से एक घर-निर्मित शासक, एक थर्मामीटर और अन्य उपकरणों का उपयोग करके पैप्यूल को मापने की अनुमति नहीं है)।
उपरोक्त सभी आंकड़ों को देखते हुए, 100% के पृथक मान में एक सकारात्मक मंटौक्स परीक्षण ट्यूबिनफेक्शन का प्रमाण नहीं है।
डायस्किंटेस्ट क्या है?
मंटौक्स प्रतिक्रिया के झूठे सकारात्मक परिणाम को बाहर करने के लिए, डायस्किंटेस्ट का उपयोग किया जाता है। आखिरकार, एक सकारात्मक परीक्षण हाल ही में बीसीजी टीकाकरण के बाद हो सकता है, माइकोबैक्टीरियम के गैर-रोगजनक तनाव के साथ संक्रमण, कोच के बेसिलस के समान, लेकिन तपेदिक पैदा करने में सक्षम नहीं है।
 डायस्किंटेस्ट
डायस्किंटेस्ट डायस्किंटेस्ट तैयारी में 2 एंटीजन होते हैं जो माइकोबैक्टीरिया के रोगजनक तनाव में मौजूद होते हैं और टीका तनाव में निहित नहीं होते हैं। ट्यूबिंग के दौरान प्रकोष्ठ के मध्य तीसरे में दवा के 0.1 मिलीलीटर के इंट्राडर्मल इंजेक्शन के साथ, एक विशिष्ट प्रतिक्रिया होती है, जो विलंबित प्रकार की अतिसंवेदनशीलता की अभिव्यक्ति के रूप में होती है।
परीक्षण का मूल्यांकन 72 घंटों के बाद किया जाता है, पप्यूले और हाइपरमिया के अनुप्रस्थ आकार को एक पारदर्शी शासक (पप्यूले की अनुपस्थिति में) से मापा जाता है:
- नकारात्मक परीक्षण - यदि इंजेक्शन से केवल एक निशान है;
- संदिग्ध - पप्यूले के बिना हाइपरमिया;
- सकारात्मक - पप्यूले (किसी भी आकार) की उपस्थिति।
यदि परीक्षण के परिणाम संदिग्ध और सकारात्मक हैं, तो बच्चे की तपेदिक की जांच की जानी चाहिए। डायस्किंटेस्ट टीकाकरण से जुड़ी कोई प्रतिक्रिया नहीं देता है। निष्क्रिय तपेदिक संक्रमण के साथ और संक्रमण की अनुपस्थिति में भी परीक्षण ठीक तपेदिक के साथ प्रतिक्रिया का कारण नहीं बनता है।
उसी समय, डायस्किंटेस्ट एक इम्युनोडेफिशिएंसी राज्य वाले बच्चों में तपेदिक प्रक्रिया के प्रारंभिक चरण में नकारात्मक हो सकता है, जिसमें तपेदिक का एक गंभीर रूप होता है जो स्पष्ट इम्यूनोपैथोलॉजिकल विकारों का कारण बनता है।
मंटौक्स प्रतिक्रिया का बूस्टर प्रभाव क्या है?
 मंटौक्स परीक्षण साल में एक बार किया जा सकता है
मंटौक्स परीक्षण साल में एक बार किया जा सकता है मंटौक्स परीक्षण प्रति वर्ष 1 बार से अधिक नहीं करने की सिफारिश की जाती है। लेकिन कुछ मामलों में (संदिग्ध नमूने या अन्य स्थितियों के साथ), नमूना को 3 महीने के अंतराल के साथ दोहराया जाना चाहिए। (रूस में नियामक दस्तावेजों के अनुसार)।
अधिक लगातार चालन के साथ, पप्यूले (बढ़ी हुई प्रतिक्रिया) के आकार में वृद्धि देखी जा सकती है। इसे बूस्टर इफेक्ट कहते हैं। यद्यपि ट्यूबरकुलिन को एक पूर्ण प्रतिजन नहीं माना जाता है, लेकिन परीक्षण का यह प्रभाव संभवतः ट्यूबरकुलिन के प्रति प्रतिरक्षा कोशिकाओं की संवेदनशीलता में वृद्धि से जुड़ा है।
लेकिन मंटौक्स प्रतिक्रिया का बूस्टर प्रभाव भी है पीछे की ओर: वर्षों से संक्रमित ट्यूबरकुलिन में, लिम्फोसाइट्स ट्यूबरकुलिन पर प्रतिक्रिया करना बंद कर देते हैं, और परीक्षण का परिणाम गलत नकारात्मक हो जाएगा। किशोरों में परीक्षण के बूस्टर प्रभाव की दोनों अभिव्यक्तियाँ देखी जाती हैं।
संयुक्त राज्य अमेरिका में, मंटौक्स प्रतिक्रिया के बूस्टर प्रभाव को बाहर करने के लिए, संक्रमण के स्पष्ट खतरे और एक नकारात्मक परीक्षण के साथ, 1-3 सप्ताह के अंतराल पर परीक्षण को दोहराने की सिफारिश की जाती है। टीबी संक्रमित व्यक्तियों में, परीक्षण तेजी से सकारात्मक हो जाएगा।
आपको बाल रोग विशेषज्ञ से कब संपर्क करना चाहिए?
हालांकि मंटौक्स परीक्षण के सकारात्मक परिणाम का मतलब टीबी रोग नहीं है, कुछ बिंदु हैं जो खतरे का संकेत देते हैं:
- हर साल ट्यूबरकुलिन की संवेदनशीलता में वृद्धि;
- पिछले वर्ष की तुलना में पप्यूले (6 मिमी या अधिक) में तेज वृद्धि;
- तपेदिक के रोगी के साथ बेसिली उत्सर्जन ("खुला" रूप) के साथ संपर्क (यहां तक कि छोटा);
- तपेदिक से संक्रमित व्यक्ति के परिवार के सदस्यों के बीच उपस्थिति या जिसे यह हो चुका है;
- तपेदिक की बढ़ती घटनाओं वाले क्षेत्र में बच्चे का हाल ही में रहना।
जब तपेदिक संक्रमण का पता चलता है, तो 7-10% बच्चों और किशोरों में तपेदिक विकसित होने का खतरा होता है। इसलिए, उन्हें 1 वर्ष के लिए एक चिकित्सक द्वारा अवलोकन और 3 महीने के लिए कीमोप्रोफिलैक्टिक उपचार की आवश्यकता होती है।
"तपेदिक" का निदान केवल मंटौक्स परीक्षण के आधार पर नहीं किया जा सकता है।
चिकित्सक एक परीक्षा लिख सकता है:
- बच्चे की एक्स-रे जांच और परिवार के सभी सदस्यों की फ्लोरोग्राफी;
- थूक विश्लेषण 3 बार;
- नैदानिक रक्त परीक्षण;
- एलिसा द्वारा एचआईवी संक्रमण के लिए रक्त परीक्षण;
- एंटीबॉडी के लिए रक्त परीक्षण;
- तपेदिक के लिए एंजाइम इम्युनोसे - ट्यूबरकल बेसिलस के लिए कक्षा एम और आईजीजी एंटीबॉडी का पता लगाता है, संवेदनशीलता लगभग 90% है;
- पीसीआर, अपनी उच्च संवेदनशीलता और विशिष्टता के कारण, शरीर में माइकोबैक्टीरियम ट्यूबरकुलोसिस (1 से 10 तक) की न्यूनतम मात्रा का भी पता लगाना संभव बनाता है। विधि तपेदिक के अतिरिक्त फुफ्फुसीय रूपों का निदान करने और संदिग्ध मामलों में निदान करने की अनुमति देती है।
चूंकि तपेदिक विरोधी दवाएं विषाक्त होती हैं (बड़ी संख्या में साइड इफेक्ट के साथ), डॉक्टर बच्चे के शरीर की व्यक्तिगत विशेषताओं और जोखिम कारकों के आधार पर निवारक उपचार की अवधि और विधि निर्धारित करता है।
यह महत्वपूर्ण है कि माता-पिता डॉक्टर से जांच लें कि स्वस्थ बच्चे के उपचार को बाहर करने के लिए तपेदिक का निदान कैसे किया जाता है (क्या सभी नैदानिक विधियों का उपयोग किया गया है)। माता-पिता की सहमति से ही उपचार किया जाता है।
यदि उपचार अभी भी किया जाना है, तो बच्चे को विटामिन की तैयारी और जिगर की रक्षा करने वाले एजेंटों को समानांतर में देना अनिवार्य है। डॉक्टर के साथ बच्चे के आहार, दैनिक दिनचर्या पर चर्चा करना उचित है।
माता-पिता के लिए सारांश
सोवियत के बाद के राज्यों में तपेदिक के प्रसार को देखते हुए, एक बच्चे में तपेदिक संक्रमण के विकास को बाहर करना महत्वपूर्ण है। इसके लिए सिर्फ बच्चे की रोग प्रतिरोधक क्षमता को मजबूत करने का ध्यान रखना ही काफी नहीं है। तपेदिक के वार्षिक निदान के परिणामों में रुचि होना आवश्यक है, क्योंकि एक तपेदिक रोगी के साथ संपर्क परिवहन में, स्टोर में, आदि में हो सकता है।
यदि बाल रोग विशेषज्ञ किसी चिकित्सक से परामर्श करने की सलाह देते हैं, तो इसे अवश्य ही प्राप्त किया जाना चाहिए, क्योंकि। मंटौक्स परीक्षण की अपूर्णता हमेशा बीसीजी टीकाकरण की आवश्यकता को स्पष्ट रूप से निर्धारित करना या ट्यूबिनफेक्शन का निदान करना संभव नहीं बनाती है। केवल एक चिकित्सक के साथ एक बच्चे के लिए उपचार के निवारक पाठ्यक्रम की आवश्यकता और इसके लिए संकेतों पर चर्चा कर सकते हैं।
बीसीजी टीकाकरण उन पहले टीकों में से एक है जो बच्चे को जीवन के पहले दिनों में मिलते हैं। अधिकांश बच्चे वापस लड़ने के लिए तैयार होकर अस्पताल छोड़ देते हैं। खतरनाक बीमारीतपेदिक कहा जाता है। इस वैक्सीन को लेकर तरह-तरह की अफवाहें हैं, लेकिन ये सभी सच नहीं हैं। बीसीजी वास्तव में क्या है और बच्चों को यह टीका अस्पताल में क्यों मिलता है?
बीसीजी - तपेदिक के खिलाफ शरीर की मुख्य रक्षा
सौ साल से भी पहले, दो फ्रांसीसी डॉक्टरों ने एक अनोखी वैक्सीन बनाई थी जो कई लोगों को तपेदिक से बचा सकती है। उन दिनों इस रोग को उपभोग के रूप में जाना जाता था और कई प्रसिद्ध वैज्ञानिक, लेखक और कवि इसके शिकार हुए। दुनिया को कपटी बीमारी से खुद को बचाने का मौका देने वाले डॉक्टरों के नाम पर वैक्सीन का नाम BCG (Bacillus Calmette - Guerin) रखा गया। अब बीसीजी सबसे प्रसिद्ध टीकाकरणों में से एक है, और इसके महत्व को दुनिया के सभी प्रमुख देशों द्वारा मान्यता प्राप्त है।
बीसीजी वैक्सीन एक गाय से प्राप्त कमजोर लेकिन जीवित ट्यूबरकल बेसिलस का एक विशेष प्रकार है। यह नस्ल मनुष्यों के लिए खतरनाक नहीं है जब इसे विशेष पोषक माध्यम पर उगाया जाता है और पूरी तरह से अपना विषाणु (संक्रमित करने की क्षमता) खो देता है। उसी समय, टीके में निहित ट्यूबरकल बेसिलस बच्चे के शरीर को एंटीबॉडी का उत्पादन करने के लिए मजबूर करने में सक्षम है। खतरनाक बीमारी. टीकाकरण का अर्थ एक वास्तविक बीमारी से मिलने से पहले सुरक्षात्मक एंटीबॉडी विकसित करने की संभावना में है।
कई माता-पिता, यह नहीं जानते कि बीसीजी क्या है, प्रसूति अस्पताल में इस टीकाकरण को देने से इनकार करते हैं। युवा माताएं मानती हैं कि टीकाकरण के परिणाम खतरनाक हो सकते हैं, जबकि टीकाकरण का प्रभाव उन्हें बहुत ही संदिग्ध लगता है। ऐसा प्रतीत होता है, जीवन के पहले दिनों में बच्चे को इस तरह के झटके से क्यों उजागर करें और उसकी प्रतिरक्षा में हस्तक्षेप करें? क्या हर बच्चा, सिर्फ अस्पताल छोड़कर, एक खतरनाक कोच की छड़ी से मिलने के लिए बर्बाद है?
डॉक्टरों के पास इस सवाल का बहुत स्पष्ट जवाब है, जो अन्य विकल्पों की अनुमति नहीं देता है। विशेषज्ञों का कहना है कि नवजात शिशु को जीवन के पहले महीनों में तपेदिक होने की पूरी संभावना होती है। विश्व में तपेदिक से संक्रमित लोगों का प्रतिशत बहुत अधिक है, और यह मुख्य रूप से प्रतिकूल जीवन स्थितियों के कारण है। एक असंक्रमित बच्चा पहली बार एक बहुत ही आक्रामक तपेदिक जीवाणु का सामना करने का जोखिम उठाता है प्रारंभिक अवस्था, और कोई भी गारंटी नहीं दे सकता है कि बच्चे की प्रतिरक्षा प्रणाली संक्रमण का सामना करेगी। नवजात शिशुओं में क्षय रोग बहुत मुश्किल होता है, अक्सर घातक होता है। क्या प्रसूति अस्पताल में टीकाकरण से इनकार करके अपने बच्चे के जीवन को खतरे में डालना उचित है?
टीकाकरण करने का निर्णय लेते समय, पेशेवरों और विपक्षों का वजन करें। यदि कोई संदेह है, तो किसी विशेषज्ञ से सलाह लें।

बीसीजी कैसे काम करता है?
आधुनिक तैयारी में माइकोबैक्टीरिया बोविस के कई रूप होते हैं। 1921 से टीके की संरचना नहीं बदली है, जो तपेदिक को रोकने के इस तरीके की प्रभावशीलता और विश्वसनीयता को इंगित करता है। एक बच्चे के शरीर में प्रवेश करते हुए, कमजोर बैक्टीरिया रक्तप्रवाह के साथ होते हैं और फेफड़ों में प्रवेश करते हैं। अधिकांश नवजात शिशु जिन्होंने अभी तक तपेदिक के "जंगली" तनाव का सामना नहीं किया है, एक खतरनाक बीमारी के खिलाफ मजबूत प्रतिरक्षा विकसित करते हैं।
यह याद रखना चाहिए कि बीसीजी टीकाकरण तपेदिक के खिलाफ 100% सुरक्षा की गारंटी नहीं देता है। यह टीका कोच स्टिक्स के लिए एक अभेद्य अवरोध पैदा नहीं करता है। टीकाकरण के बाद, बच्चा बीमार हो सकता है, लेकिन उच्च संभावना के साथ रोग हल्का होगा। यह ध्यान दिया जाता है कि प्रतिरक्षा के सही गठन के साथ, तपेदिक के गंभीर और घातक मामले विकसित नहीं होते हैं।
दुनिया में 2% से अधिक ऐसे लोग नहीं हैं जो कोच की छड़ी से पूरी तरह से प्रतिरक्षित हैं। तपेदिक के खुले रूप वाले व्यक्ति के सीधे संपर्क में आने पर भी वे बीमार नहीं हो पाते हैं। यह मान लेना तर्कसंगत है कि ऐसे लोगों पर वैक्सीन काम नहीं करती है। यह पता लगाना संभव नहीं है कि कोई विशेष बच्चा भाग्यशाली लोगों के इस प्रतिशत में आता है या नहीं।

क्षय रोग टीकाकरण कार्यक्रम
जिन बच्चों के माता-पिता टीकाकरण के लिए सहमत हो गए हैं, उन्हें प्रसूति अस्पताल में 3-7 दिनों के लिए बीसीजी का टीका दिया जाता है। ज्यादातर मामलों में, यह प्रक्रिया उस दिन की जाती है जिस दिन नवजात शिशु को छुट्टी दे दी जाती है, बशर्ते कि वह कल्याण. यदि कुछ मतभेद हैं या माता-पिता ने अपने बच्चे को टीका लगाने से इनकार कर दिया है तो टीका नहीं दिया जाता है। इसके अलावा, हेपेटाइटिस बी टीकाकरण के अपवाद के साथ, बीसीजी को अन्य टीकाकरणों के साथ ही प्रशासित नहीं किया जाता है।
उपचार कक्ष में या सीधे वार्ड में टीकाकरण किया जाता है। दवा के इंजेक्शन के लिए मानक साइट बाएं कंधे का क्षेत्र है, डेल्टोइड मांसपेशी के पारित होने के स्थल पर। टीकाकरण कंधे के ऊपरी और मध्य तीसरे की सीमा पर अंतःस्रावी रूप से किया जाता है। दवा को चमड़े के नीचे या इंट्रामस्क्युलर रूप से प्रशासित करने की अनुमति नहीं है!
थोड़े समय के बाद, इंजेक्शन स्थल पर एक छोटा सा स्थान दिखाई देता है - और नहीं मच्छर का डंक. यह स्थिति पूरी तरह से सामान्य है और यह इंगित करती है कि दवा ने अपना काम शुरू कर दिया है। भविष्य में, दाग एक बुलबुले में बदल जाता है, जो अल्सर के गठन के साथ खुलता है। समय के साथ, अल्सर ठीक हो जाता है, जिससे कंधे की त्वचा पर एक अगोचर निशान रह जाता है। यह त्वचा प्रतिक्रिया एक सामान्य घटना मानी जाती है और आगे हमें टीकाकरण की प्रभावशीलता का न्याय करने की अनुमति देती है।
टीकाकरण के बाद दर्द ठीक नहीं होता है? एक चिकित्सक से परामर्श लें!

टीकाकरण परिणामों का मूल्यांकन
नवजात शिशुओं में टीकाकरण की प्रभावशीलता दवा के प्रशासन के बाद बनने वाले निशान से संकेतित होती है। त्वचा पर निशान का मूल्यांकन 6 महीने के बाद किया जाता है। आम तौर पर, निशान 3 से 10 मिमी लंबा होना चाहिए। इस तरह के निशान का बनना एक सफल टीकाकरण और एक विकसित प्रतिरक्षा का संकेत देता है।
जब टीकाकरण बहुत सफल नहीं होता है, तो त्वचा के ऊपर निशान नहीं बनता है या मुश्किल से दिखाई देता है। वे इस मामले में क्या करते हैं? मंटौक्स परीक्षण करें और पुन: टीकाकरण का निर्णय लें। एक संक्रामक रोग विशेषज्ञ द्वारा एक छोटे रोगी की पूरी जांच के बाद अंतिम निर्णय किया जाता है।

टीकाकरण
बच्चों को टीकाकरण कब दिया जाता है? 7 और 14 साल की उम्र में टीकाकरण की सिफारिश की जाती है। टीकाकरण तपेदिक के खिलाफ प्रतिरक्षा को सक्रिय करता है, जो अनिवार्य रूप से टीकाकरण के बाद सात साल के भीतर गायब हो जाता है। कुछ क्षेत्रों में, दवा की पुन: खुराक केवल उन बच्चों के लिए की जाती है जिन्हें प्रसूति अस्पताल में पहले टीकाकरण के दौरान पर्याप्त सुरक्षा नहीं मिली थी।
शरीर की सुरक्षा का आकलन करने के लिए, मंटौक्स प्रतिक्रिया प्रतिवर्ष की जाती है। यह टेस्ट क्यों करते हैं और इसमें क्या बात है? सब कुछ बहुत सरल है: मंटौक्स प्रतिक्रिया आपको यह पता लगाने की अनुमति देती है कि क्या बच्चे के शरीर में तपेदिक के खिलाफ प्रतिरक्षा बन गई है और क्या टीकाकरण की आवश्यकता है। परीक्षण को प्रकोष्ठ में अंतःस्रावी रूप से रखा गया है। प्रक्रिया के बाद, इंजेक्शन स्थल पर त्वचा को तीन दिनों तक गीला करना मना है।
मंटौक्स परीक्षण का मूल्यांकन तीन दिनों के बाद किया जाता है। नर्स एक शासक के साथ इंजेक्शन स्थल पर त्वचा की प्रतिक्रिया को मापती है और मानक के साथ प्राप्त आंकड़ों की तुलना करती है। कई प्रतिक्रिया विकल्प हैं:
- नकारात्मक (इंजेक्शन स्थल पर कोई सूजन और लालिमा नहीं);
- संदिग्ध (लालिमा और 1 से 4 मिमी तक की अवधि);
- सकारात्मक (5 से 15 मिमी तक सील);
- हाइपरर्जिक (लालिमा और सूजन 15 मिमी से अधिक)।
पर इस पलकई विशेषज्ञ मंटौक्स परीक्षण की प्रभावशीलता पर सवाल उठाते हैं। झूठे सकारात्मक परिणामों का एक बड़ा प्रतिशत, दवा प्रशासन की तकनीक के उल्लंघन की एक उच्च संभावना और इंजेक्शन साइट को नियंत्रित करने की कठिनाई डॉक्टरों को धीरे-धीरे इस पद्धति को छोड़ने के लिए मजबूर कर रही है। एक विकल्प के रूप में, तपेदिक के प्रति एंटीबॉडी का पता लगाने के लिए एलिसा (एंजाइमी इम्यूनोसे) या क्वांटिफेरॉन परीक्षण करने का प्रस्ताव है।

बीसीजी वैक्सीन पर प्रतिक्रिया
ज्यादातर मामलों में, यह टीका बच्चों द्वारा अच्छी तरह सहन किया जाता है। आम तौर पर, जीवन के पहले महीनों में, इंजेक्शन साइट थोड़ी हाइपरमिक रह सकती है। उभरते हुए अल्सर और निशान के आसपास हल्की लालिमा टीकाकरण के लिए शरीर की एक सामान्य प्रतिक्रिया है। इस स्थिति में उपचार की आवश्यकता नहीं होती है और यह टीके के बार-बार प्रशासन के लिए एक contraindication नहीं है।
नवजात शिशुओं के माता-पिता विशेष रूप से भयभीत होते हैं जब जीवन के पहले महीने में बुलबुले की साइट पर एक फोड़ा बन जाता है। चिंता की कोई बात नहीं है, क्योंकि इस तरह त्वचा एक विदेशी पदार्थ की शुरूआत पर प्रतिक्रिया करती है। टीकाकरण के बाद कई महीनों तक एक छोटा फोड़ा बना रह सकता है, जो अंततः क्रस्ट और ठीक हो जाएगा।
कुछ शिशुओं में, टीकाकरण के बाद पहले दिनों में तापमान 38 डिग्री सेल्सियस तक बढ़ जाता है। यह प्रतिक्रिया पूरी तरह से सामान्य है और इसके लिए किसी चिकित्सा की आवश्यकता नहीं होती है। टीकाकरण के बाद का बुखार, जो तीन दिनों से अधिक नहीं रहता है, बच्चे के स्वास्थ्य के लिए खतरा पैदा नहीं करता है। टीकाकरण के लिए एक contraindication 39 डिग्री सेल्सियस से ऊपर तापमान में वृद्धि या तीन दिनों से अधिक समय तक बुखार की दृढ़ता हो सकती है।
टीकाकरण के बाद मुझे डॉक्टर के पास कब जाना चाहिए? इस घटना में कि निम्नलिखित अभिव्यक्तियाँ हैं:
- शरीर का तापमान 38.5 डिग्री सेल्सियस से अधिक;
- टीकाकरण के बाद बच्चे की उत्तेजना और अति सक्रियता;
- सो अशांति;
- बढ़े हुए लिम्फ नोड्स;
- इंजेक्शन स्थल पर व्यापक दमन या अल्सर (10 मिमी से अधिक);
- त्वचा के नीचे एक फोड़ा का गठन।

दुष्प्रभाव
किसी भी टीकाकरण की तरह, टीबी टीकाकरण का बच्चे के शरीर पर अवांछनीय प्रभाव पड़ सकता है। इसी समय, साइड इफेक्ट न केवल उन बच्चों में नोट किए जाते हैं जिनके पास टीके के लिए मतभेद हैं। कुछ मामलों में, पूरी तरह से स्वस्थ बच्चों में पूर्ण कल्याण की पृष्ठभूमि के खिलाफ अवांछनीय परिणाम होते हैं।
टीकाकरण के बाद संभावित दुष्प्रभाव:
- लिम्फैडेनाइटिस (लिम्फ नोड्स का इज़ाफ़ा, उनमें माइकोबैक्टीरिया के प्रवेश का संकेत);
- केलोइड निशान;
- इंजेक्शन स्थल पर एक बड़ा अल्सर (10 मिमी से अधिक);
- ठंडा फोड़ा (विकसित होता है जब सेटिंग की तकनीक का उल्लंघन होता है और दवा त्वचा के नीचे हो जाती है);
- ऑस्टियोमाइलाइटिस (इंजेक्शन स्थल पर हड्डी की सूजन);
- सामान्यीकृत संक्रमण।
यदि आप टीके के प्रतिकूल प्रतिक्रिया का अनुभव करते हैं, तो डॉक्टर से परामर्श करें!
ये सभी जटिलताएं काफी दुर्लभ हैं और ज्यादातर मामलों में वे समय पर पता नहीं चलने वाली इम्युनोडेफिशिएंसी की बात करते हैं। रक्षा बलबच्चे का शरीर कमजोर टीके का सामना करने में सक्षम नहीं होता है, जिसके परिणाम समान होते हैं। इनमें से किसी भी जटिलता का विकास प्रत्यावर्तन के लिए एक स्पष्ट contraindication है।

टीकाकरण के लिए मतभेद
किसी भी टीके की तरह, बीसीजी के अपने मतभेद हैं। ज्यादातर मामलों में, वे प्रसूति अस्पताल में भी पाए जाते हैं, और फिर तपेदिक के खिलाफ टीकाकरण कुछ समय के लिए स्थगित कर दिया जाता है। भविष्य में, जिला बाल रोग विशेषज्ञ बच्चे की स्थिति का मूल्यांकन करता है और अधिक उम्र में टीकाकरण पर अपनी सिफारिशें देता है।
बीसीजी टीकाकरण के लिए मतभेद:
- शरीर का वजन 2500 ग्राम से कम;
- अंतर्गर्भाशयी संक्रमण;
- नवजात शिशु के हेमोलिटिक रोग;
- मस्तिष्क संबंधी विकार;
- व्यापक त्वचा रोग;
- प्रतिरक्षा की कमी;
- किसी भी स्थानीयकरण के घातक ट्यूमर;
- मां में एचआईवी संक्रमण;
- परिवार के किसी भी सदस्य में तपेदिक।
इन बच्चों को ठीक होने के बाद या उनकी स्थिति स्थिर होने पर टीका लगाया जा सकता है।
टीकाकरण के लिए मतभेद:
- तीव्र रोग;
- पुरानी प्रक्रियाओं का तेज होना;
- एलर्जी की प्रतिक्रिया;
- इम्युनोडेफिशिएंसी स्टेट्स;
- प्राणघातक सूजन;
- इम्यूनोसप्रेसेन्ट्स लेना;
- विकिरण उपचार;
- तपेदिक;
- पिछले टीकाकरण से जटिलताएं।
समय से पहले बच्चों के टीकाकरण के बारे में अलग से कहा जाना चाहिए। सामान्य बीसीजी टीके के बजाय कम शरीर के वजन वाले शिशुओं को बीसीजी-एम कम कमजोर बैक्टीरिया के साथ दिया जाता है। टीकाकरण से पहले, सभी संभावित मतभेदों का मूल्यांकन किया जाना चाहिए। साइड इफेक्ट के एक उच्च जोखिम के साथ, टीकाकरण पूरी तरह से ठीक होने तक स्थगित कर दिया जाता है।