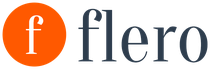Ultrazvuk je príležitosťou pre budúca matka zistiť, že s jej bábätkom je všetko v poriadku, dobre sa vyvíja, nemá nedostatok kyslíka, ani žiadne vrodené patológie. Preto výsledky ultrazvuku počas tehotenstva vzrušujú každú ženu v pozícii.
Dekódovanie ultrazvuku tehotenstva 12 týždňov
V 12. týždni prichádza tehotná žena prvýkrát na ultrazvuk, ak predtým nemala problémy s hrozbou potratu a odlúčenia gestačný vak. V tomto čase je embryo stále veľmi malé, má dĺžku len asi 4 cm, existujú však ultrazvukové indikátory počas tehotenstva, ktoré je potrebné vyhodnotiť. V prvom rade je to hrúbka golierového priestoru (normálne do 2,5 mm) a dĺžka nosovej kosti (zvyčajne do 4,2 mm). Odchýlky vo veľkosti môžu naznačovať odchýlku vo vývoji plodu a vyžadujú si konzultáciu s genetikom a prípadne ďalšie vyšetrenia. Okrem toho sa v 12. týždni na ultrazvuku hodnotí kostrč-parietálna veľkosť, mala by sa pohybovať v rozmedzí od 42 do 59 mm. Treba mať na pamäti, že normy ultrazvuku počas tehotenstva sa menia každý deň s rastom dieťaťa, takže po 12 týždňoch a 1 dni už budú trochu odlišné.
Aj v tomto období sa srdcová frekvencia plodu, stav placenty, dĺžka pupočnej šnúry a počet ciev v nej, absencia cervikálnej dilatácie, ako aj miesto uchytenia placenty a iné. ukazovatele sa hodnotia. Váš ošetrujúci lekár bude schopný dešifrovať ultrazvuk plodu a v prípade potreby predpísať liečbu.
Ultrazvukové údaje počas tehotenstva v 20. týždni
V 20. týždni sa vykonáva druhý skríningový ultrazvuk, ktorý hodnotí väčší počet fetometrických ukazovateľov. Bábätko už vyrástlo a je možné merať nielen kostrč-parietálnu veľkosť, ale aj dĺžku stehennej kosti, priemer hrudníka, biparietálnu veľkosť hlavičky. Na ultrazvuku sú vnútorné orgány plodu už jasne viditeľné - preto na ultrazvuku počas tehotenstva bude záver obsahovať informácie o srdci, mozgových štruktúrach, žalúdku, obličkách a pľúcach dieťaťa. Diagnostik ešte raz vyšetrí tvár na správnu štruktúru tvárových štruktúr a pomocou špeciálneho vzorca vypočíta približnú hmotnosť bábätka. Ultrazvukové parametre počas tehotenstva budú zahŕňať aj stav placenty a stupeň jej zrelosti, stav plodovej vody. Opäť sa bude hodnotiť srdcová frekvencia. Výsledky fetálneho ultrazvuku pomôžu posúdiť vývoj dieťaťa a absenciu oneskorenia v raste a hmotnosti.
Ultrazvuk 32 týždňov tehotenstva - prepis
V 32. týždni, s nekomplikovaným tehotenstvom, sa ultrazvuk vykonáva naposledy. Dekódovanie ultrazvuku tehotných žien bude zahŕňať aj fetometrické ukazovatele (s výnimkou veľkosti kostrče-parietálnej, v súčasnosti sa už nehodnotí), odborník opäť posúdi stav hlavných vnútorných orgánov a absenciu malformácií. Okrem toho bude možné posúdiť prezentáciu plodu a úponu placenty.
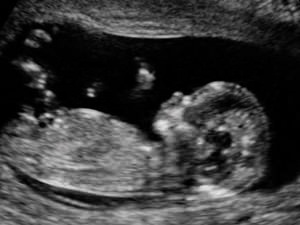
Každá tehotná žena sa teší na ďalšie ultrazvukové vyšetrenie, ktoré umožňuje vidieť bábätko a zistiť, ako dobre sa mu žije v maminom brušku.
Tento typ štúdia umožňuje tehotnej žene počúvať tlkot srdca svojho dieťaťa, zistiť pohlavie nenarodeného dieťaťa, preskúmať jeho tvár, ruky a nohy. Po ukončení procedúry lekár rozdá list, na ktorom sú napísané nezrozumiteľné označenia a pojmy a niekedy je také ťažké pochopiť, čo skutočne znamenajú? Pokúsme sa pochopiť záver ultrazvuku - spoločne rozlúštime nepochopiteľné označenia.
Prečo je počas tehotenstva potrebný ultrazvuk?
Existujú teda dva typy ultrazvuku: skríningové a selektívne. Prvé sa konajú v určitých časoch a sú povinné pre všetky ženy, ktoré čakajú dieťa. Odporúčania na plánované štúdium vydáva lekár, ktorý riadi tehotenstvo v 10.-12., 22.-24., 32. a 37.-38. týždni. V procese ultrazvuku sa zisťuje prítomnosť malformácií u plodu alebo ich absencia, merajú sa parametre dieťaťa, vyšetruje sa maternica a placenta, študuje sa množstvo plodovej vody, potom lekár vydá záver o súlad tehotenstva určité obdobie.
Ultrazvuk druhého typu sa vykonáva striktne zo zdravotných dôvodov, ak je podozrenie na nejaké ochorenie alebo nepriaznivý priebeh tehotenstva. Ak existuje podozrenie na patológiu, frekvencia takýchto štúdií môže dosiahnuť trikrát týždenne.
Ultrazvuk: všetka pozornosť venovaná stavu plodu
Pri prvom štúdiu hlavnou úlohou lekára je určiť umiestnenie plodového vajíčka - to je potrebné vylúčiť mimomaternicové tehotenstvo. Na následných ultrazvukoch lekár určí prezentáciu plodu v dutine maternice.
Okrem toho sa v prvej štúdii meria zóna goliera: zvýšenie tohto parametra môže byť dôvodom odkazu na genetiku, pretože je to jeden z dôležitých ukazovateľov indikujúcich prítomnosť malformácií. Počas ultrazvuku pre viac neskoršie dátumy tehotenstva môže lekár identifikovať rôzne abnormality: zmeny v štruktúre mozgu, infekciu plodu a oveľa viac. Preto by ste k plánovanému výskumu nemali pristupovať nezodpovedne.
Vo finále tretí trimester tehotenstvo, posudzuje sa stavba pľúc bábätka a ich pripravenosť na plnohodnotnú prácu v prípade predčasného pôrodu. Štúdium pľúc plodu vám tiež umožňuje vylúčiť vnútromaternicovú pneumóniu u dieťaťa.
Je to ultrazvuk, ktorý vám umožňuje študovať vnútorné orgány dieťaťa a správne posúdiť ich stav a stupeň vývoja. V druhom trimestri sa veľká pozornosť venuje štúdiu lebky dieťaťa, aby sa vylúčili také choroby, ako sú: rázštep podnebia, rázštep pery, patológie tvorby zubov.
Mnohí rodičia sa sami seba pýtajú: „Je to možné? identifikovať Downov syndróm na ultrazvuk? Túto diagnózu nemožno stanoviť iba na základe výsledkov štúdie, avšak zväčšenie golierovej zóny, absencia zadnej časti nosa, veľká medziočnicová vzdialenosť, otvorené ústa a niektoré ďalšie príznaky môžu nepriamo naznačovať prítomnosť tejto choroby u dieťaťa. U detí s Downovým syndrómom sa spravidla zisťujú malformácie srdca. Ak sa zistia príznaky, ktoré naznačujú prítomnosť Downovho syndrómu u dieťaťa, potom sa pridelí špeciálna štúdia, v dôsledku ktorej sa na kúsku placenty študuje súbor chromozómov.
Všetky, aj tie najnepodstatnejšie odchýlky od daných parametrov lekár na záver zaznamená. To môže byť potrebné pre ďalší výskum a konzultácie s odborníkmi. Pre nich nie je dekódovanie ultrazvuku ťažké a o tom budeme hovoriť o niečo neskôr.
Zvyčajne na treťom, menej často na druhom ultrazvuku určujú poschodie budúce dieťa. Tieto údaje nie sú zaznamenané v protokole štúdie.
Fetálny srdcový tep možno počuť už na prvom ultrazvuku. Protokol zaznamenáva prítomnosť srdcového tepu - s/b + A tep srdca- srdcová frekvencia, ktorá by normálne mala byť 120-160 za minútu. Odchýlka od týchto indikátorov môže naznačovať ochorenie srdca u nenarodeného dieťaťa. Na následných ultrazvukoch je možné študovať komory a chlopne srdca, čo umožňuje presnú diagnózu. Ak je v druhom a treťom trimestri srdcová frekvencia nižšia alebo vyššia ako normálne, môže to znamenať nedostatok kyslíka alebo živín.
Venujte pozornosť veľkosti plodu
Dešifrovanie ultrazvuku počas tehotenstva pomáha určiť veľkosť plodu v tomto štádiu vývoja. Prvá štúdia určila DPR- priemer vajíčka plodu, KTR- dĺžka od temena po kostrč, veľkosť maternice. Tieto parametre pomáhajú čo najpresnejšie určiť gestačný vek.
V prvom trimestri tehotenstva sa určuje priemer vajíčka plodu ( DPR), kostrč-parietálna veľkosť plodu ( KTR), teda veľkosť od temene po kostrč. Meria sa aj veľkosť maternice. Tieto merania umožňujú v prvom trimestri presne posúdiť trvanie tehotenstva, pretože v tomto čase je veľkosť plodu najštandardnejšia. V správe z ultrazvuku sa spravidla neuvádza pôrodnícky gestačný vek (od prvého dňa poslednej menštruácie), ale embryonálny gestačný vek (počítaný od okamihu počatia): tieto termíny sa môžu líšiť o niekoľko týždňov, takže mali by ste sa zamerať na gestačný vek nastavený pri prvom ultrazvukovom vyšetrení.
Na druhom, treťom a ďalších ultrazvukoch, ktoré sa vyskytujú v druhom a treťom trimestri tehotenstva, môžete nájsť aj ďalšie ukazovatele, ktoré určujú veľkosť plodu. Poďme dešifrovať výsledky ultrazvuku vykonaného neskôr. takze BDP- biparietálna veľkosť - veľkosť medzi spánkovými kosťami, LZR- frontookcipitálna veľkosť, OG- obvod hlavy chladiaca kvapalina- obvod brucha. Okrem toho sa meria dĺžka stehennej kosti, ramennej kosti a niekedy aj kosti predlaktia a predkolenia.
V prípade, že je veľkosť plodu výrazne menšia, ako by mala byť v danom gestačnom veku, hovorí sa o intrauterinnej rastovej retardácii plodu - WZRP. Existujú dve formy IUGR: symetrické (všetky rozmery sú zmenšené rovnako) a asymetrické (hlava a končatiny veľkosťou zodpovedajú dátumom a trup je menší).
Asymetrická forma IUGR má pozitívnejšiu prognózu. V každom prípade, ak je podozrenie na IUGR, sú však predpísané lieky, ktoré prispievajú k lepšiemu príjmu živín pre dieťa. Liečba sa zvyčajne vykonáva od jedného do dvoch týždňov, po ktorých je potrebné urobiť druhé ultrazvukové vyšetrenie. Predpísaná je aj kardiotokografia - štúdia srdcového tepu plodu a dopplerometria - štúdia, ktorá umožňuje študovať prietok krvi v cievach plodu, maternice a pupočnej šnúry. Pri výraznom oneskorení rastu plodu, keď je veľkosť menšia ako 2 týždne od očakávaného obdobia alebo je zistená podvýživa, je predpísaná ústavná liečba pod dohľadom špecialistov.
Väčšina lekárov používa špeciálne tabuľky, ktoré pomáhajú určiť nielen veľkosť plodu, ale aj jeho výšku a hmotnosť a táto tabuľka nám pomôže pri dešifrovaní ultrazvuku počas tehotenstva.
BRGP (BPR)- biparietálna veľkosť hlavy.
DB- dĺžka stehien.
DGRK je priemer hrudníka.
Hmotnosť- v gramoch,
rast- v centimetroch,
BRGP, DB a DGRK- v milimetroch.
Dbáme na vývoj placenty
Placenta sa tvorí do 16. týždňa tehotenstva; práve pomocou tohto orgánu sa nenarodené dieťa kŕmi a dýcha. Preto sa na ultrazvuku venuje veľká pozornosť stavu placenty. Po prvé, je určené miesto pripojenia placenty(na ktorej stene sa nachádza) a jeho vzdialenosť od vnútorného os maternica: v poslednom trimestri tehotenstva by mala byť vzdialenosť aspoň 6 cm, ak je vzdialenosť menšia, potom je placenta pripevnená nízko a ak pokrýva vnútorný hltan, potom sa tento stav nazýva placenta previa.
Placenta previa môže výrazne skomplikovať pôrod a spôsobiť krvácanie. Nerobte si starosti, ak je placenta pripojená nízko v prvých 2 trimestroch tehotenstva, tento orgán môže neskôr migrovať a stúpať vyššie.
Veľká pozornosť sa venuje ultrazvukovému vyšetreniu štruktúra placenty. Existujú štyri stupne zrelosti tohto orgánu, z ktorých každý musí zodpovedať určitému gestačnému veku. Takže druhý stupeň zrelosti by mal normálne trvať až 32 týždňov, tretí - až asi 36 týždňov.
Predčasné starnutie môže byť spôsobené nedostatočným prietokom krvi v orgáne, vyvíjať sa na pozadí preeklampsie a anémie a predčasné starnutie placenty môže byť individuálnym znakom tehotnej ženy. Ak ultrazvuk odhalí odchýlku od normy, potom je to solídny dôvod na ďalší výskum. Lekár určí aj hrúbku placenty.
Ak sa štruktúra a hrúbka placenty líši od normálu, potom môžu lekári urobiť predpoklad o placente a predpísať dopplemetriu a ďalšie testy na zistenie presných príčin tejto odchýlky.
Ak sa tehotná žena obáva krvavé problémy, potom ultrazvuk pomôže zistiť, či dochádza k odtrhnutiu placenty. Lekár vykonávajúci ultrazvukové vyšetrenie zaznamená všetky potrebné informácie do protokolu.
Čo hovorí ultrazvuk o pupočnej šnúre?
Ako viete, plod je spojený s placentou pomocou pupočnej šnúry. Pri vykonávaní ultrazvuku bude lekár schopný určiť, koľko ciev obsahuje tento orgán (zvyčajne by mali byť tri). Veľmi často sa počas štúdie zisťuje zamotanie pupočnej šnúry okolo krku dieťaťa, čo však možno potvrdiť až po dopplerovskej štúdii. Ale aj keď sa zamotanie potvrdí, nemali by ste sa obávať - nie je to dôvod na cisársky rez.
Štúdium plodovej vody
Ultrazvuk určuje amniotický index ( AI), ktorý umožňuje určiť množstvo plodovej vody. Ak je tento indikátor zvýšený, potom má tehotná žena polyhydramnion, ak je znížený - oligohydramnios. Významné odchýlky od normy môžu byť spustené fetoplacentárnou insuficienciou. Zníženie alebo zvýšenie AI môže tiež naznačovať inú patológiu, hoci sa stáva, že je to spôsobené individuálnymi charakteristikami tela tehotnej ženy.
Okrem merania plodovej vody pri ultrazvukovom vyšetrení lekár vyšetrí vodu na prítomnosť suspenzií, čo môže naznačovať infekčné ochorenie alebo predĺžené tehotenstvo. Normálna AI v 28. týždni by mala byť 12-20 cm a pri 32 - 10-20 cm.
Čo povie ultrazvuk o maternici?
Počas štúdie lekár meria veľkosť maternice a jej hrúbku, skúma jej steny. Počas ultrazvuku lekár určí, či je maternica v dobrom stave.
Spravidla nie je možné hovoriť o hrozbe ukončenia tehotenstva iba podľa výsledkov ultrazvukového vyšetrenia, na stanovenie tejto diagnózy sú potrebné ďalšie štúdie a analýzy. Ale niekedy je možné urobiť podobnú diagnózu, ak sú výsledky ultrazvuku kombinované s bolesťou v dolnej časti brucha a dolnej časti chrbta. Počas štúdie sa môže zistiť zvýšený tón maternice. Rozhodnutie liečiť sa tento prípad by mal vziať ošetrujúci lekár po preštudovaní testov a stavu budúcej matky.
Ak žena príde na ultrazvukové vyšetrenie už s diagnózou „hroziaci potrat“, potom sa vyšetruje aj krčok maternice: jeho dĺžka (normálne by mala byť 4-5 cm), priemer a cervikálny kanál. Sú chvíle, keď sa krčka maternice začína otvárať skorý termín(16-18 týždňov) - je to spôsobené skrátením krčka maternice, otvorením vnútorného hltana. V tomto prípade je tehotnej žene diagnostikovaná "istmicko-cervikálna insuficiencia" - to znamená, že maternica nemôže držať vývoj tehotenstva.
Pokúsili sme sa teda rozlúštiť výsledky ultrazvukových vyšetrení, ktoré sa robia počas tehotenstva. Treba mať na pamäti, že odchýlka jedného alebo druhého ukazovateľa od normy môže naznačovať individuálne charakteristiky tela tehotnej ženy a vývoj rôznych patológií.
Úplný obraz ultrazvuku môže posúdiť iba lekár. Na druhej strane lekár, ktorý vedie tehotenstvo, porovnáva údaje zo štúdie s inými štúdiami, analýzami a sťažnosťami tehotnej ženy, čo mu umožňuje stanoviť správnu diagnózu a predpísať vhodnú liečbu.
Milé ženy, nemali by ste byť nezodpovedné za svoj stav počas tehotenstva, akákoľvek nevoľnosť, zhoršenie zdravia, bolesť sú dôvodom na konzultáciu s lekárom a vykonanie série potrebných štúdií, ktoré pomôžu študovať stav plodu a identifikovať akékoľvek abnormality. alebo defekty v počiatočnom štádiu. Nezabúdajte na rutinné ultrazvukové vyšetrenia, je už dávno dokázané, že na plod nepôsobia, no do značnej miery pomáhajú lekárovi vyjadriť sa k priebehu vášho tehotenstva. Postarajte sa o seba a svoje budúce dieťa!
Na určenie anatomického a funkčného stavu plodu počas tehotenstva existuje množstvo metód, z ktorých najbežnejšia je. Je dosť informatívny, umožňuje osloviť veľké množstvo žien a hlavne je bezpečný.
Aby bolo možné odhaliť malformácie a choroby, ultrazvukové(univerzálny rýchly prieskum, pokrývajúci viac ako 85 % tehotných žien). Umožňuje vám rozhodovať sa o ďalšom manažmente každého tehotenstva, ako aj identifikovať tehotné ženy ohrozené rozvojom rôznych komplikácií pre plod a matku.
Ultrazvuková procedúra ( najvhodnejšie vykonať v nasledujúcom skríning podmienky tehotenstvo:
Chorion- vonkajšia vilózna embryonálna membrána, ktorá sa spolu so stenou maternice neskôr vytvorí, vďaka čomu je plod počas tehotenstva vyživovaný. Jeho lokalizácia dáva predstavu o ďalšej lokalizácii placenty (čo potrebujete vedieť na určenie manažmentu tehotenstva) a zmena hrúbky môže naznačovať prítomnosť intrauterinnej infekcie embrya / plodu, ako aj podvýživu. plodu, hoci tento ukazovateľ je tiež informatívnejší v neskorom tehotenstve.
Okrem toho sa počas prvej zaznamenávajú štrukturálne znaky maternice (napríklad zdvojnásobenie maternice, sedlovej maternice) a jej príveskov (predovšetkým prítomnosť ovariálnych cýst). Tieto ukazovatele sú dôležité aj pre určenie ďalšej taktiky manažmentu tehotenstva.
V prípade potreby lekár ultrazvukovej diagnostiky zaznamená do protokolu termín opakovanej ultrazvukovej kontroly.
Dešifrovanie indikátorov druhého ultrazvuku po 20-24 týždňoch
Tehotenstvo 20-24 týždňov optimálne na štúdium anatomických štruktúr plodu. Identifikácia v tomto čase určuje ďalšiu taktiku manažmentu tehotenstva a v prípade hrubej chyby, ktorá je nezlučiteľná so životom, umožňuje tehotenstvo ukončiť. Typický ultrazvukový protokol po 20-24 týždňoch je uvedený v tabuľke 5.

Štruktúru ultrazvukového protokolu možno rozdeliť do nasledujúcich hlavných skupín:
- Údaje o pacientke (meno, vek, začiatok poslednej menštruácie)
- Fetometria(meranie hlavných rozmerov plodu)
- Anatómia plodu (orgánov a systémov)
- Provizórne orgány (dočasne existujúce, ako je placenta, pupočná šnúra a plodová voda)
- Záver a odporúčania
V tomto protokole, rovnako ako pri ultrazvuku v 10-14 týždni, je uvedený prvý deň poslednej menštruácie, vzhľadom na ktorý sa vypočítava gestačný vek. Zaznamenáva tiež počet plodov a to, že ovocie je nažive(to je určené prítomnosťou a ). V prítomnosti dvoch alebo viacerých plodov sa každý študuje a opisuje samostatne. Nezabudnite uviesť (pomer veľkej časti plodu ku vchodu do panvy). Môže byť hlavu(plod s hlavou) a (zadok a/alebo nohy). Ovocie sa môže nachádzať priečnečo by sa malo odraziť v protokole.
Ďalej sa vykonáva fetometria- meranie hlavných rozmerov plodu, medzi ktorými sú určené: biparietálna veľkosť hlavy, jej obvod a fronto-okcipitálna veľkosť, obvod brucha, dĺžka tubulárnych kostí vľavo a vpravo (femur, ramenná kosť, kosti dolnej časti nohy a predlaktia). Kombinácia týchto parametrov umožňuje posúdiť rýchlosť rastu plodu a súlad s odhadovaným gestačným vekom menštruácie.
Biparietálna veľkosť hlavy plodu (BDP) merané od vonkajšieho povrchu horného obrysu k vnútornému povrchu spodného obrysu parietálnych kostí (obrázok 1, čiara bd).
Frontookcipitálna veľkosť (LZR)– vzdialenosť medzi vonkajšími obrysmi čelových a okcipitálnych kostí (obrázok 1, čiara ac).
Cefalický index- BPR / LZR * 100% - umožňuje vyvodiť záver o tvare hlavy plodu.
Obvod hlavy (OH)- obvod pozdĺž vonkajšieho obrysu.
Meranie rozmerov hlavy sa vykonáva striktne priečnym ultrazvukovým skenovaním na úrovni určitých anatomických štruktúr mozgu (dutina priehľadnej priehradky, mozgových stopiek a zrakových tuberkulov), ako je znázornené na pravej strane obrázku 1.
Obrázok 1 - Schéma merania veľkosti hlavičky plodu

1 - dutina priehľadnej priehradky, 2 - zrakové tuberkulózy a nohy mozgu,bd- biparietálna veľkosť,ac- frontookcipitálna veľkosť
Rozmery brucha sa merajú skenovaním v rovine kolmej na chrbticu. To definuje dve veľkosti - priemer a obvod brucha, merané pozdĺž vonkajšieho obrysu. Druhý parameter sa v praxi používa častejšie.
Ďalej merané dĺžka tubulárnych kostí končatín: stehenná kosť, rameno, predkolenie a predlaktie. Je tiež potrebné študovať ich štruktúru, aby sa vylúčila diagnóza. dysplázia skeletu(geneticky podmienená patológia tkaniva kostí a chrupaviek, vedúca k závažným poruchám rastu a dozrievania kostry a ovplyvňujúce fungovanie vnútorných orgánov). Štúdium kostí končatín sa vykonáva na oboch stranách, aby nedošlo k vynechaniu redukčné malformácie(to znamená nedostatočný rozvoj alebo absencia častí končatín na jednej alebo oboch stranách). Percentilové hodnoty fetometrických ukazovateľov sú uvedené v tabuľke 6.

Štúdia o anatómia plodu- jedna z najdôležitejších zložiek ultrazvuku v 20-24 týždni. Je v tomto období prejaviť(prejavujú sa) mnohí. Štúdium anatomických štruktúr plodu sa uskutočňuje v tomto poradí: hlava, tvár, chrbtica, pľúca, srdce, orgány brušná dutina, obličky a močový mechúr, končatiny.
Štúdia o mozgových štruktúr začína už pri meraní veľkosti hlavy, pretože pri starostlivom vyšetrení môže lekár určiť celistvosť kostnej štruktúry, prítomnosť extrakraniálny(mimo lebky) a intrakraniálne(vnútrolebečné) útvary. Uskutočňuje sa štúdium mozgových hemisfér, bočných komôr, mozočku, veľkej cisterny, zrakových tuberkulóz a dutiny priehľadnej priehradky. Šírka laterálnych komôr a anteroposteriorná veľkosť veľkej cisterny bežne nepresahujú 10 mm. Zvýšenie tohto indikátora naznačuje narušenie odtoku alebo produkcie tekutiny a výskyt kvapôčky mozgu.
Ďalším krokom je štúdium tvár– hodnotí sa profil, očné jamky, nasolabiálny trojuholník, čo umožňuje identifikovať anatomické chyby (napríklad „vyčnievanie“ hornej čeľuste s obojstranným alebo stredným rázštepom tváre), ako aj prítomnosť markerov chromozomálnych abnormalít ( skrátenie dĺžky nosových kostí, vyhladený profil). Pri štúdiu očných jamiek možno zistiť množstvo hrubých chýb, napr. kyklopia(očné gule sú úplne alebo čiastočne zrastené a nachádzajú sa v strede tváre v jednej očnej jamke), novotvary, anoftalmia(nedostatočný rozvoj očnej gule). Štúdium nasolabiálneho trojuholníka odhaľuje predovšetkým prítomnosť podnebia.
Štúdium chrbtica v pozdĺžnom a priečnom skenovaní - umožňuje identifikovať herniálne výčnelky vrátane spinabifida- rázštep chrbtice, často kombinovaný s malformáciami miechy.
Pri skúmaní pľúcaštuduje sa ich štruktúra (dá sa určiť prítomnosť cystických útvarov), veľkosti, prítomnosť voľnej tekutiny v pleurálnej (hrudnej) dutine, novotvary.
Ďalšie štúdium srdce prítomnosť štyroch komôr (normálne sa srdce skladá z 2 predsiení a 2 komôr), celistvosť medzikomorových a medzipredsieňových sept, chlopne medzi komorami a predsieňami, ako aj prítomnosť a správny výtok / sútok veľkých ciev (aorta, kmeň pľúc, horná dutá žila) . Hodnotí sa aj samotné umiestnenie srdca, jeho veľkosť, zmeny srdcového vaku (perikardu).
Pri skenovaní orgánov brušná dutina- žalúdok a črevá - zisťuje sa ich prítomnosť, umiestnenie, veľkosť, čo umožňuje nepriamo posudzovať ďalšie orgány brušnej dutiny. Okrem toho zvýšenie alebo zníženie veľkosti brucha počas fetometrie naznačuje prítomnosť patológie (napríklad vodnateľnosť, hernia, hepato- a splenomegália - zväčšenie pečene a sleziny). Daľší výskum obličky a močového mechúra pre ich prítomnosť, tvar, veľkosť, lokalizáciu, štruktúru.
Štúdia o dočasné orgány umožňuje nepriamo posúdiť stav plodu, vnútromaternicové infekcie a iné stavy, ktoré si vyžadujú korekciu.
Študuje sa podľa nasledujúcich parametrov:
- Lokalizácia. Lekár ultrazvukovej diagnostiky nevyhnutne odráža lokalizáciu placenty, najmä jej polohu vzhľadom na vnútorný hltan krčka maternice. Napríklad pri nesprávnom uchytení placenty, keď úplne pokrýva vnútorný os ( kompletný), je to sprevádzané krvácaním počas tehotenstva a vaginálny pôrod nie je možný. Ak je spodný okraj placenty umiestnený nižšie ako 7 cm od vnútorného os, je potrebná kontrola ultrazvukom v 27. – 28. týždni.
- Hrúbka. Placenta je dynamicky sa rozvíjajúci provizórny orgán plodu, preto sa počas tehotenstva jej hrúbka zväčšuje v priemere od 10 do 36 mm, aj keď tieto hodnoty sa pohybujú v pomerne širokom rozmedzí, ktoré je uvedené v tabuľka 7.
Obdobie tehotenstva, týždne | Hrúbka placenty, mm |
21,96 (16,7-28,6) 22,81 (17,4-29,7) 23,66 (18,1-30,7) 24,52 (18,8-31,8) 25,37 (19,6-32,9) 26,22 (20,3-34,0) 27,07 (21,0-35,1) 27,92 (21,7-36,2) 28,78 (22,4-37,3) 29,63 (23,2-38,4) 30,48 (23,9-39,5) 31,33 (24,6-40,6) 32,18 (25,3-41,6) 33,04 (26,0-42,7) 33,89 (26,8-43,8) 34,74 (27,5-44,9) 35,59 (28,2-46,0) 34,35 (27,8-45,8) 34,07 (27,5-45,5) 33,78 (27,1-45,3) 33,50 (26,7-45,0) |
Po 36 týždňoch sa hrúbka placenty zvyčajne znižuje. Nesúlad medzi týmto parametrom a normatívnymi hodnotami by mal upozorniť predovšetkým na prítomnosť vnútromaternicového infekčného procesu, ako aj na nesúlad medzi živinami dodávanými plodu a jeho potrebami.
- Štruktúra. Normálne je homogénna, nemala by mať inklúzie. Inklúzie môžu naznačovať predčasné starnutie placenty (čo môže spôsobiť spomalenie rastu plodu), heterogenita naznačuje možnú prítomnosť infekcie.
- Stupeň (štádium) zrelosti. Placenta mení svoju štruktúru nerovnomerne, najčastejšie k tomuto procesu dochádza z periférie do centra. V nekomplikovanom priebehu tehotenstva prechádzajú zmeny postupne od 0 do III (0 - do 30 týždňov, I - 27-36, II - 34-39, III - po 36 týždňoch). Tento indikátor umožňuje predpovedať komplikovaný priebeh tehotenstva, prítomnosť syndróm (SZRP). V súčasnosti sa za predčasné dozrievanie placenty považuje prítomnosť II. stupňa do 32 a III. stupňa do 36. týždňa. Ultrazvukové hodnotenie štruktúry placenty je uvedené v tabuľke 8.

* choriová membrána - vrstva s klkmi smerujúcimi k plodu
** parenchým- tkanivo placenty
*** bazálnej vrstvy- vonkajší povrch, ktorým placenta prilieha k stene maternice
Používa sa na hodnotenie index plodovej vody. Keď sa zistí, maternicová dutina je podmienečne rozdelená na 4 kvadranty dvoma rovinami pretiahnutými cez bielu čiaru brucha (štruktúra spojivového tkaniva prednej brušnej steny umiestnenej pozdĺž stredovej čiary) vertikálne a horizontálne na úrovni pupka. Ďalej sa v každom kvadrante určuje hĺbka (vertikálna veľkosť) najväčšieho vrecka plodovej vody (plodovej vody) bez častí plodu, všetky 4 hodnoty sú sčítané a zobrazené v centimetroch. Ak je index menší ako 2 cm - to je, ak je viac ako 8 cm -. Toto je diagnosticky významný príznak prítomnosti infekcie, malformácií. Indikátory indexu plodovej vody v rôzne dátumy tehotenstvá sú uvedené v tabuľke 9.

Pupočná šnúra(dočasný orgán, ktorý spája embryo/plod s telom matky) bežne obsahuje 3 veľké cievy: jednu žilu a dve tepny. V mnohých dedičných patológiách sa vyskytuje iba jedna pupočníková artéria, čo si vyžaduje starostlivejšie vedenie tehotenstva.
Tiež podlieha povinnému výskumu (pre jeho dĺžku, ktorá je dôležitá pri hrozbe prerušenia tehotenstva), prílohy(pre cysty na vaječníkoch) steny maternice(ak bol v anamnéze cisársky rez, posudzuje sa stav jazvy).
Na základe ultrazvukového vyšetrenia vykonaného počas tehotenstva sa robí záver o prítomnosti (VLOOKUP) plod alebo nejaká iná patológia a sú uvedené odporúčania.
Ultrazvukové indikátory v treťom trimestri
Tretí ultrazvuk v 32-34 týždni potrebné na zistenie malformácií, ktoré sa objavia až v neskorom tehotenstve (napr. žily Galenovej aneuryzmy- porušenie štruktúry cievnej steny veľkej mozgovej cievy). Umožňuje posúdiť funkčný stav plodu, stanoviť diagnózu syndróm (SZRP), čo umožňuje vykonať súbor nevyhnutných lekárske opatrenia identifikovať indikácie pre včasné a starostlivé doručenie. Prítomnosť sdfd vyžaduje povinné monitorovanie po 7-10 dňoch na pozadí aktívnej terapie.
Dôležitým bodom je (hlava alebo), ktorý výrazne ovplyvňuje spôsob doručenia. Tiež je potrebné definovať odhadovaná hmotnosť plodu, čo treba brať do úvahy pri taktike ďalšieho manažmentu tehotenstva a najmä pôrodu.
Na posúdenie stavu plodu v treťom trimestri možno použiť definíciu biofyzikálny profil plodu počas ultrazvuku (tabuľka 10).

Pri hodnotení tabuľkových parametrov sa určí súčet bodov, na základe ktorých sa urobí záver o stave plodu:
- 12-8 – norma;
- 7-6 - pochybný stav plodu, možný vývoj komplikácií;
- menej ako 5- vyslovený vnútromaternicové hypoxia(nedostatok zásobovania plodu kyslíkom, čo vedie k rôznemu stupňu narušenia jeho životných funkcií) s vysokým rizikom perinatálne straty(strata plodu medzi tehotenstvom a 168 hodinami po pôrode).
Ultrazvukové vyšetrenie počas skríningových období umožňuje odhaliť veľké množstvo patológií a prijať preventívne opatrenia na ich čo najväčšiu elimináciu v prenatálnom období, a ak nie je možné ich odstrániť, znížiť následky.
Mnohí sa zaujímajú o to, v ktorom trimestri tehotenstva sa vykonáva biochemická analýza a ultrazvuk? V 2. trimestri tehotenstva sa robí komplexné vyšetrenie bez výnimky u všetkých žien. Je potrebné určiť pozitívnu alebo negatívnu odpoveď týkajúcu sa údajov získaných skôr, ako aj keď sa objavia príznaky, pri ktorých je indikovaný ultrazvuk.
Ultrazvukové vyšetrenie (2. trimester tehotenstva) je možné len s určitými pravidlami prípravy na zákrok. Interpretácia získaných údajov prebieha podľa rovnakých zásad ako pri prvom prieskume.
Druhý skríning pri nosení dieťaťa zahŕňa dve fázy:
- Vedenie ultrazvuku v 2. trimestri tehotenstva.
- Skríningový test – vyšetrenie krvi v žilách na množstvo hormónov.
Hlavné indikácie na vyšetrenie
Štúdie sa vykonávajú presne podľa rovnakých indikácií ako v prvom trimestri:
- Prítomnosť bakteriálnej alebo vírusovej infekcie.
- Choroby, ktoré sú dedičné.
- Diabetes.
- Choroby kĺbov.
- Onkologické ochorenia u jedného z rodičov.
- Patológie chromozomálnej povahy
- Anamnéza potratu alebo spontánneho pôrodu.
- Narodenie dieťaťa s určitými odchýlkami od normy.
- Predchádzajúca smrť plodu v maternici;
- Zlé výsledky prvého skríningu vykonaného v 14. týždni a neskôr, ukazujúce abnormálny vývoj embrya.
Normy ultrazvuku v 2. trimestri tehotenstva nám umožňujú zistiť proporcionalitu vývoja kostry dieťaťa, identifikovať stav komôr mozgu, mozočku, chrbtice a tvárových štruktúr. Pozornosť upriamuje najmä na nos, pery, očné jamky, srdcové predsiene, veľké cievy, obličky, močový mechúr a gastrointestinálny trakt.

Fetometria
Ultrazvukový protokol druhého trimestra tehotenstva navrhuje označenie:
- umiestnenie placenty a jej hrúbka;
- štruktúry stupňa zrelosti placenty;
- počet ciev v pupočnej šnúre;
- množstvo plodovej vody;
- stav krčka maternice a stien maternice, ako aj ich príloh;
- ukazovatele fetometrie.
Fetometria je meranie veľkosti plodu. Obsahuje:
- plod, čelo a okciput;
- obvod hlavy a brucha;
- cefalický index na posúdenie štruktúry hlavy;
- dĺžka tubulárnych kostí (stehenná kosť, holenná kosť, veľká a malá, ramenná kosť, ulna a rádius) na oboch stranách.
Dešifrovanie ultrazvuku v 2. trimestri tehotenstva umožňuje zistiť súlad jeho vývoja s gestačným vekom, posúdiť úroveň rastu plodu, potvrdiť trvanie tehotenstva, identifikovať vývojové oneskorenia a prítomnosť patológií.
vývojové oneskorenia
Oneskorenie prenatálny vývoj môžu byť symetrické alebo asymetrické. V prvom prípade sa vývoj vyskytuje proporcionálne a všetky ultrazvukové indikátory naznačujú zaostávanie za normou. toto obdobie tehotenstva.
Asymetrické znaky vyzerajú takto:
- obvod brucha je pod normálnou hodnotou;
- veľkosť hlavy a DBC sú dlhodobo normálne;
- zvýšený pomer OG / chladiaca kvapalina a DCS / chladiaca kvapalina.
V závislosti od získaných výsledkov možno rozlíšiť tri stupne oneskorenia:
- 2-3 týždne oneskorenie.
- 3-4 týždne oneskorenie.
- Na 5 týždňov alebo viac.
Posúdenie stavu vnútorných orgánov plodu: 2. trimester tehotenstva, ultrazvuk
Prierezy hlavy:
- abnormálna štruktúra vo forme citrónu, banánu a jahody alebo výrazná brachycefalia, prítomnosť dvojitého obrysu hlavy, ktorý signalizuje kvapkanie mozgu, je vylúčená;
- skúma sa celistvosť štruktúry kostí lebky.
Hodnotenie stavu mozgu:
- ventrikulomegália ukazuje zväčšené komory mozgu;
- v cievnom systéme je zaznamenaná prítomnosť cýst;
- patológie sú zaznamenané v cerebellum;
- v lebke sa zisťujú novotvary, ktoré sa nachádzajú na jej povrchu.
Identifikácia nepriamych príznakov Downovho syndrómu:
- vzdialenosť medzi očnými jamkami sa zväčšuje;
- ústa sú otvorené;
- jazyk vystrčiť;
- sú zistené srdcové chyby;
- kosti nôh sú skrátené.
Štruktúry tváre:
- štúdium profilu hornej a dolnej čeľuste;
- prítomnosť cyklopie a anoftalmie (vyšetrenie oblasti očnej objímky);
- prítomnosť rázštepu pery a podnebia a rázštepu pery);
- výčnelok hornej čeľuste.
S anomáliou chrbtice je zaznamenaná prítomnosť štiepenia v tejto oblasti. Je kombinovaný s patologickým vývojom miechy. Toto je veľmi nebezpečná patológia.
Vykonáva sa skenovanie hrudníka. To predpokladá vylúčenie pleurálneho a perikardiálneho výpotku - normálne v perikardiálnej dutine nie je prúžok tekutiny väčší ako 2 mm. Udáva sa úroveň zrelosti pľúc - každá správne sa vyvíjajúca pľúca zaberá jednu tretinu prierezu. Existujú tri stupne:
- 0 - indikátor echogénnosti pľúc je menší ako echogénnosť pečene.
- 1 - indikátor echogénnosti pľúc a pečene je ekvivalentný;
- 2 - indikátor echogenicity pľúc je vyšší ako echogenicita pečene.
Stanovuje sa stav srdca (prítomnosť štvorkomorovej štruktúry bez patológií) a hlavných ciev. Hodnotí sa aj žalúdok, pečeň, črevá, obličky, močový mechúr a bránica.
Hodnotenie placenty
Predmetom štúdia sú aj dočasné orgány. Patrí medzi ne placenta, pupočná šnúra a množstvo plodovej vody. Uskutočnenie ultrazvuku v 2. trimestri gravidity umožňuje určiť polohu placenty vo vzťahu k vnútornému nosu krčka maternice.
Ak je pripevnený vo vzdialenosti 5,5 cm pod vnútorným hltanom, hovoria o nízkej úrovni placentácie, ale ak úplne alebo čiastočne pokrýva vnútorný hltan, potom je to dôkaz placenty previa.
Počas tretieho trimestra sa však môže pohybovať a stúpať vyššie, takže povinný ultrazvuk je indikovaný v 27-28 týždni.
Hrúbka placenty sa zväčšuje v závislosti od gestačného veku a hodnotí sa v mieste úponu pupočnej šnúry. Ak je indikátor hrúbky vyšší ako 4,5 cm, znamená to prítomnosť vodnatieľky v embryu, konflikt Rhesus, infekčný proces alebo prítomnosť diabetes mellitus.
Stupeň zrelosti placenty:
- O - do 30 týždňov;
- 1 - do 27-36 týždňov;
- 2 - 34-39 týždňov;
- 3 - po 36 týždňoch.
Stav plodovej vody a pupočnej šnúry
Hodnotenie plodovej vody umožňuje nastaviť ich množstvo. Zvýšená alebo znížená hladina vyvoláva infekciu plodu v maternici, prispieva k vzniku rôznych patológií.
Na určenie objemu plodovej vody sa berie index plodovej vody. Ak je to menej ako 2 cm, potom hovoria o zníženom obsahu a viac ako 8 cm o zvýšenom obsahu.
Pri hodnotení pupočnej šnúry sa počíta počet ciev. Normálne obsahuje jednu žilu a pár tepien. Je tiež indikovaná prítomnosť slučiek pupočnej šnúry a jej zapletenie okolo krku embrya.

Stav maternice
Ultrazvukový protokol 2. trimestra tehotenstva obsahuje informácie o stave maternice. Udáva sa úroveň jeho napätia. Pri hypertonicite stien, prítomnosti bolesti a výtoku krvi sa diagnostikuje prezentácia.
Steny maternice sa posudzujú z hľadiska prítomnosti onkologických nádorov (myómov). Naznačený je aj trend ich rastu a umiestnenie vzhľadom na embryo a placentu. V prípade operácie na maternici sa posudzuje stav jazvy:
- Bohatý vzhľad jazvy. Jeho štruktúra neobsahuje inklúziu, vyznačuje sa rovnomernosťou a rovnomernosťou obrysov spodného segmentu. Index hrúbky jazvy nie je väčší ako 3 mm.
- Nekonzistentný typ jazvy. Má poruchu. V jazve vyniká napríklad hlboký výklenok, stenčené tkanivo a vysoké množstvo väziva.
Stav krčka maternice
Na identifikáciu isthmicko-cervikálnej insuficiencie stavu krčka maternice sa hodnotí indikátor jeho dĺžky a priechodnosti cervikálneho kanála. Normálne by veľkosť krku mala byť aspoň 35 mm. Pri skrátení do 30 mm u ženy nosiacej prvé dieťa a do 20 mm v druhom tehotenstve možno usudzovať na istmicko-cervikálnu insuficienciu.
Školenie
Ultrazvuk (2. trimester tehotenstva) nevyžaduje špeciálnu prípravu. Črevá aj napriek prítomnosti plynov tlačí zväčšená maternica späť. Plný močový mechúr je nahradený plodovou vodou.
Pred darovaním krvi na analýzu je však potrebná určitá príprava. Deň pred zákrokom by tehotná žena nemala konzumovať čokoládu, kakao a vyprážané jedlá. Okrem toho by ste pred darovaním krvi nemali jesť 4-6 hodín. Vodu môžete piť iba 4 hodiny, ale nie sýtenú a v množstve nepresahujúcom 150 ml.
Treba poznamenať, že skríning v treťom trimestri nevyžaduje vôbec žiadnu prípravu.

Keď sa vyšetrenie vykonáva
Diagnostické termíny druhého trimestra - 16-20 týždňov. Tento stav je veľmi dôležitý pre správne stanovenie hladiny hormónov v krvi. Termíny ultrazvukového vyšetrenia v druhom trimestri sa zhodujú s biochemickým krvným testom. Najprv sa urobí ultrazvuk a s výsledkami je žena odoslaná na krvný test.
Druhý skríning je najlepšie vykonať v 17. týždni tehotenstva alebo týždeň pred týmto dátumom.
Mnohí sa zaujímajú o to, kde urobiť ultrazvuk 2. trimestra tehotenstva? Tento postup sa vykonáva na okresných klinikách, gynekologických a perinatologických centrách. Dešifrovanie svedectva robia ultrazvukoví lekári.
Pravidlá výskumu
Štúdium tehotných žien zahŕňa množstvo špecifických manipulácií.
Vykonáva sa iba transabdominálne, to znamená na koži brucha. Za týmto účelom je žena položená na gauči, žalúdok je otvorený. Povrch brucha je lubrikovaný gélom. Lekár poháňa senzor pozdĺž jeho prednej steny. bolesť alebo akékoľvek nepohodlie, ktoré táto manipulácia nespôsobuje.
Ako prebieha biochemická analýza? Tehotná žena prichádza do laboratória nalačno. Krv sa odoberá zo žily v množstve niekoľkých mililitrov. V laboratóriu žena poskytne výsledky ultrazvuku a vyplní dotazník. Prijaté údaje spracuje program. Výsledky budú pripravené až po 14 dňoch.
Dešifrovanie

Dekódovanie zahŕňa množstvo ukazovateľov, z ktorých každý má svoju vlastnú normu. Výsledkom biochemického skríningu je stanovenie hladiny týchto hormónov:
- chorionický gonadotropín;
- estriol;
- fetoproteín;
- inhibín, ak sa vykoná trojitý a štvrtinový test.
Výsledky druhého vyšetrenia závisia od gestačného veku. Sú hodnotené podľa hodnoty MoM. Ide o priemerný údaj, ktorý sa vypočítava na základe veku, telesnej hmotnosti tehotnej ženy a oblasti, v ktorej žije. Diagnostické skóre sa delí hodnotou získanou zo štúdie na veľkej vzorke žien v rovnakom veku žijúcich v rovnakom regióne.
Ak je hormón v rozmedzí 0,5-2,5 MoM, považuje sa to za normálny indikátor. Ak je číslo nižšie ako tento ukazovateľ alebo naopak vyššie, potom je v tomto prípade indikovaná odborná konzultácia.
Dešifrovanie diagnózy druhého trimestra má uviesť úroveň rizika v oblasti konkrétnej patológie. Vyjadruje sa ako zlomok. Vysoký stupeň rizika sa považuje za ukazovateľ 1:250 alebo 1:360 pre akýkoľvek typ patológie. Takto sa zisťuje Downov syndróm, defekt neurálnej trubice, Edwards, Patau. To si vyžaduje konzultáciu s genetikom. V pomere 1:100 môže byť ponúknuté invazívne vyšetrenie, ktoré zahŕňa identifikáciu údajnej patológie prostredníctvom súboru chromozómov samotného embrya.
Niektoré defekty sa môžu objaviť oveľa neskôr a budú indikované až pri druhom skríningu na obdobie 16-20 týždňov (2. trimester gravidity). ultrazvuk v dané obdobie vykonávané s ohľadom na túto funkciu. Ak sú výsledky druhého skríningu negatívne, odporúča sa vyhľadať radu od genetika.
Posledný plánovaný ultrazvuk je naplánovaný v 3. trimestri. Umožňuje posúdiť, či sa dieťa vyvíja správne a či neexistujú skryté ohrozenia jeho zdravia.
Údaje z tejto štúdie sú potrebné na určenie taktiky ďalšieho manažmentu tehotenstva a spôsobu pôrodníckej starostlivosti.
Pre budúcu mamičku je návšteva ultrazvuku ďalšou príležitosťou vidieť svoje dieťa, ktoré v tomto čase už vyzerá ako novorodenec.
V zmysle nariadenia MZ č. 572 zo dňa 1.10.2012 musí tehotná žena absolvovať 3 skríningové ultrazvuky. Tretí, posledný plánovaný ultrazvuk sa odporúča na obdobie 30-34 týždňov.
Tieto štúdie sú zahrnuté v zozname povinných, pretože sú súčasťou prenatálnej diagnostiky malformácií plodu a komplikácií tehotenstva. Ak počas plánovaného ultrazvuku v 30-34 týždňoch nie sú zistené žiadne abnormality, potom sa tento postup už nevykonáva.
Pri diagnostikovaní komplikácií sú žene predpísané ďalšie vyšetrenia a liečba. V týchto prípadoch sú kontrolné ultrazvuky indikované neskôr.
Účely ultrazvuku
 Ultrazvuk v treťom trimestri tehotenstva sa vykonáva na určenie:
Ultrazvuk v treťom trimestri tehotenstva sa vykonáva na určenie:
- možné malformácie plodu, ktoré nemožno určiť v skoršom štádiu tehotenstva;
Získané údaje umožňujú včas napraviť zistené porušenia a bezpečne priviesť ženu k pôrodu. Špeciálna príprava na tretí ultrazvuk sa nevyžaduje.
Čo je vidieť na treťom ultrazvuku: norma ukazovateľov a interpretácia výsledkov
Tretí plánovaný ultrazvuk počas tehotenstva sa technologicky nelíši od podobnej štúdie v druhom trimestri. V tomto čase sa ultrazvuk vykonáva iba transabdominálne (cez brušnú stenu).
Počas procedúry sa niektoré ženy môžu cítiť zle kvôli dlhému ležaniu na chrbte.
Je to spôsobené stláčaním dolnej dutej žily stenami maternice. V prípade výskytu nepohodlie musíte to oznámiť lekárovi, ktorý vedie štúdiu. Pomôže vám nájsť pohodlnejšiu polohu.
Vývoj plodu
Počas štúdie sa určujú tieto ukazovatele na posúdenie stavu plodu:
- prezentácia;
- vnútorné orgány;
- biofyzikálny profil.
Prezentácia plodu je jeho umiestnenie vzhľadom na vnútorný os maternice. Najlepšia cesta pre prirodzený pôrod - hlavová prezentácia plodu (dieťa leží hlavičkou dole).
Na jej určenie je maternicová dutina podmienene rozdelená na 4 časti. V každej časti sa meria hĺbka najväčšieho vrecka plodovej vody. Súčet týchto štyroch hodnôt je IAI.
Normálna hodnota IAI v 30-34 týždni tehotenstva je 82-278 mm (priemer 140-145 mm).
Odchýlka od extrémnych hodnôt nahor alebo nadol naznačuje prítomnosť polyhydramniónov alebo oligohydramniónov.
Lekár hodnotí aj priehľadnosť plodovej vody. Veľké množstvo suspendovaných látok vo vodách naznačuje prítomnosť infekcie.
Stav placenty
V procese ultrazvuku lekár dostáva základné údaje o stave placenty: jej hrúbku, miesto pripojenia, stupeň zrelosti a niektoré ďalšie ukazovatele. Spoločne nám tieto údaje umožňujú vyhodnotiť, ako placenta funguje.
Miesto pripojenia placenty (pozdĺž prednej alebo zadnej steny maternice) nemá osobitný význam, dôležitá je len vzdialenosť od placenty k vnútornému os.
Prirodzený pôrod je v tomto prípade nemožný. (menej ako 40 mm k vnútornému os) vytvára .
Tento stav ohrozuje zdravie plodu (až do jeho vnútromaternicového odumretia), preto žena potrebuje vhodnú liečbu až do konca tehotenstva.
Na základe štúdie vnútornej štruktúry placenty sa určí. Celkovo sú 4 stupne zrelosti: 0, I, II a III. Bežne do 34. týždňa tehotenstva by mala byť placenta I. stupňa zrelosti. Ak sa počas tretieho ultrazvuku zistí stupeň zrelosti II alebo III, uskutoční sa.
Takáto placenta nemôže plne fungovať, takže dieťa dostáva menej kyslíka a živín.
Predčasné starnutie placenty si vyžaduje udržiavaciu terapiu zameranú na zlepšenie uteroplacentárneho prekrvenia.
Niekedy ultrazvuk diagnostikuje taký patologický proces ako kalcifikácia placenty. Jeho začiatkom je poškodenie jednotlivých úsekov placenty v dôsledku spazmu drobných cievok. Proces obnovy poškodených oblastí je sprevádzaný akumuláciou zlúčenín vápnika. V budúcnosti nebudú môcť plne vykonávať svoje funkcie.
Stav materských orgánov
Označte hrozbu predčasného pôrodu.
Tento stav si vyžaduje umiestnenie ženy do nemocnice.
Tam dostane liečbu zameranú na prevenciu predčasného pôrodu. Ak nedôjde k zlepšeniu a ohrozenie pretrváva, lekári pripravia pľúca dieťaťa na spontánne dýchanie.
Ak predchádzajúce tehotenstvo ženy skončilo cisárskym rezom, potom ultrazvukové vyšetrenie tretieho trimestra nevyhnutne hodnotí životaschopnosť jazvy na maternici. Po 30-34 týždňoch by mala byť jeho hrúbka aspoň 3,5 mm.
Neúspešná jazva môže spôsobiť ruptúru maternice, ak je pacientke umožnený prirodzený pôrod.
Tretí plánovaný ultrazvuk je najdôležitejším výskumným nástrojom, ktorý nemožno zanedbať. Jeho výsledky umožňujú identifikovať rôzne poruchy, ktoré, ak sa včas upravia, neovplyvnia priebeh tehotenstva.
Interpretácia ultrazvukových indikátorov by mala byť zverená špecialistovi. Bude ich schopný správne interpretovať, berúc do úvahy históriu nastávajúcej matky a špecifiká priebehu konkrétneho tehotenstva.