03.05.2011, 22:50
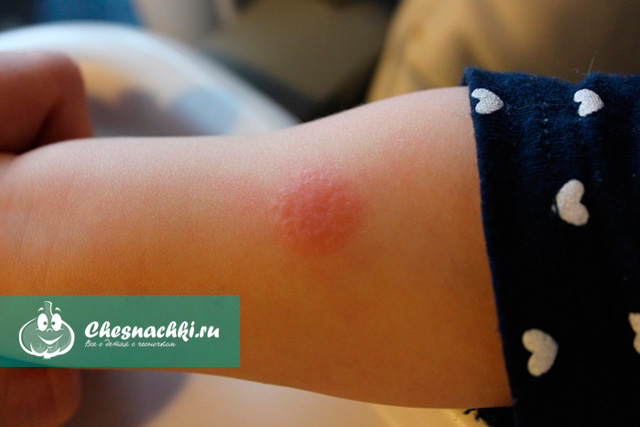
zrobili to dzisiaj w przedszkolu Mantoux ... Dziecko mówi, że nie zmoczyło go wodą.. I z jakiegoś powodu obrzęk wokół miejsca wstrzyknięcia o średnicy 1,5-2 cm ma około ...
Nie pamiętam czegoś - tak było wcześniej, w poprzednich latach ...
Dziecko 6 lat...
Jaka jest ta reakcja? może reakcja alergiczna? może dać Zirtek lub Suprastin? (alergia na dziecko)
A może to pierwszy dzień?
U niektórych pacjentów stosuje się również radioterapię, zwłaszcza jeśli chłoniak znajduje się na ograniczonym obszarze. W niektórych przypadkach podczas diagnozy i zalecanych terapii, aby zapobiec przedostawaniu się chłoniaka do mózgu, lekarz może zbadać płyn wokół mózgu, zwany płynem mózgowo-rdzeniowym, zwany profilaktyką ośrodkową. system nerwowy. Przez większość czasu zaczyna się w węzłach chłonnych, często jest leniwy i rośnie bardzo wolno. Jednak ostatnie badania pokazują, że ponad 85% pacjentów żyje co najmniej 5 lat po rozpoznaniu chłoniaka grudkowego. Ponadto uważa się, że 50% pacjentów żyje dłużej niż 12 lat. Lub mogą być uważnie monitorowane, z czujnym oczekiwaniem i leczone tylko wtedy, gdy pojawią się objawy. Ostatnie badania kliniczne pokazują, że pacjenci z chłoniakiem grudkowym żyli dłużej w ostatnich dziesięcioleciach. Wiele nowych leków jest ocenianych pod kątem zastosowania jako część leczenia pierwszego rzutu chłoniaka grudkowego. Możliwe, że przeszczep komórek macierzystych, terapia limfocytami T wspomagana chimerycznym receptorem antygenowym i leczenie przeciwciałem monoklonalnym również mogą być dostępnymi opcjami leczenia, zwykle w badaniach klinicznych. Najczęściej występuje u osób po 60 roku życia i znacznie częściej u mężczyzn niż u kobiet. Ogólnie rzecz biorąc, narusza szpik kostny, węzły chłonne, śledzionę i przewód pokarmowy, w tym przełyk, żołądek i jelita. Pierwszym podejściem do leczenia chłoniaka z komórek płaszcza jest zastosowanie kombinacji chemioterapii z przeciwciałem monoklonalnym. Większość osób z chłoniakiem z komórek płaszcza ma nawrót choroby po zakończeniu chemioterapii. W rezultacie lekarze oferują pacjentom chemioterapię w wysokich dawkach, a następnie autologiczny przeszczep komórek macierzystych pod koniec leczenia z początkową chemioterapią; terapia podtrzymująca przeciwciałem monoklonalnym rytuksymab jest często stosowana po przeszczepie. Lekarze mogą oferować leczenie podtrzymujące rytuksymabem lub innym przeciwciałem monoklonalnym pacjentom, którym nie proponuje się przeszczepu komórek macierzystych. Jeśli chemioterapia nie działa, istnieją różne opinie na temat Najlepszym sposobem leczenie chłoniaka z komórek płaszcza. Ten typ chłoniaka jest ściśle związany z chorobą zwaną przewlekłą białaczką limfocytową z komórek B. Lub mogą być pod ścisłym nadzorem i czujnym oczekiwaniem. Jest to duża masa w okolicy klatki piersiowej. Guz może powodować problemy z oddychaniem lub zespół żyły głównej górnej, zespół objawów spowodowany zablokowaniem lub częściowym uciskiem żyły głównej górnej. Żyła główna górna jest główną żyłą, która przenosi krew z głowy, szyi, klatki piersiowej i ramion do serca. Najczęściej lekarze leczą ją chemioterapią antracykliną i rytuksymabem. W tym samym czasie może również wystąpić blisko spokrewniony chłoniak, zwany chłoniakiem szarej strefy śródpiersia Grupa wiekowa. Jest leczony podobnie do pierwotnego chłoniaka śródpiersia z dużych komórek B. Marginalny chłoniak strefowy z komórek B. Ten rodzaj chłoniaka zaczyna się w śledzionie i może również wpływać na krew. Zwykle ich wzrost jest powolny, a podejście terapeutyczne zwykle polega na uważnym wyczekiwaniu. Jeśli pacjent wymaga leczenia, ten typ chłoniaka jest zwykle leczony podobnie jak chłoniak grudkowy. Może jednak również wystąpić w płucach, skórze, tarczycy, śliniankach lub w oczodole i przyległych do niego. Pacjenci z tym typem chłoniaka często mają historię choroby autoimmunologicznej, takiej jak toczeń, reumatoidalne zapalenie stawów lub zespół Sjögrena. W innych przypadkach najczęstszym planem leczenia jest radioterapia, operacja, chemioterapia, przeciwciała monoklonalne lub połączenie tych procedur. Około 1% osób z chłoniakiem ma ten podtyp. Ta postać chłoniaka często atakuje szpik kostny, węzły chłonne i śledzionę. Kiedy tak się dzieje, stan jest znany jako makroglobulinemia Waldenströma. Leczenie jest podobne do leczenia przewlekłej białaczki limfocytowej lub chłoniaka grudkowego. Leczenie może obejmować: Wyczekujące monitorowanie. Terapia skierowana przeciwciałami monoklonalnymi. Kombinacje chemioterapii i przeciwciał monoklonalnych. Najczęstszymi typami chłoniaków są chłoniaki z komórek B i T, które stanowią 85% i 15% chłoniaków nieziarniczych.
03.05.2011, 22:52
mantoux mierzy się po ściśle określonym czasie
03.05.2011, 23:11
czekaj, to się dzieje.
03.05.2011, 23:57
nie panikuj, to się zdarza. Następnie sprawdzają nie punktowo, ale przyciskiem.
04.05.2011, 00:12
04.05.2011, 14:55
Jeśli to naprawdę 1,5 - 2 cm, to wyślą cię do przychodni z rurkami, żeby zrobić reakcję Perque... Nawet nie zapytają, zmoczyli - nie zmoczyli: 008: Mają obowiązek wysłać z taką reakcją. Co więcej, jeśli nie zdarzyło się to wcześniej, oznacza to zwrot. W tym roku mamy 16mm, wysłali do ambulatorium z tubami, dzisiaj pojechaliśmy, zrobili Perke (albo Pirke - jak dobrze?: 008 :) Powiedzieli też, żeby przywieźć fluorografię wszystkich dorosłych mieszkających z dzieckiem.
Może ze strachu wydało Ci się, że 2 cm? Może mniej, no cóż, tam mm 14-15? Chociaż to i tak dużo… Górna granica normy to 17 mm.
Antyhistaminę można podać, ale teraz to niewiele pomoże... Kto boi się reakcji alergicznej (lub wie na pewno, że jest alergia na tuberkulinę) - podają leki przeciwhistaminowe 2 dni przed Mantoux, a potem codziennie aż do testu .
Wyjaśnili nam dzisiaj wszystko w przychodni… Jeśli Mantou jest duże, robią Perke. Jeśli znowu jest źle - to Diaskintest (ale nie wcześniej niż miesiąc po Mantoux). A potem na tej podstawie stawiają diagnozę. Jeśli to po prostu "gruźlica" - to dobrze, gruźlica nie jest chorobą gruźliczą, dziecko może po prostu być nosicielem infekcji, ale nie mieć gruźlicy (w tym sensie, że konieczne jest leczenie). Mamy 99% dorosłej populacji gruźlicy, no cóż, przynajmniej tak powiedzieli w przychodni.
I może to być też tylko reakcja alergiczna, wtedy nie dotrze do Diaskintest, Perke wszystko pokaże.
Ogólnie rzecz biorąc, nie martw się, najprawdopodobniej - nie ma się czym martwić. Moja alergia na tuberkulinę objawiła się w wieku 8 lat (wcześniej z jakiegoś powodu jej nie miałam :))) Zdała wszystkie testy, rozpoznała alergię i pozostała w tyle. Chociaż Mantoux nadal był regularnie wykonywany w szkole, a reakcja była niezmiennie świetna. A tak przy okazji, może moje dziecko będzie teraz miało to samo (mamy 7 lat):)
Rozlany chłoniak z dużych komórek B może być obecny w każdym wieku, ale występuje głównie u osób starszych. Ten typ chłoniaka zwykle zaczyna się jako szybko rosnąca masa narządów, takich jak jelita, kości, mózg, rdzeń kręgowy lub węzeł chłonny. Ogólnie około 75% pacjentów nie wykazuje żadnych objawów choroby po początkowym leczeniu, a około połowa tych pacjentów zostaje wyleczona dzięki leczeniu. Chłoniak śródpiersia z dużych komórek jest podtypem rozlanego chłoniaka z dużych komórek B, ale charakteryzuje się większym zwłóknieniem. Około 60% pacjentów z tym chłoniakiem to kobiety, z których większość to młodzi ludzie po trzydziestce. Ten chłoniak zaczyna się w śródpiersiu i może powodować trudności w oddychaniu poprzez uciskanie tchawicy i blokowanie żyły głównej górnej. Około połowa pacjentów może zostać wyleczona. Wewnątrznaczyniowy chłoniak z dużych komórek B jest rzadkim podtypem, w którym komórki chłoniaka znajdują się tylko w naczyniach krwionośnych. Chłoniak grudkowy - Termin grudkowy oznacza, że komórki mają tendencję do wzrostu w kółko w węzłach chłonnych. Mediana wieku zachorowania na tego typu chłoniaka wynosi około 60 lat i jest rzadka u bardzo młodych osób. Chłoniaki grudkowe często rosną powoli i dobrze reagują na leczenie, ale są trudne do wyleczenia. Pacjenci pozostają pod opieką lekarską, dopóki chłoniak nie zacznie wywoływać widocznych zmian. Jednak z biegiem czasu około 30% chłoniaków grudkowych staje się chłoniakiem rozlanym z dużych komórek B. Limfocytowe komórki rakowe znajdują się głównie w węzłach chłonnych i krtani. Chłoniak z komórek płaszcza stanowi około 5% tego typu chłoniaka, a ich komórki są małe lub średnie. Ostatnie terapie są bardziej agresywne i mogą być bardziej skuteczne niż te stosowane w przeszłości, dając większą szansę na długoterminowe przeżycie. Chłoniak strefowy brzeżny B-komórkowy Chłoniaki strefowe brzeżne stanowią 5 do 10% chłoniaków. Pacjenci to często ludzie starsi, mężczyźni, którzy odczuwają zmęczenie i dyskomfort spowodowane nasiloną chorobą. Ponieważ choroba powoli rośnie, leczenie może nie być potrzebne, chyba że objawy staną się problematyczne. Chłoniak Burkitta - ten typ stanowi od 1% do 2% wszystkich chłoniaków, ich komórki są średniej wielkości i jest to chłoniak bardzo szybko rosnący. 90% pacjentów to mężczyźni średni wiek który ma 30 lat. Chociaż jest to szybko rozwijający się chłoniak, ponad połowę pacjentów można wyleczyć za pomocą agresywnej chemioterapii. Chłoniak limfoplazmatyczny - ten typ nie jest powszechny i stanowi zaledwie 1% do 2% chłoniaka, jego komórki są małe i znajdują się głównie w szpiku kostnym, węzłach chłonnych i płucach. Ten chłoniak zwykle obejmuje mózg, ale można go również znaleźć w rdzeniu kręgowym i tkankach wokół oczu. Większość pacjentów odczuwa bóle głowy, splątanie, problemy ze wzrokiem, paraliż niektórych mięśni twarzy, a nawet drgawki. Można go uznać zarówno za chłoniaka, jak i białaczkę, w zależności od tego, która część szpiku kostnego jest zajęta. Ten chłoniak zwykle zaczyna się w grasicy i może rozwinąć się w dużego guza w śródpiersiu, co może powodować problemy z oddychaniem lub uciskać żyłę główną górną. Chłoniak z obwodowych komórek T – Ten typ chłoniaka rozwija się z bardziej dojrzałych postaci komórek T. Chłoniak skórny T-komórkowy – Chłoniak skórny T-komórkowy, znany również jako grzybica grzybicza, zespół Sezariego i inne, zaczyna się w skórze i stanowi około 5% wszystkich chłoniaków. Pacjenci zwykle zgłaszają się z gorączką, utratą masy ciała i wysypką skórną oraz często rozwijają się infekcje. Ten chłoniak występuje u osób z nietolerancją glutenu, głównego białka w mące pszennej. Choroba, zwana enteropatią glutenozależną, może rozwinąć się w chłoniaka, który zwykle atakuje ścianę jelita. Jest to szybko rozwijający się chłoniak, z dużą szansą na wyleczenie agresywną chemioterapią.
- Chociaż szybko rośnie, dobrze reaguje na leczenie.
- Ten typ stanowi 2% wszystkich chłoniaków.
- Jest to szybko rozwijający się chłoniak, ale ogólnie dobrze reaguje na leczenie.
- Ten rodzaj chłoniaka nie wymaga natychmiastowego leczenia.
- Oba rosną powoli i są traktowane w ten sam sposób.
- Ten typ chłoniaka występuje częściej u mężczyzn w średnim wieku 60 lat.
- Podczas diagnozowania chłoniaka znajdują się węzły chłonne, szpik kostny i płuca.
- Chłoniak z komórek płaszcza nie rozwija się bardzo szybko, ale jest trudny do leczenia.
- Istnieją 3 rodzaje chłoniaka strefy brzeżnej.
- Ten chłoniak powoli rośnie.
- Białaczka komórkowa - Wbrew nazwie jest czasami uważana za rodzaj chłoniaka.
- Są powszechnie spotykane w szpiku kostnym, szpiku kostnym i krwi.
- Mężczyźni, średnio w wieku 50 lat, częściej niż kobiety zachorują na ten rodzaj chłoniaka.
- Chłoniak pierwotnego ośrodkowego układu nerwowego.
- Chłoniak obszaru limfatycznego - Odpowiada za około 1% wszystkich chłoniaków.
- Pacjenci to najczęściej ludzie młodzi.
- Są rzadkie i stanowią tylko niewielką część wszystkich chłoniaków.
- Istnieją cztery podtypy: utajony, przewlekły, ostry i chłoniak.
- Chłoniak z dużych komórek anaplastycznych stanowi około 2% tego typu chłoniaka.
- Zwykle zaczyna się w węzłach chłonnych i może rozprzestrzeniać się na skórę.
w którym dniu jest mierzony?
04.05.2011, 14:58
Co to jest profit? gdzie oni to robią, w Helix robią badanie krwi z żyły?
Dziś plama jest mniejsza, 1,5 cm... i nie ma opuchlizny... czy może zniknąć?
w którym dniu jest mierzony?
Reakcja Pirki
Reakcja Pirkego, test Pirke'a, test diagnostyczny alergii skórnych do wykrywania nadwrażliwości osoby na czynnik wywołujący gruźlicę. Zaproponowany przez austriackiego patologa i pediatrę K. Pirqueta (S. Pirquet; 1907). Kroplę tuberkuliny (leku wytworzonego z zabitych prątków gruźliczych) nakłada się na skórę przedramienia po wstępnym nacięciu. Wynik jest brany pod uwagę po 2-3 dniach, skupiając się na ilości obrzęku w miejscu nacięcia. Pozytywny P. r. może być wynikiem zarówno kontaktu organizmu z czynnikiem wywołującym gruźlicę (alergia zakaźna), jak i szczepień przeciwgruźliczych (alergia poszczepienna). Test służy do wykrywania dzieci zakażonych prątkiem gruźlicy placówki przedszkolne i szkoły. Dzieci z nowo zdiagnozowanym wynikiem pozytywnym Itp. skierowana do lekarza ftyzjatry w celu zbadania. Przy rozpowszechnionych szczepieniach śródskórnych przeciwko gruźlicy próbka traci swoją wartość diagnostyczną. Zmodyfikowane wersje próbki są jednak wykorzystywane w fizjologii do określenia aktywności procesu. Bardziej czuły śródskórny test tuberkulinowy służy do selekcji niezainfekowanych osobników do śródskórnej immunizacji.
Niektóre z dzieci, które uczestniczyły w pierwszych imprezach, zostały teraz pracownikami firmy transportowej. W wieku 72 lat, ale na polecenie chłopca, José Pereira, wspomina pierwsze edycje uroczystości, które, jak mówił, wynikały z idei podziękowania ludności miasta, a także Bogu za osiągnięcia, a nawet bitwy z dnia na dzień. Jesteśmy pobłogosławieni zdrowiem, to, co przezwyciężamy, jest owocem naszej pracy, a to wystarczy, aby być wdzięcznym Bogu. I chcieliśmy jakoś okazać tę wdzięczność. I nie ma nic lepszego niż pozostawienie szczęśliwszego dnia dziecka, powiedział biznesmen.
Tak, czekasz na pomiar wyniku i przestajesz się nakręcać.
Pozdrowienia, czytelnicy mojego bloga!
Reakcja Mantoux to dobrze znana procedura przeprowadzana w szkole i in przedszkole. Wszelkie odchylenia w wynikach testu wywołują burzę rodzicielskich emocji. Porozmawiajmy dzisiaj, co to znaczy, jeśli Mantoux jest zwiększony?
Reakcja Mantoux to coroczna procedura przeprowadzana przez dzieci w szkołach. W ten sposób sprawdzana jest obecność czynnika wywołującego gruźlicę w ciele dziecka. Test Mantoux to regularne szczepienie, po którym drugiego lub trzeciego dnia pojawia się grudka - niewielkie czerwonawe wzniesienie. W rzeczywistości nie jest to szczepionka, ale tak naprawdę test.
Im więcej patogenów w ciele dziecka, tym szersza będzie pieczęć. W zależności od wielkości grudki wynik określa się:
- ujemny - jeśli grudka jest nieobecna lub nie przekracza 1 mm;
- wątpliwe - wielkość grudki wynosi od 2 do 4 mm;
- pozytywny - wielkość grudki wynosi do 5 do 16 mm (w zależności od stopnia infekcji);
- hyperergic - średnica ponad 17 mm. Oznacza to, że dziecko jest zakażone, a choroba jest ostra.
Jednak drodzy czytelnicy, należy pamiętać, że zawsze może wystąpić fałszywie dodatni wynik, gdy nie uwzględniono przeciwwskazań do Mantoux, obecności alergii na tuberkulinę u dziecka i niedawnych infekcji.
Zanim wywołasz panikę, musisz znaleźć przyczyny wzrostu Mantoux i mogą one nie być w żaden sposób związane z chorobą.
Dlaczego grudka jest powiększona?
Niestety istnieje wiele subiektywnych czynników, które sprawiają, że wyniki Mantoux są nieprawdziwe:
Alergia
Jeśli dziecko jest podatne na alergie, prawdopodobieństwo, że grudka zostanie zwiększona, wynosi 80%. Alergia może objawiać się nie tylko tuberkuliną, ale także innymi czynnikami drażniącymi. Jeśli lekarz nie został wcześniej o tym ostrzeżony, może pomyśleć, że dziecko ma pozytywną reakcję.
Szczepionka złej jakości
Niestety w naszym oświeconym wieku zdarza się to również i to dość często. Niewłaściwe przechowywanie szczepionki i dążenie producentów do zaoszczędzenia pieniędzy prowadzi do obniżenia jakości wyrobów medycznych.
Co zrobić w takim przypadku, trudno doradzić. Jedynym wyjściem jest zrobienie Mantoux po pewnym czasie w innej klinice.
Czynnik ludzki
Zdarza się, że lekarz z powodu zmęczenia lub braku doświadczenia dokonał błędnych pomiarów. Samodzielne sprawdzanie nie ma sensu: powinna to zrobić osoba z wykształceniem medycznym, ponieważ procedura nie jest tak prosta, jak się wydaje.
Jeśli dziecko zostało sprawdzone przez Mantoux w szkole, zabierz je do pediatry w przychodni i poproś o wykonanie pomiaru.
Indywidualne cechy organizmu
Jeśli dziecko spożywa dużo pokarmów białkowych (jajka, mleko, mięso) lub ma dziedziczną reakcję na tuberkulinę, wynik może być pozytywny. W związku z tym w przeddzień szczepienia produkty białkowe należy wykluczyć z diety.
Gruźlica
To najgorsza opcja, gdy Twoje dziecko jest naprawdę chore lub nosi różdżkę. Może nie objawiać się w żaden sposób do pewnego momentu, ale takie dziecko jest zarejestrowane w poradni gruźlicy, a rodzice powinni uważnie monitorować jego zdrowie, styl życia i odżywianie.
Częstość wyników fałszywie dodatnich wzrasta również ze względu na niedbałą postawę samego personelu medycznego szkoły. Z reguły nie ostrzegają rodziców, że jutro lub za kilka dni dziecko ulegnie reakcji Mantoux.
Co więcej, nie zawsze interesuje ich to, co dziecko ostatnio chorowało, czy ma katar, jak się czuje. Szczepienia są podawane każdemu z rzędu, obawiając się, że rodzice napiszą odmowę. Stąd tak wiele problemów z nieoczekiwanymi rezultatami u całkowicie zdrowych dzieci.
Wędrówka do fthisiatra
Rodzice wpadają w prawdziwą panikę, gdy dziecko ma pozytywny wynik testu i zostaje wysłane do poradni gruźliczej na badanie przez lekarza fitysiatrę. Nie trzeba się tego bać, bo czasami bardziej doświadczony specjalista, po dokładnym zbadaniu, może stwierdzić, że wzrost grudki był fałszywy.
To, co grozi wizytą u lekarza, stanie się jasne, jeśli przestaniesz się martwić i przygotujesz się do tego spotkania z całą odpowiedzialnością. Przygotuj następujące dokumenty:
- wyciąg z karty ambulatoryjnej dziecka, który wskazuje szczepienia, w tym BCG;
- weź wcześniej badania krwi i moczu i zabierz ze sobą wyniki;
- czy konieczne jest wykonanie prześwietlenia, każdy rodzic decyduje sam, ale fthisiatra najprawdopodobniej wyśle dziecko na fluorografię, dlatego jeśli nie zostało to zrobione w ciągu roku, lepiej natychmiast wziąć skierowanie ;
- wyniki fluorografii wszystkich członków rodziny mieszkających z dzieckiem.
Co może zrobić lekarz ftyzjatra?
- Przeprowadź kontrolę;
- Zbierz anamnezę;
- Sprawdź testy, które przyniosłeś, prześwietlenia;
- Będzie mierzył reakcję Mantoux (aby pomiar był dokładny, lepiej zgłosić się do fitzyatry w ciągu 6 dni po szczepieniu).
To minimum diagnostyczne, na podstawie którego można wnioskować o stanie zdrowia dziecka. Jeśli wszystko będzie w porządku, będziesz mógł wrócić do domu.
W przypadku pozytywnego wyniku przy braku wyraźnych objawów, ale nosicielu kija, dziecko jest rejestrowane w poradni gruźlicy, jest dokładnie monitorowane, przepisuje się izoniazyd, a także odpowiednie leczenie.
Rodzice powinni pamiętać o jednym: powiększona grudka po Mantoux nie jest zdaniem, ale okazją do dokładnego rozważenia stanu zdrowia dziecka.