Рак молочной железы – распространенное злокачественное опухолевое заболевание. Согласно медицинской статистике, оно диагностируется примерно у 10% представительниц женского пола, при этом наибольшая распространенность патологии наблюдается в странах Европы. Большинство случаев заболеваемости приходится на возраст старше сорока пяти лет. Стоит отметить, что в развитых странах наблюдается тенденция к снижению частоты заболеваемости за счет раннего скрининга заболевания.
Как правило, злокачественные новообразования груди имеют неоднородную структуру и состоят из разных видов клеток с различным темпом роста и реакцией на терапию. Поэтому не всегда удается точно предсказать, как именно будет развиваться патология. В ряде случаев рост опухоли происходит очень медленно и практически бессимптомно в течение длительного времени, в иных ситуациях ухудшение состояния возникает стремительно. Успех лечения рака груди зависит от качественной ранней диагностики.
Причины развития рака молочной железы
Можно выделить большое количество факторов, которые так или иначе могут способствовать возникновению рака груди. Основополагающие причины развития опасного недуга связаны с генетическими или гормональными изменениями. В последнем случае влияние на формирование злокачественной опухоли оказывает усиление активности эстрогенов.
К факторам риска злокачественных процессов грудной железы относят:
Внимание . Многочисленные исследования показывают, что риск развития рака молочных желез возрастает у женщин высокого роста, а также женщин с избыточным весом в период постменопаузы.
Все вышеперечисленные факторы не вызывают рак напрямую, но создают благоприятный фон для развития злокачественных процессов. Конечно, лишний вес и высокий рост еще не говорят о том, что у женщины обязательно будет рак, но такие обстоятельства могут повысить риск его появления. Как правило, формирование опухоли происходит под воздействием одновременно нескольких провоцирующих факторов.
Рак молочной железы: разновидности и признаки
В клинической практике выделяют несколько типов злокачественных опухолей молочной железы:
Как и большинство злокачественных заболеваний, рак груди очень непросто обнаружить на ранних стадиях, так как долгое время он может не иметь клинических проявлений. Выраженная болезненность, отечность, чувство дискомфорта, втягивание сосков, патологические выделения из них и любые другие симптомы требуют срочного обращения к специалисту.
Обратите внимание! Если вы нащупали некое уплотнение в груди, даже при отсутствии иных симптомов лучше сразу обратиться к врачу для выяснения природы новообразования.
Для определения степени заболевания используется специальная таблица: буквой T обозначается состояние первичной опухоли, M – наличие метастазов в других органах, N – опухоль метастазировала в региональные лимфатические узлы.
Злокачественное новообразование может локализоваться в различных отделах молочной железы: в области кожных покровов, ареолы и соска, в области верхнего или нижнего внутреннего квадрата железы, верхнего или нижнего наружного квадрата, в задней подмышечной части и т.д.
Ранняя диагностика рака груди
 Ранняя диагностика опухолевых заболеваний молочных желез должна включать в себя регулярное самообследование, посещение врача-маммолога. После сорока лет рекомендуется с профилактической целью ежегодно проходить процедуру маммографии.
Ранняя диагностика опухолевых заболеваний молочных желез должна включать в себя регулярное самообследование, посещение врача-маммолога. После сорока лет рекомендуется с профилактической целью ежегодно проходить процедуру маммографии.
Самостоятельный осмотр груди желательно делать каждый месяц на пятый-седьмой день менструального цикла. При осмотре особое внимание следует обращать на симметричность грудных желез, состояние кожных покровов и сосков, а также на то, не изменился ли размер одной груди. Пальпацию можно выполнять в положении лежа либо стоя. По очереди необходимо кончиками пальцев ощупать обе железы, начиная от соска по направлению к наружной части. Тревожными сигналами станут любые уплотнения в тканях груди или в соске. Также следует обратить внимание на состояние лимфоузлов в подключичной и подмышечной области.
При обнаружении подозрительных симптомов необходимо обратиться к специалисту.
Точный диагноз может быть поставлен только после комплексного обследования, включающего следующие диагностические методы:
- осмотр у маммолога;
- маммография;
- дуктография;
- ультразвуковое исследование;
- биопсия тканей новообразования;
- лабораторные исследования выделений из соска;
- анализ крови на гормоны и онкомаркеры.
Важно! С целью ранней диагностики рака молочных желез всем женщинам, перешагнувшим сорокалетний рубеж, ежегодно рекомендуется проходить три скрининговых исследования: маммографию, гормональный анализ крови и исследование на онкомаркеры СА 15-3.
При поставленном диагнозе «рак молочной железы» степень распространения злокачественной опухоли определяется по результатам дополнительных диагностических методов:
- рентгенографии грудной клетки,
- исследования костей,
- ультразвукового исследования брюшной полости и других.
Методы лечения рака молочной железы
 Современные методы лечения рака молочных желез включают в себя проведение хирургической операции, химио- и лучевой терапии, а также гормональной и иммунотерапии. Терапевтическая тактика при раке груди всегда подбирается индивидуально и чаще всего состоит из комбинации нескольких методик.
Современные методы лечения рака молочных желез включают в себя проведение хирургической операции, химио- и лучевой терапии, а также гормональной и иммунотерапии. Терапевтическая тактика при раке груди всегда подбирается индивидуально и чаще всего состоит из комбинации нескольких методик.
Хирургическое лечение рака молочной железы
Основным способом лечения злокачественных новообразований груди является операция. Развитие современной медицины позволяют производить щадящие вмешательства с сохранением максимально возможного объема тканей железы. После операции обычно назначается лучевая и химиотерапия.
Существует несколько оперативных методик, с помощью которых хирурги-онкологи удаляют опухоли:
- радикальная резекция – иссечение участка молочной железы с лимфоузлами и подкожно-жировой клетчаткой;
- радикальнаямастэктомия – удаление грудной железы целиком вместе с лимфоузлами и подкожно-жировой клетчаткой. На сегодняшний день в медицинской практике подобное вмешательство применяется крайне редко;
- квадрантэктомия – лечение рака молочной железы путем иссечения непосредственно новообразования с прилегающими тканями в радиусе нескольких сантиметров. Метод эффективен на ранних стадиях болезни;
- лампэктомия – минимальное хирургическое вмешательство при раке груди, предполагающее иссечение новообразования и лимфатических узлов.
Лучевая терапия при лечении рака груди у женщин
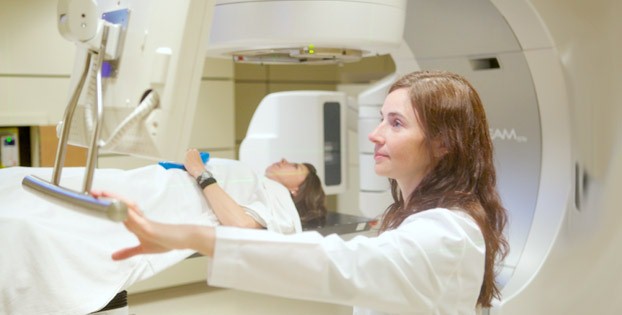 Что касается применяемой в лечении лучевой терапии, то при злокачественном поражении груди она может быть предоперационной, интраоперационной, послеоперационной и самостоятельной. Основной целью проведения лучевой терапии перед хирургическим вмешательством является уничтожение максимального количества раковых клеток, что позволяет перевести опухоль в операбельное состояние. В послеоперационном периоде лучевая терапия необходима для снижения риска возникновения рецидива.
Что касается применяемой в лечении лучевой терапии, то при злокачественном поражении груди она может быть предоперационной, интраоперационной, послеоперационной и самостоятельной. Основной целью проведения лучевой терапии перед хирургическим вмешательством является уничтожение максимального количества раковых клеток, что позволяет перевести опухоль в операбельное состояние. В послеоперационном периоде лучевая терапия необходима для снижения риска возникновения рецидива.
В ряде случаев лучевое воздействие используется непосредственно в ходе оперативного вмешательства, когда хирург старается сохранить как можно больше тканей железы. При невозможности проведения оперативного вмешательства, лучевая терапия задействуется в качестве самостоятельного терапевтического метода. Помимо дистанционной лучевой терапии может использоваться и внутритканевая, при которой источник излучения подводится прямо к новообразованию. Лучевому воздействию также подвергаются и лимфоузлы.
К медикаментозным методам лечения рассматриваемой патологии относится химиотерапия, предполагающая прием цитостатиков – лекарственных препаратов, уничтожающих злокачественные клетки. Такая терапия обладает массой побочных эффектов, поэтому ее назначение выполняется только в соответствии с регламентом и учетом состояния пациентки.
Гормональная терапия при раке молочной железы
 Так как рак молочной железы провоцируется повышенной активностью эстрогенов, может быть назначена соответствующая гормональная коррекция. Эффективна она тогда, когда у женщины диагностируется раковая опухоль, обладающая гормональной чувствительностью. К методам гормональной терапии относится операция по удалению яичников, а также прием лекарственных препаратов, которые подбираются врачом в строго индивидуальном порядке.
Так как рак молочной железы провоцируется повышенной активностью эстрогенов, может быть назначена соответствующая гормональная коррекция. Эффективна она тогда, когда у женщины диагностируется раковая опухоль, обладающая гормональной чувствительностью. К методам гормональной терапии относится операция по удалению яичников, а также прием лекарственных препаратов, которые подбираются врачом в строго индивидуальном порядке.
Составляя план лечения, врач обязательно учитывает тип и размер опухоли, наличие региональных и отдаленных метастазов, результаты лабораторных и инструментальных исследований, общее состояние пациентки.
Особое место в лечении рака груди отводится грамотной реабилитации. Терапия такого серьезного заболевания всегда сопряжена с психологическими и социальными трудностями, поэтому особое внимание должно уделяться адаптации больных. Для восстановления внешнего вида молочных желез могут использоваться реконструктивные пластические операции. Их проведение возможно сразу после вмешательства по удалению опухоли.
Прогноз
На сегодняшний день рак груди является самым изученным из всех видов рака, а выявленный на ранней стадии, он очень успешно лечится. При составлении индивидуального прогноза необходимо учитывать анатомическую форму роста, размер, локализацию, темпы развития опухоли и прочие критерии.
Наиболее благоприятный прогноз отмечается при гормонозависимых опухолях, так как заболевание в таком случае имеет долгий предопухолевый период. Также существуют опухоли так называемого благоприятного гистологического типа. Они легче поддаются лечению, чем, например, инвазивные протоковые новообразования, даже если последние имеют совсем небольшие размеры.
Прогноз рассматриваемого заболевания также во многом определяется степенью метастазов. Исследования доказывают, что хуже поддается терапии рак молочной железы, при котором поражению подвергаются более четырех лимфоузлов. Наиболее благоприятным считается регионарное метастазирование при раке груди, в отличие от метастазирования гематогенного. На последнюю форму может указывать отсутствие метастазов в лимфоузлах при размере новообразования более двух сантиметров. Худший прогноз отмечается при наличии отдаленных метастазов. Не менее важное значение отводится показателям онкомаркеров. Если их уровень повышен, существует большая вероятность метастазирования опухоли или ее рецидива.
Данные о выживаемости
 Показателем успешности лечения рака груди является пятилетняя выживаемость, которая при рассматриваемом заболевании составляет сегодня порядка 55%. При отсутствии адекватной терапии этот показатель снижается до 10%. На прогноз выживаемости при раке молочной железы влияют многие факторы. Если рассматривать статистику выживаемости по стадиям, то на первых стадиях при размере опухоли менее двух сантиметров, пятилетняя выживаемость составляет до 95%. На второй стадии рака груди при размерах новообразования до пяти сантиметров при наличии злокачественных клеток в нескольких лимфатических узлах, этот показатель составляет порядка 55-80%.
Показателем успешности лечения рака груди является пятилетняя выживаемость, которая при рассматриваемом заболевании составляет сегодня порядка 55%. При отсутствии адекватной терапии этот показатель снижается до 10%. На прогноз выживаемости при раке молочной железы влияют многие факторы. Если рассматривать статистику выживаемости по стадиям, то на первых стадиях при размере опухоли менее двух сантиметров, пятилетняя выживаемость составляет до 95%. На второй стадии рака груди при размерах новообразования до пяти сантиметров при наличии злокачественных клеток в нескольких лимфатических узлах, этот показатель составляет порядка 55-80%.
При поражении лимфоузлов и прорастании злокачественных клеток крупной опухоли в кожу молочной железы на третьей стадии рака, пятилетняя выживаемость среди пациенток составляет менее 50%. На четвертой стадии при наличии отдаленного метастазирования – до 10%.
Однако, если следить за собственным здоровьем, проходить регулярное скрининговое обследование и незамедлительно начинать комбинированное лечение при обнаружении опухоли, прогноз заболевания моет быть более утешительным. Как показывает практика, наибольшей эффективностью при раке груди отличается сочетание хирургического лечения с химио- и лучевой терапией. Соблюдение рекомендаций врача, а также здорового образа жизни и режима питания поможет продлить жизнь и сохранить здоровье.
Ольга Равилова | 2016-10-28
Рак груди встречается не только у женщин, но, иногда, и у мужчин. Если клетки молочной железы начали развиваться бесконтрольно и образовалась злокачественная опухоль, то врачи диагностируют рак.
Важно уметь выявить первые признаки рака груди на ранней стадии развития болезни. Самодиагностика (знание методики самостоятельного обследования молочной железы) помогает обнаружить рак груди прежде, чем он начнет распространяться по всему организму. Также полезна регулярная маммография.
Самодиагностика - самостоятельное обследование молочной железы
Самостоятельное обследование молочной железы надо проводить регулярно, каждый месяц, через 5-7 дней после окончания месячных. Желательно заранее отметить в календаре дни, когда вы будете проводить самодиагностику рака.
Помните: регулярное проведение самодиагностики рака груди поможет определить и запомнить «нормальное» состояние груди.
Чтобы не пропустить день самодиагностики поставьте напоминание в телефоне или повесьте напоминалку в спальне или ванной комнате. Старайтесь записывать в дневник все свои наблюдения.
Диагностику проводите в комнате с хорошим освещением. Порядок самодиагностики рака груди следующий:
1. Проведите визуальный осмотр , для этого встаньте, положив руки на бедра и осмотрите себя в зеркале. Оцените размер, цвет и форму груди, нет ли никаких отклонений от нормы. Если у вас появились хотя бы один из симптомов, сообщите об этом своему врачу:
 Внимательно посмотрите на себя в зеркало. Фото: WikiHow
Внимательно посмотрите на себя в зеркало. Фото: WikiHow - Заметное набухание груди, хотя месячных у вас на данный момент нет
- Неровность, морщинистость, опухлость кожи
- Втянутые соски
- Смещение сосков
- Покраснение, сыпь или чувствительность.
2. Поднимите руки и сделайте повторный осмотр.
 Поднимите руки и снова посмотрите в зеркало. Фото: WikiHow Проверьте, нет ли выделений из сосков. Если выделения есть, определите их цвет (желтые, прозрачные) и консистенцию (кровянистая, молочная). Обратите особое внимание на выделения, которые идут, когда вы не сжимаете сосок. Также сообщите врачу, если у вас прозрачные или кровянистые выделения или выделения идут только из одной груди.
Поднимите руки и снова посмотрите в зеркало. Фото: WikiHow Проверьте, нет ли выделений из сосков. Если выделения есть, определите их цвет (желтые, прозрачные) и консистенцию (кровянистая, молочная). Обратите особое внимание на выделения, которые идут, когда вы не сжимаете сосок. Также сообщите врачу, если у вас прозрачные или кровянистые выделения или выделения идут только из одной груди.
3. Прощупайте грудь.
 Хорошо прощупайте грудь. Фото: WikiHow Лягте на спину. Сведите вместе указательный, средний и безымянный пальцы правой руки. Прощупывайте левую грудь подушечками трех средних пальцев небольшими круговыми движениями. Их окружность должна составлять 2 сантиметра. Прощупывайте грудь, двигаясь от ключицы к животу. А затем, начав с подмышечной области, двигайтесь от стороны к середине. Повторите вышеперечисленное другой рукой и противоположной грудью. Чтобы убедиться, что вы прощупали всю область, двигайтесь вертикальными линиями. Затем встаньте или сядьте и повторите эти шаги. Пройдитесь по всей поверхности грудей. Многие женщины предпочитают выполнять этот последний шаг в душе.
Хорошо прощупайте грудь. Фото: WikiHow Лягте на спину. Сведите вместе указательный, средний и безымянный пальцы правой руки. Прощупывайте левую грудь подушечками трех средних пальцев небольшими круговыми движениями. Их окружность должна составлять 2 сантиметра. Прощупывайте грудь, двигаясь от ключицы к животу. А затем, начав с подмышечной области, двигайтесь от стороны к середине. Повторите вышеперечисленное другой рукой и противоположной грудью. Чтобы убедиться, что вы прощупали всю область, двигайтесь вертикальными линиями. Затем встаньте или сядьте и повторите эти шаги. Пройдитесь по всей поверхности грудей. Многие женщины предпочитают выполнять этот последний шаг в душе.
- Проверьте наличие комков или других изменений. Сообщите своему врачу о любых обнаруженных комков.
- Грудь нужно прощупывать легким, средним и сильным нажатием при каждом круге. Другими словами, прощупайте небольшой круг движениями с легким нажатием, а затем повторно пройдитесь по той же области со средним и сильным нажатием. Легкое надавливание помогает обнаружить изменения в тканях у поверхности кожи. Среднее надавливание позволяет прощупать более глубокие ткани, а самое сильное надавливание помогает достать самые глубокие ткани рядом с ребрами.
Следует помнить, что результаты самостоятельной диагностики противоречивы. Некоторые исследования показывают, что самодиагностика не повышает вероятность выявление рака. Поговорите со своим врачом о самодиагностике рака груди. Врач может порекомендовать вам тщательно изучить свою грудь, чтобы вы смогли заметить изменения, если они возникнут.
Факторы риска развития рака груди
 Риск заболеть раком груди возрастает после 40 лет. Фото: WikiHow
Риск заболеть раком груди возрастает после 40 лет. Фото: WikiHow Жизненно важно определить рак груди на ранней стадии, особенно если вы подвержены факторам риска развития рака: есть генетическая предрасположенность, вы старше 40 лет, появились комки при прощупывании. При любых сомнениях следует сделать маммографию.
- Если у кого-то из членов вашей семьи был рак груди, соберите подробную информацию, которая может помочь вашему врачу, например, тип опухоли (первичная или вторичная), проведенное лечение или операции, реакция на лечение и исход.
- Иногда лечение, начатое всего на несколько недель раньше, может спасти человеку жизнь. Не откладывайте обследование на потом.
 Некоторые люди генетически предрасположены раку груди. Фото: WikiHow
Некоторые люди генетически предрасположены раку груди. Фото: WikiHow Будьте в курсе генетической предрасположенности. Женщины склонны к развитию рака груди больше, чем мужчины. Кроме того, если у кого-то из ваших близких родственников (например, мама, сестра) был рак груди, вероятность развития у вас рака молочной железы возрастает. Существуют также унаследованные генные мутации, которые предрасполагают женщину к повышенному риску рака груди. Эти генные мутации - это BRCA1 и BRCA2. От пяти до десяти процентов случаев развития рака молочной железы вызваны этими генными мутациями.
- Женщины европеоидной расы больше всего подвержены риску развития рака груди.
- Некоторые этнические группы более склонны к мутированным BRCA-генам. К ним относятся люди норвежского, исландского, голландского и еврейского происхождения.
На вероятность развития рака груди может влиять множество заболеваний, имеющихся у вас в данный момент. Некоторые болезни могут повлиять на вашу подверженность риску рака молочной железы. Женщины, у которых уже была раковая опухоль в одной груди, более склонны к повторному развитию рака.
 Некоторые заболевания способствуют появлению рака. Фото: WikiHow
Некоторые заболевания способствуют появлению рака. Фото: WikiHow
Люди, которые в детском возрасте подвергались облучению в области груди, также обладают повышенной вероятностью развития опухоли. Кроме того, и другие медицинские факты, например, начало месячных в возрасте 11 лет или раньше, может повысить этот риск.
Начало менопаузы позже нормы также может быть поводом для опасений. Если женщина проходит гормональную терапию после начала менопаузы или никогда не была беременна, это также увеличивает вероятность развития у нее рака груди.
Образ жизни сильно влияет на предрасположенность заболеванию раком груди. В зоне риска люди страдающие ожирением, курильщики и пьющие люди. Например, женщины выпивающие более трех раз в неделю на 15% увеличивают свои шансы заболеть раком груди, а курильщицы, которые начали дымить до рождения первенца в особой зоне риска.
Профилактика рака груди
 Профилактика рака груди очень важна. Фото: WikiHow
Профилактика рака груди очень важна. Фото: WikiHow Рост числа заболевших раком молочной железы говорит о необходимости профилактических мероприятий, направленных на снижение риска вероятности заболевания. Чтобы понизить шансы заболеть раком надо регулярно посещать гинеколога, маммолога (делать маммографию), вести постоянное наблюдение за грудями, изменить образ жизни на более здоровый.


Посещайте гинеколога ежегодно. Во время ежегодного гинекологического обследования врач осмотрит вашу грудь на наличие комков или аномалий. Если врач обнаружит что-то необычное, то он порекомендует сделать маммографию.
Если вы не знаете, куда обратиться за помощью, обратитесь в местную поликлинику, к участковому терапевту. Терапевт направит вас к соответствующему специалисту, в зависимости от вашей ситуации. Может быть, вам сделают маммографию бесплатно или недорого.
На настоящее время рак груди всё ещё является самым частым заболеванием у женщин. Вследствие этого заболевания по-прежнему умирает примерно 20.000 пациенток в год. Многие из них могли бы получить шанс на выздоровление, если бы рак груди удалось своевременно обнаружить.
Ранняя диагностика важна, поскольку шансы на лечение и выздоровление тем больше, чем меньше по размеру опухоль на момент её обнаружения. Определяемая на ощупь опухоль, как правило, уже имеет размер примерно 2-3 см.
Целью ранней диагностики является обнаружение рака груди уже на том этапе, когда опухоль еще маленького размера и не прощупывается.
Женщины не должны дожидаться того момента, когда самостоятельно обнаружат у себя в груди уплотнение. Поскольку в настоящее время существуют многочисленные методы диагностики, позволяющие выявить рак груди и даже его первоначальные признаки — причём еще до того момента, когда уплотнение будет прощупываться и вследствие этого превратится в представляющее угрозу для жизни заболевание. К ним относятся цифровая маммография, сонография и МРТ (магнитно-резонансная томография) .
Однако: несмотря на прогресс в области медицины, методами ранней диагностики заболевания в Германии все еще пользуются неохотно. Согласно положениям проведения ранней диагностики рака, женщинам в возрасте до 50 по-прежнему рекомендуется лишь самостоятельный осмотр груди путем прощупывания и визит с той же целью к гинекологу. И это несмотря на то, что известно, что когда в груди прощупывается уплотнение, заболевание уже прогрессирует. Тем самым прощупывание груди в действительности является не способом ранней диагностики заболевания, а скорее «поздним его обнаружением».
2. Как возникает рак груди?
Рак груди не всегда является таковым.
Причиной возникновения данного заболевания в большинстве случаев (примерно 80 процентов) являются клетки, которые изнутри обволакивают млечные протоки. Здесь они проходят фазу, во время которой окончательно закрепляются в млечных протоках, стенки которых их «инкапсулируют». На этом этапе опухолевые клетки еще не распространяются по организму. Эта фаза называется «in-situ-стадия», первая стадия рака груди, то есть «ductales Carcinoma in-situ» или сокращенно «DCIS». Во время данной фазы рак всегда и во всех случаях излечим . Поскольку на этом этапе не происходит образования уплотнений, а изменения происходят только в клетках, признаки заболевания на ощупь определить практически невозможно. Изменённые подобным образом клетки долей молочной железы (примерно у 20 процентов женщин) не обязательно перерастают в рак груди, тем не менее, их называют «Carcinoma lobulare in-situ» или сокращенно „CLIS“.
Через некоторое время эти клетки из млечных протоков проникают в ткани грудной железы. Этот процесс называется «инвазивный рак». Эта опухоль («настоящий» рак груди) также поддается лечению, до тех пор, пока она находится только в груди. Но когда рак через кровеносные пути распространяется по всему организму и метастазы опухоли проникают в жизненно важные органы, излечить его больше невозможно. Во всяком случае, он может перейти в хроническую стадию или, в худшем случае, быстро привести к летальному исходу. Поэтому целью ранней диагностики рака груди является обнаружение заболевания, когда оно еще не распространилась по всему организму. Или еще лучше, определить заболевание прежде чем оно может стать опасным – а именно на первой стадии (DCIS).
Обнаружение рака груди на ранней стадии означает увеличение шансов на выздоровление!
Рак груди излечим, если его своевременно обнаружить. Тем самым ранняя диагностика заболевания означает:
- Обнаружить заболевание до образования прощупываемого уплотнения в молочной железе.
- Своевременно диагностировать заболевание, чтобы предотвратить его переход в агрессивную опухоль на ранней стадии процесса.
Это нужно знать:
- Нельзя путем ощупывания молочной железы определить заболевание на начальной стадии, поскольку не каждый вид рака груди влечет за собой образование уплотнений. Это означает, что осмотр груди путем прощупывания является самым грубым методом обнаружения рака и позволяет обнаружить лишь те опухоли, которые прощупываются (как правило, уплотнения размером от 2 см.)
- Ультразвуковое исследование молочных желез также не способно выявить рак груди на начальной стадии.
3. Какие методы диагностики существуют?
Маммография
Маммография позволяет выявить заболевание на ранней стадии (DCIS), поскольку в некоторых случаях (примерно в 30 процентах) на рентгеновском снимке видны незначительные следы (так называемые «микрокальцификаты»). Такие микрообызвествления возникают в основном при наличии медленно развивающихся опухолей млечных протоков, в то время как быстро развивающиеся DCIS-опухоли редко сопровождаются микроотложениями. Эти стадии быстрого развития (примерно в 70 процентах случаев) чаще обнаруживаются при помощи магнитно-резонансной томографии молочной железы. Около двух третей случаев заболевания во время маммографии не обнаруживаются, поскольку на маммограмме микрообызвествления не видны.
Кроме того, одна лишь маммография для диагностики рака на его ранней стадии подходит не всем женщинам. Когда ткань грудной железы еще очень плотная, более крупные опухоли также могут не обнаружиться. Причина: Ткань грудной железы на маммографии белого цвета, так же как и сам рак груди. Только после того, как ткань грудной железы купируется и замещается жировой клетчаткой, достоверность маммографии возрастает. У некоторых женщин это происходит с возрастом, у некоторых, напротив, никогда. Таким образом, для каждой женщины существует свой уровень точности диагностики рака груди посредством маммографии, он зависит от «плотности» ткани грудной железы.
Сонография
Сонография (ультразвуковое исследование молочных желез) — это важное дополнение к маммографии специально для женщин с еще полностью развитой тканью грудной железы. Посредством УЗИ врач может «заглянуть» в плотную ткань грудной железы и обнаружить рак тогда, когда это невозможно сделать при помощи маммографии. Кроме того, таким образом можно обнаружить доброкачественные кисты. На УЗИ видны также изменения в ткани грудной железы и образования, похожие на рак, которые невозможно обнаружить путем ощупывания. Однако только УЗИ или так называемая «3D-сонография» не предназначены для ранней диагностики заболевания. Причина: посредством УЗИ невозможно точно диагностировать рак на начальной стадии. УЗИ является важным дополнением маммографии – особенно когда обследование проводит опытный специалист. Но оно не может заменить маммографию.
Магнитно-резонансная томография на основе ядерного магнитного резонанса (МРТ)
МРТ , как и УЗИ, является методом обследования без использования рентгеновского излучения. Однако в отличи от УЗИ, МРТ способна диагностировать рак на его ранней стадии. Особо сильная диагностическая сторона МРТ проявляется в том, что она выявляет биологически агрессивные виды рака на ранней стадии на основании увеличившегося кровотока – специально на тех начальных стадиях, которые «спешат» образовать микроотложения, по которым их можно обнаружить на маммографии. На таких стадиях рака, как и при наличии агрессивных инвазивных карцином, являющихся их следствием, маммография так же «слепа», как и при обследовании молочных желез с плотной тканью железы. Тем не менее, для МРТ действует то же правило: метод является наиболее убедительным лишь тогда, когда техника, методика и особенно опыт врача находятся на соответствующем уровне.
Каждый метод имеет свои границы – поэтому речь идет о правильном комбинировании!
Это означает, что ни одна техника обследования (маммография, сонография или МРТ), использующаяся без дополнительных методов, не может выявить все виды рака на его ранней стадии. Каждый отдельный метод имеет свое предназначение в процессе диагностики рака груди, поэтому важно правильно их комбинировать. Какая комбинация является целесообразной для Вас, зависит в значительной степени от Вашего возраста, особенностей строения ткани Вашей грудной железы, плотности Вашей молочной железы, Вашего личного профиля риска и Вашей индивидуальной потребности в надежной диагностики.
![]()
- Маммографию всем женщинам следует принципиально считать основой ранней диагностики заболевания, она также способствует обнаружению рака груди на ранних стадиях.
- Сонография дополняет маммографию там, где не достаточно проведения одного лишь рентгеновского исследования.
- Проведение МРТ молочных желе имеет смысл, если в Вашей семье уж были случаи раковых заболеваний груди и/или яичников. Кроме того МРТ также является самым точным способом диагностики заболевания у женщин с плотной тканью грудной железы. Она надежнее всего при выявлении биологически агрессивных опухолей рака на ранних стадиях. Она надежнее всего определяет наличие рака груди и клеток с биологически агрессивным потенциалом.
Комбинирование различных методов диагностики повышает уровень обнаружения заболевания по сравнению с использованием только какого-либо отдельного метода.
4. Маммография-скрининг – это лишь первый шаг
Рак груди не всегда является таковым – поэтому маммография-скрининг подходит не каждой женщине.
Все молочные железы различны. Поэтому рак груди у каждой женщины проявляется по-разному. Недорогие стандартные методы, такие как маммография-скрининг, не могут послужить заменой индивидуального метода ранней диагностики рака груди, которыми Вы, как женщина, должны воспользоваться. Поскольку для того, чтобы метод диагностики соответствовал Вашим индивидуальным факторам риска и потребности в профилактике, необходим многоступенчатый, четкий процесс проведения диагностики, который, после консультации у опытного специалиста, позволит комбинировать различные методы обследования для того, чтобы поставить точный диагноз. Поэтому маммография-скриниг, о котором идет речь, является лишь первым этапом диагностики.
В рамках проведения маммографии-скрининга делаются два рентгеновских снимка каждой молочной железы, без предварительного медицинского осмотра или установления Вашего индивидуального профиля риска заболевания, которые затем оцениваются двумя специалистами. Заключение врачей сообщаются через несколько дней. Если в графе «диагноз» написано «маммографическое исследование без патологии» — это означает, что маммография никаких выраженных изменений не выявила. Поскольку маммография не может выявить все виды рака груди, эта фраза не обязательно означает, что Ваши молочные железы здоровы. Кроме того, Вам вообще не удастся узнать, возможно ли в Ваших молочных железах обнаружить заболевании на раннем этапе только посредством маммографии.
Кстати: В 75% случаев рак молочной железы обнаруживается не посредством маммографии-скрининга.
Маммография-скрининг проводится исключительно у женщин в возрасте от 50 до 69 лет. Хотя среди представительниц данной возрастной группы рак груди уже не так распространен. Этой болезнью страдают все чаще женщины в возрасте до 50 лет и у них часто встречаются агрессивные и быстро растущие опухоли. Для женщин данной возрастной группы, равно как и для тех, кто старше 69 лет ранняя диагностика заболевания не возможна при использовании метода с визуальными результатами. Но если наличие опухоли было обнаружено слишком поздно, например, потому что женщина обнаружила их посредством самоосмотра прощупыванием, то шансы на выздоровление сокращаются.
5. AIM работает для Вас.
Женщины нуждаются в индивидуальном методе обнаружения рака груди на раннем этапе.
Комитет индивидуальной диагностики рака груди (AIM e. V.) – это объединение врачей, пациенток с раком груди, а так же женщин, у которых данное заболевание отсутствует, которые хотят поддержать ассоциацию индивидуальной ранней диагностике рака груди. Целью АИМ является обеспечение в Германии индивидуализированной и ориентированной на факторы риска ранней диагностики рака груди путем использования всех методов с визуальными результатами на сегодняшний день и в будущем.
Врачи, сотрудники АИМ, хотят предоставить женщинам всех возрастных категорий возможность выявления рака на ранней стадии и дальнейшее лечение заболевания, используя диагностику, отвечающую наивысшему международному стандарту качества. При этом главными является способ диагностики молочной железы, учитывающий индивидуальный профиль риска каждой женщины, а также персональная врачебная консультация относительно возможностей профилактики и способов лечения заболевания. Потому что только таким способом, в отличие от стандартной и анонимной процедуры проведения скрининга, можно добиться оптимального результата для каждой женщины.
Сертификат качества МРТ молочных желез
МРТ молочных желез: Ассоциация индивидуальной диагностики молочных желез (AiM) разрабатывает сертификат качества
МРТ молочных желез как стандартный метод для раннего распознавания рака груди – да или нет? Ответ на этот вопрос теперь доказан посредством проведений многочисленных научных исследований, в том числе Кристианой К. Куль и Венди Берг достаточно и убедительно: Благодаря техническому и методическому прогрессу магнитно-резонансная томография молочных желез относится сегодня к самым информативным методам в диагностике рака груди.
Критики, которые в настоящее время отказываются от использования МРТ молочных желез, все еще приводят часто ошибочные положительные и отрицательные заключения как «бесспорный аргумент». При этом упускается следующее: согласно опыту профессора Уве Фишера и профессора Кристианы Куль, председателей ассоциации для индивидуальной диагностики молочных желез, проблемой является не сам метод исследования, причина ошибочного заключения скорее в недостатке личной квалификации, а также отсутствие необходимого технического оборудования во врачебных практиках и клиниках. Следствием этого являются значительные различия по качеству при исследовании и оценке МРТ молочных желез.
Сертификат качества МРТ молочных желез, который был разработан ассоциацией индивидуальной диагностики молочных желез (AiM) под руководством профессора Уве Фишера и профессора Кристианы Куль, должен способствовать обеспечения качества МР — томографической диагностики рака груди по всей Германии. В августе 2010 года отделом технического контроля по радиационной защите диагностический центр лечения заболеваний молочных желез в Геттингене был признан первым центром по AiM стандарту уровня 2 (экспертный уровень). Клиника радиологии Рейнско-Вестфальского технического университета города Ахен (RWTH) также вскоре получит сертификат первого университетского центра «на уровне эксперта».
Выдача сертификата происходит на 2 различных уровнях: „ МРТ молочных желез на высоком уровне“ и „ МРТ молочных желез на уровне эксперта“. Врачебные практики и клиники, которые приобретают данный сертификат, должны удостоверить наличие определенного оборудования, кроме того, минимальное количество исследований (для высокого уровня — это не менее 250 диагностических МРТ молочных желез в год, для уровня эксперта 500 диагностических исследований МР молочных желез и больше 100 МР-контролируемых вмешательств). Получение сертификата, по мнению профессора Фишера, значительно повысит стимул врачей-диагностов в области заболеваний молочной железы к обновлению оборудования и повышению качества оценки. „Кроме того, данный сертификат предусматривает транспарентность между врачами и нуждающимися в лечении женщинами“, говорит профессор Фишер. „Это среднесрочно приведет к тому, что исследования с подтвержденной экспертизой сфокусируются на коллегах с сертификатом экспертов и что количество исследователей с высокой экспертизой долгосрочно возрастет “.
Современная диагностика молочной железы: Данные — Факты — Концепции.
Эпидемиология
Рак молочной железы является наиболее распространенным злокачественным заболеванием женщин на Западе. В течение своей жизни одна из девяти женщин — по последним данным из Нидерландов даже одна из восьми женщин — заболевает раком молочной железы. В Германии каждый год около 56 000 женщин ставят диагноз
«рак молочной железы». Доля карциномы молочной железы у женщин составляет 38 процентов новых случаев заболеваний раком. Среди женщин в возрасте от 40 до 50 лет карцинома молочной железы является наиболее распространенным онкологическим заболеванием. В Германии ежегодно умирает почти 18 тысяч пациенток с подтверждённым диагнозом рак молочной железы. По сравнению со странами ЕС, Германия находится в середине рейтинга смертности от рака молочной железы, а также новых случаев онкологических заболеваний. В последнее время, вероятно, как следствие регресса замещения гормонов, в соответствии с тенденцией заболеваемость раком молочной железы снижается. Тем не менее, возраст заболевших при первичном диагнозе продолжает снижаться.
Раннее выявление болезни как рациональная медицинская стратегия
Прогноз рака молочной железы во многом зависит от размера опухоли, агрессивности опухоли и стадии заболевания. Если речь идёт о сроке установления диагноза и болезнь ограничивается грудью (без поражения лимфатических узлов и отдалённых метастазов), то в настоящее время примерно в 97 процентах случаев срок выживания составляет 10 лет. Если рак уже распространился на подмышечные лимфатические узлы, в этом случае 10-летний прогноз снижается до уровня менее 80 процентов. При наличии отдаленных метастазов процент выживаемости резко снижается до уровня ниже 30 процентов. Задача диагностики рака молочной железы заключается в выявлении заболевания на ранней, по возможности ограниченной только молочной железой стадии.
Методы исследования в диагностике молочной железы
Для этой цели, наряду с осмотром и пальпацией, доступны методы медицинской визуализации, такие как маммография, УЗИ молочной железы и МРТ молочной железы. Если во время диагностики обнаружены какие-либо отклонения, тогда есть возможность проведения чрескожного гистологического анализа в виде пункционной или вакуумной биопсии.
Клинические исследования
В клиническое исследование, наряду со сбором анамнестических данных, входит осмотр и пальпация обоих грудей. Во время осмотра можно обнаружить стяжение кожи и втягивание сосков или воспалительные изменения, которые могут указать на злокачественность. Во время пальпации стоит обратить внимание на плотностьи образования узлов. Согласно данным исследований, конечно, нет гарантий того, что можно достичь снижения уровня смертности среди женщин возрастной группы от 40 до 69 лет с помощью самообследования. Это также подчёркивает осуществление актуальной директивы S3: „Самообследование груди, даже при регулярном применении и тренировке, будучи единственным методом, не в состоянии снизить уровень смертности от рака груди». Однако женщины, которые регулярно себя обследуют, ведут более здоровый образ жизни проявляют лучшую „осведомлённость о состоянии своей груди». Именно поэтому медицинские профессиональные объединения продолжают рекомендовать самостоятельно осматривать грудь, хотя пальпаторное исследование фактически не позволяет обнаружить заболевание на ранней стадии.
Рентгеновская маммография
Рентгеновская маммография в настоящее время используется как основной метод медицинской визуализации для ранних выявлений карциномы молочной железы. Областями маммографии являются определение микрокальцификатов и обнаружение поражений участков жировой ткани, обусловленных опухолями. Содержательность рентгеновской маммографии, однако, значительно варьируется в зависимости от плотности ткани в груди. В настоящее время различают четыре типа плотности в маммограмме, в зависимости от соответствующей доли жировой и железистой ткани (Тип АКР I-IV; АКР = Американский колледж радиологии). У женщин с низкой плотностью ткани (преобладает липоматозная ткань, тип плотности АКР I) маммография достигла высокой степени достоверности при обнаружении рака молочной железы. У женщин с инволюционно развитой грудью (тип плотности АКР 3 и 4) снижается чувствительность маммографии до ниже 40 процентов. Из-за этих резких ограничений женщинам с негомогенной плотной или чрезвычайно плотной структурой паренхимы на маммограмме (АКР III, АКР IV) для диагностики рекомендуется использовать второй тип медицинской визуализации (например, УЗИ, МРТ молочной железы).
В настоящее время для исследования женской груди всё больше используют цифровые технологии. При этом необходимо различать между «оцифрованной» маммографией и настоящей цифровой полноценной маммографией. Если первому виду по сравнению с обычной („плёночной») маммографией сопутствует более высокая доза облучения (!), то дозу облучения при широкопольной маммографии можно уменьшить по сравнению с обычной диагностикой — при значительно более высокой диагностической достоверности.
Маммография, как правило, проводиться в виде так называемой двухплоскостной маммографии. При этом исследование изображает две стандартных плоскости – с косой медиолатеральной траекторией лучей (КМЛ) и с краниокаудальной траекторией лучей (КК). Критерии хорошей системной настройки и бездефектного качества изображения охватывают так называемую четырехступенчатую систему PGMI (PGMI = отлично, хорошо, умеренно, недостаточно), или трёхступенчатую систему, которую используют в Германии.
Описание результатов маммографического исследования осуществляется согласно так называемому » BI-RADS Лексикону» Американского колледжа радиологии (BI-RADS = система интерпретации и протоколирования визуализации молочной железы). При этом определяют и описывают 3 основные результата исследования: очаги/уплотнения, кальцификацию и нарушение архитектоники.
После анализа изображения и описания результатов исследования обязательной является категоризация рентгеновской маммографии. Описание категорий заключений по системе BI-RADS может происходить поэтапно 0, 1, 2, 3, 4, 5 или 6, с дополнительными подразделениями категории 4 в подгруппы 4A, 4B и 4C. В BI-RADS категоризации выражается, какая существует вероятность злокачественного поражения. Кроме этого из распределения по категориям BI-RADS следуют рекомендации о том, как действовать дальше.
УЗИ груди (сонография молочной железы)
УЗИ молочной железы наряду с маммографией является наиболее широко распространённым методом медицинской визуализации в диагностике молочной железы. Метод биологически безопасный. Звуковые волны, которые посылают в ткани молочной железы и чьи эхо-сигналы получают, приводят к визуализации интрамаммарных структур. Решающими факторами являются механические свойства ткани, такие как плотность и скорость звука, которые особенно отличаются в жировой ткани, соединительной ткани и в кальцификатах. Если эти компоненты проявляются близко друг к другу, как в неоднородной железистой ткани, тогда увеличивается эхогенность. Поскольку в опухолях обычно преобладает только одна составляющая ткань, то изображаются «тёмные пятна» и поэтому в светлой среде железы они, как правило, лучше очерчены, чем при маммографии. Другие возможности возникают при динамическом анализе с проверкой эластичности и подвижности пространства (с точки зрения ультразвукового исследования). Благодаря технологии, позволяющей рассматривать изображения в разрезе, можно лучше определять глубоко расположенные структуры и процессы, происходящие на периферии. Дополнительную информацию можно получить с помощью допплерсонографии через оценку степени васкуляризации изменений. При проведении УЗИ ограничевающе сказывается плохая пространственная разрешающая способность на микрокальцификаты, которые до сих пор изображают область маммографии.
Из-за индивидуального и ручного управления ультразвуковым датчиком, этот метод плохо стандартизирован. УЗИ молочной железы, следовательно, определяется наряду с качеством оборудования, в решающей степени от мастерства и опыта исследователя. Время исследования зависит от размера груди, оценочной способности ткани и количества зависимых результатов исследований. Как правило, эта процедура длится от 3 до 5 минут с каждой стороны, но в сложных случаях длительность может возрастать до более 15 минут.
Пригодными для УЗИ молочной железы являются только линейные датчики, обладающие высокой разрешающей способностью и со средней частотой в ≥ 7 МГц. При слишком высокой частоте оценочная способность может снова ухудшиться. Хотя при несущей частоте > 13 МГц высокого разрешения в поверхностной области, однако, более глубокие слои ткани с помощью такого датчика будут недостаточно отображены. В общем, высокие частоты необходимо скорректировать для исследования необходимой глубины проникновения. Широкополосные трансдюсеры, которые охватывают широкий диапазон частот, являются наилучшим решением этой проблемы. Недостатком трансдюсеров с высокой разрешающей способностью является ограниченная ширина поля изображения (обычно 3,8 см). Современные приборы, однако, имеют в своём распоряжении электронный трапециевидный сканер, который позволяет установить ширину поля изображения > 5 см. в глубину при обследовании большой груди.
К области применения УЗИ груди относятся:
- первичная диагностика бессимптомных молодых женщин,
- принципиальное использования для диагностики симптоматических женщин
- пункции, которые проводятся под контролем ультразвука, и
- полная диагностика женщин с плотной структурой ткани во время маммографии .
Основными целями ультразвука являются обнаружение и, в частности, характеристика изменений молочной железы, при подозрении на карциному молочной железы. Для этого существует целый ряд дифференциально-диагностических критериев оценки, которые были подробно описаны в лексиконе BI-RADS и Немецким обществом ультразвука в медицине (DEGUM).
На основе категоризации рентгенно-маммографических результатов исследования оценивают УЗИ в соответствии с семиуровневой системой BI-RADS (ультразвуковая система-BIRADS. 0, 1, 2, 3, 4, 5 и 6). Результаты, вытекающие из соответствующего упорядочивания идентичны результатам маммографии.
МРТ молочной железы (магнитно-резонансная томография груди)
Рентгеновская маммография и УЗИ молочной железы позволяют получить изображение интрамаммарных структур ткани посредством особенностей ткани поглощения рентгеновских лучей или отражением ультразвуковых волн. В отличие от этого во время проведения магнитно-резонансной томографии (МРТ) выявления злокачественных опухолей молочной железы происходить за счёт отображения повышенной васкуляризации.
Данные за последние 10 лет ясно показывает, что МРТ груди является наиболее чувствительным методом для выявления рака молочной железы – как для протоковых форм опухоли (DCIS), так и для инвазивного рака.
Отличные результаты МРТ груди возможно достичь только при наличии высокого технического и методологического качества и высокого профессионализма врача. Следует отметить, что на сегодняшний день нет никакой гарантии качества магнитно-резонансных исследований, и что в настоящее время актуальные применимые преимущества ассоциации врачей далеко уже не отражают современные методы исследования.
Анализ МРТ молочной железы учитывает морфологические критерии и те, которые касаются усиления контраста. Обычная схема оценивания описывает в аномальных результатах исследований, в том числе и критерии формы, разграничение, распределение, а также начальный и послеследующий сигналы после подачи контрастного вещества. В результатах исследований МРТ принципиальное различие между фокусом (< 5 mm), очаговыми поражениями (объемного характера) и необъемными («немассивными») поражениями.
Использование МР-маммографии всегда целесообразно, когда другие методы исследования предоставляют нечёткие результаты или указывают на ограничения. Это, как правило, происходит в рамках долечебной подготовки в случае обнаружения рака молочной железы, и даже как при обнаруженной на УЗИ или маммограмме инвазивной карциноме, так и у женщин с микрокальцификатами, у которых подозревают протоковую карциному in situ, или, например, если рак подтверждён вакуумной биопсией, контролируемой маммограммой. Это важно, поскольку протоковый рак in situ (DCIS) часто сопровождается неполными кальцификатами, так что истинные масштабы во время проведения маммографии можно недооценить.
Так как МРТ может непосредственно определить протоковый рак in situ (то есть обнаружение протокового рака in situ не зависит от наличия или отсутствия кальцификатов), это позволяет предоставить более точные фактические результаты исследования. МРТ применяется также для усиления наблюдения после оперативного вмешательства с сохранением груди, для обнаружения первичных опухолей в ситуации неустановленной первичной локализации опухоли или для мониторинга пациенток во время предварительной химиотерапии. В принципе, МРТ молочной железы может быть направлена на решение диагностических проблемных случаев (например, при наличии нескольких неоднозначных результатов исследований у пациенток с маммографией груди высокой плотности).
МР-маммография имеет особенно высокое значение для раннего обнаружения. Особенно часто полезна МРТ при обследовании женщин с высоким риском развития рака молочной железы. К ним относятся женщины с обнаруженной патогенной мутацией в гене рака молочной железы или женщины, в чьих семьях были частые случаи рака груди или рака яичников (например, 2 или более заболевших в одной линии, особенно при возрасте заболевания < 50 лет). В основном ежегодно рекомендуется проходить МРТ для раннего обнаружения в более чем 20 %, начиная с возраста потенциального риска заболевания. Имеет смысл использовать МРТ в качестве дополнительного метода раннего обнаружения заболевания у женщин, у которых были получены результаты гистологического исследования, и которые относятся к категории женщин с повышенным риском развития рака молочной железы. К ним относятся женщины, у которых оперативно обнаружен дольковый рак молочной железы in situ или атипичная протоковая гиперплазия. Наконец, ежегодное обследование МРТ для раннего выявления болезни имеет важное значение для женщин, которые находятся в группе повышенного риска развития рака груди, из-за получения так называемого «полного облучения лимфатических узлов» для лечения лимфогранулематоза (лимфомы Ходжкина). Все раннее проведённые исследования по теме «Использование МРТ для раннего обнаружения болезни у женщин повышенной группы риска развития рака молочной железы» единогласно подтверждают, что эффективность МРТ в выявлении рака молочной железы (инвазивного или внутрипроточного) значительно выше, чем при маммографии. Со значением эффективности обнаружения от 90 до 95 процентов, МРТ примерно в два-три раза выше, чем маммографии (30 — 40 процентов). Даже при комбинированном использовании маммографии и УЗИ эффективность обнаружения повышается только до около 50 процентов — что доказывает, что даже дополнительное использование УЗИ не может заменить МРТ.
При диагностике женщин с нормальным, не повышенным риском заболевания, сегодня редко используют МРТ, в первую очередь с точки зрения расходов. Потому что чем ниже уровень заболеваемости раком молочной железы в целом, тем большее количество здоровых женщин необходимо обследовать для выявления дополнительной карциномы с помощью МРТ. Тем не менее, все предыдущие данные указывают, что «градиент чувствительности» между МРТ и маммографией в значительной степени не зависит от риска заболеваемости женщины. Это означает, что даже для женщин с нормальным риском заболевания, МРТ является более точным, чем маммография и УЗИ. Однако: очень редко, но происходят такие случаи, что при низкой частоте заболеваемости с помощью маммографии и УЗИ не видно злокачественную опухоль, и обнаруживается она только с помощью МРТ.
Условием использования МРТ для диагностики у женщин с нормальным риском заболевания, является то, что МРТ должен проводить опытный специалист и, что доступны методы минимально инвазивной биопсии. Существует огромное количество женщин, которые заинтересованы в раннем обнаружении рака молочной железы с помощью МРТ, их необходимо проинформировать про плюсы и минусы такого интенсивного метода раннего выявления болезни: об ограничениях МРТ, потребности в дополнительной маммографической диагностики (МРТ не заменяет маммографию), а также о возможном ложноположительном диагнозе и о его последствиях.
Анализ благоприятных снимков МРТ ведёт к обязательной заключительной классификации общих результатов исследования согласно семибальной шкалы системы BI-RADS (MRM- BIRADS 0, 1, 2, 3, 4, 5 и 6). После оценивания по системе MRM-BIRADS происходит оценивание с учетом результатов других методов исследования, для общей оценки исследований по системе BIRADS.
Биопсия (метод чрескожной биопсии)
Результаты исследования с категорией 4 или 5 по системе BIRADS следует уточнить, прежде всего, чрескожной биопсией и проверить гистологическим анализом. Соответствующие результаты исследования не должны, как правило, приводить к такому роду неадекватной первичной терапии (например, операции). Существует два метода чрескожной амбулаторной биопсии. К первому методу относится пункционная биопсия, с помощью которой с высокой скоростью можно взять от трёх до пяти проб ткани. Этот метод предпочтительно применяется при вмешательстве, контролируемом ультразвуком. Ко второму методу относится вакуумная биопсия, с помощью которой берутся кусочки ткани в форме цилиндров в среднем 20-ти калиберные. Вакуумный метод используют обычно для стереотаксического исследования микрокальцификатов с помощью МР-контролируемой биопсии. Пункцию с помощью тонкой иглы используют для взятия проб симптоматической кисты или ярко выраженных подмышечных лимфатических узлов.
Биопсию необходимо проводить под контролем определенного метода медицинской визуализации, который показывает наиболее ярко выраженные состояния, следует учесть, что вмешательства, контролируемые ультразвуком легче в обращении, чем стереотаксическая биопсия. МР-биопсия требует высоких затрат и применима только тогда, когда другие исследования не могут чётко показать соответствующие взаимосвязи.
Состояния, требующие оперативного вмешательства, которые являются срытыми, необходимо отметить для хирурга до операции. Это касается в первую очередь ярко выраженных микрокальцификатов, но и также непальпируемых нарушений архитектоники и очагов. Как правило, такие локализации отмечают с помощью тонкой проволоки, которую располагают на месте предполагаемого удаления или в области характерных целевых точек. Маркировку ещё производят с помощью введения скоб или завитков. Перед операцией, особенно при наличии микрокальцификатов, требуется изготовить образцы, необходимые для освидетельствования полного удаления и, возможного проведения повторного удаления.
Концепции раннего выявления рака молочной железы
Для раннего выявления рака молочной железы многие общества специалистов рекомендуют регулярное использование рентгеновской маммографии, начиная с 40 лет, поскольку, таким образом, существует возможность увеличения выживаемости среди обследованных женщин. Интервал между обследованиями в данных составляет, как правило, от одного до двух лет.
Классический маммографический скрининг является всеохватывающим массовым обследованием, например, в Германии женщин в возрасте от 50 до 69 лет, даже при отсутствии симптомов каждые два года приглашают пройти рентгеновскую маммографию. Клиническое исследование, УЗИ и МРТ как первоочередные мероприятия не используется. Оценка маммографии происходит дважды через определённый промежуток времени. Процент повторных обращений (процент женщин, проходящих повторное исследование) при нечётких результатах исследования по европейским директивам не должен превышать 7 процентов (позже 5 процентов). При повторном направлении женщин с неоднозначными результатами исследования, ответственный за них врач определяет, как действовать дальше.
Опыт работы с программами маммографического скрининга в других (включая Великобританию, Канаду, Нидерланды, Норвегию) достигает более 30 лет. В странах, в которых до введения скрининга не было соответствующей инфраструктуры маммографии (например, в Великобритании), было доказано, что уровень смертности снизился до 30 процентов с помощью повсеместной концепции приглашения на исследование. Германия предлагает для сравнения другие условия, так как уже более чем 30 лет существует так называемый серый скрининг, с участвующими около 30 процентами женщин. В Германии до сих пор не было данных о потенциальном снижении смертности благодаря маммографическому скринингу. Данные из других стран также показывают, что, в частности, малые формы опухоли можно обнаружить при проведении скрининга во время массового исследования. Разумеется, в совокупности всех концепций скрининга фиксируются интервальные карциномы в порядке 25-35 процентов.
Концепции для индивидуального и риско-адаптированного раннего выявления рака молочной железы в отличие от скрининговых программ ориентируются не на данные адресного стола (критерий отбора и приглашения женщин – дата рождения), а на конкретные профили риска и индивидуальные обстоятельства женщин. Это включает в себя индивидуальное обнаружение потенциально повышенного риска развития рака молочной железы (например, семейное предрасположение, патогенные мутации в гене рака молочной железы, пограничные поражения, подтвержденные гистологическим анализом, плотность ткани на маммографии в постменопаузе), а также индивидуальное применение методов диагностической визуализации, в зависимости от конкретной плотности ткани на маммографии.
Неопубликованные данные показывают, что, используя индивидуальные и риско-адаптированные концепции, возможно увеличить процент выявления рака груди с 6 промилле до более 10 промилле. Одновременно с этим возможно сократить количество незамеченных карцином до менее 2 процентов. Следует отметить, что такие современные концепции приводят у к увеличению затрат по сравнению с классическим маммографическим скринингом, из-за комбинированного использования различных методов исследования (маммографии, УЗИ, МРТ).
Критики данного метода раннего выявления заболевания заявляют, что УЗИ и МРТ не рекомендуется проводить для раннего обнаружения у женщин без повышенного риска развития рака молочной железы. Потому что не было выявлено никаких данных из проспективных выборочных исследований, которые показывали бы, что дополнительное использование этих методов приводит к сокращению смертности от рака груди, по сравнению с ранними выявлениями исключительно с помощью маммографии.
Кроме этого, необходимо отметить следующее:
Раннее обнаружение посредствам маммографии является одним из наиболее изученных мер профилактики в современной медицине. Её эффективность в условиях сокращения смертности на основе проспективных рандомизированных исследований достаточно хорошо доказана. Просто потому, что это так, нет необходимости повторять для каждого дополнительного метода диагностики молочной железы весь процесс, — но мы можем и должны опираться на то, что было создано исключительно для раннего маммографического обнаружения.
Эффект снижения смертности благодаря дополнительным немаммографическим методам раннего выявления можно спрогнозировать на основе известных эффектов снижения смертности благодаря маммографии и на основании сведений о разнице частоты выявления рака с помощью маммографии и комбинированных методов раннего выявления. Короче говоря, пользу от дополнительных методов раннего выявления можно расценивать с достаточной безопасностью также и в отношении снижения смертности в соответствии с принципами доказательной медицины.
В концепции раннего выявления рака молочной железы у женщин повышенной группы риска (например, обнаруженная патогенная мутация генов рака молочной железы BRCA1 или BRCA2 или женщины с риском выявления гетерозиготы ≥ 20 процентов, или с риск заболевания в течении жизни ≥ 30 процентов при неинформативном генетическом тесте) начинают проводить самообследования, проходить пальпаторное исследование у врача, УЗИ и МР-маммографию начиная с возраста 25 лет или за пять лет до достижения возраста самого раннего заболевания в семье. С 30 лет рекомендуют дополнительно проходить маммографию.
Разъяснение диагноза пациенток с симптомами
При наличии симптома, указывающего на рак молочной железы, необходимо обязательно пройти маммографию (так называемую лечебную маммографию ), если пациентка достигла определенного возраста (около 40 лет). Первичным методом диагностики молодых женщин является УЗИ молочной железы.
К признанным показаниям (так называемым оправданным показаниям ) для такой лечебной маммографии относятся в соответствии с ориентационной медицинской помощью:
- повышенная семейная предрасположенность
(1 опухоль молочной железы среди родственников первой или второй степени родства, 2 опухоли молочной железы среди родственников третей и четвёртой степени родства, рак яичников среди родственников первой степени родства)
- Прощупываемые узлы, неоднозначные результаты пальпационного исследования, позитивный результат УЗИ
- Односторонняя мастодиния
- Определённый, гистологическим анализом риск поражений (например, атипичная внутрипроточная гиперплазия, радиальные рубцы, дольковый рак in situ)
- Выделения из соска
- Состояние после операции по удалению рака молочной железы
- Воспалительные изменения, мастит, абсцесс
- Нововыявленные изменения соска или кожи
Если есть хотя бы один из вышеперечисленных признаков, рекомендуется пройти обследование, которое с максимально возможной достоверностью исключит или всё же подтвердит наличие злокачественного диагноза.
Такую уточняющую диагностику нельзя проводить в соответствии с правовыми положениями в скрининг-центрах, которые предназначены для ранних выявлений заболевания у здоровых женщин, потому что там могут предложить только один метод исследования — мамограмму.
Диагностика рака молочной железы методом визуализации
В рамках контроля после заболевания раком молочной железы проводят диагностику с помощью визуализации женщинам, которые проходили лечение с сохранением груди, два раза в год в течение трех лет оперированной груди, и один раз в год противоположной груди. По истечению трех лет, для обеих грудей рекомендуется годовой интервал. Регулярные проведения МРТ для последующего наблюдения не предусмотрены, если МРТ проводится до операции, и было произведено частичное удаление, тогда в течение первых трех лет нет необходимости проводить МРТ. Потом после проведения маммографии принимается индивидуальное решение о необходимости дополнительного МР-исследования для последующего наблюдения.
Основной проблемой в диспансерном обслуживании больных на стадии выздоровления является повышенный риск образования рака молочной железы (это означает, что увеличивается риск рецидива ипсилатерально, а также повышается риск нового заболевания контралатерально) из-за ухудшенной маммографической и ультразвуковой точности. Операция и более того лучевая терапия приводит к образованию рубцов и других сопутствующих изменений (например, кальцификации, некроза подкожной жировой клетчатки), которые могут как имитировать рецидив рака молочной железы, так и скрыть его и следовательно сталь причиной как ложно положительного, так и ложно отрицательного диагноза. Поэтому этих женщин необходимо направлять на дополнительное обследование МРТ.
Систематический поиск отдаленных метастазов в настоящее время не рекомендуется — но, вероятно, такое рассуждение связано со стоимостью. Регулярное наблюдение посредством использования УЗИ брюшной полости, при необходимости КТ также целесообразны для раннего распознавания метастазов в граничащих органах, и все более целесообразным, учитывая разработанные в последние годы все более и более целенаправленные методы терапии, которые при раннем метастазировании, обеспечивают эффективное лечение. К ним относится ряд новых системных методов химиотерапии, а также локальные методы лечения, такие как разрушение метастазов печени или легких с помощью радиочастот, трансартериальная радиоэмболизация метастазов в печени.
К нам. Мы подготовим для Вас индивидуальное предложение с учетом Вашего диагноза и пожелпний.
Злокачественные образования молочных желез занимают лидирующие позиции среди всех онкологических болезней. Заболевание данного типа развивается преимущественно у женщин, однако случаи его появления у мужчин регистрировались неоднократно.
Важной задачей для каждого человека является своевременная и точная диагностика рака молочной железы . Инновационное оборудование и высокие навыки онкологов позволяют выявить болезнь на ранних этапах, что значительно улучшает шансы на полное выздоровление.
Для чего нужна диагностика рака молочной железы?
Главной целью диагностических мероприятий является выявление злокачественного процесса. В силу особого расположения обнаружить болезнь можно на ранних этапах. Стандартный мануальный контроль груди позволяет сразу выявить уплотнение. Для подтверждения предварительного диагноза специалист дополнительно проводит маммографию и рентгенографию.
Определить опухоль можно по ощупыванию груди. Во избежание усугубления ситуации, онкологи рекомендуют посещать маммолога раз в год. Дополнительные методики в виде рентгенографии проводятся регулярно в возрасте после 35 лет. Молодым женщинам процедура может навредить.
Диагностика посредством УЗИ определяет тип рака, его структуру и контуры. Ультразвуковое исследование – это точная методика, с помощью которой можно отличить злокачественное поражение от кисты. По итогам инструментального обследования специалист назначает . Ее особенностью является взятие материала пункционным методом из образовавшейся опухоли для дальнейшего обследования. Процедура определяет тип рака и позволяет подобрать оптимальную схему лечения.
Вклад грамотной диагностики в определении раковой болезни неоспоримый. Современные дифференциальные и инструментальные методики выявляют болезнь на любой стадии.
Как провести диагностику рака молочной железы самостоятельно
Провести ощупывание можно самостоятельно в домашних условия. Данная процедура является обязательной. По факту, ее должна выполнять каждая женщина с определенной периодичностью. характеризуется наличием уплотнений и узелков. Нащупать их можно по всей окружности молочных желез. Опухоль характеризуется неправильной формой, отсутствием точных контуров и бугристой поверхностью.
Самостоятельное диагностирование проводится каждый месяц после окончания менструации. Ощупывать грудь нужно по часовой стрелке с наружной до внутренней части. Во время обследования женщина занимает положение стоят, при этом рука (сначала левая, потом правая) запрокинута за голову.
Тревожными сигналами является раневая поверхность, которая напоминает изъязвление, и болевые ощущения с четкой локализацией. Плохим знаком также считается наличие деформации контура груди и появление вдавлений.
Одним из признаков рака считается наличие «втяжения» сосков. Не исключено шелушение кожных покровов возле них и наличие выделений. Серьезным признаком развивающейся болезни является появление ограниченных язв, кровоподтеков и покраснения.
Злокачественные образования часто дают метастазы, в основном на лимфатические узлы, располагающиеся в подмышечных впадинах. Метастазирование может подтверждать увеличение лимфоузлов, их болезненность и уплотненность.
Диагностика рака груди на ранней стадии: анализы и обследования
Выявить заболевание можно на ранних этапах формирования. Получить общую картину состояния пациента поможет анализ крови. Формирование воспалительного процесса подтверждается изменениями в количественном составе лейкоцитов, уровне СОЭ, уровень анемии оценивается по гемоглобину. При онкологии показатели отличаются от нормы.
Высокий уровень лейкоцитов подтверждает присутствие воспалительного процесса. Низкий гемоглобин усиливает все опасения. Отклонение от нормы не всегда свидетельствует о наличии злокачественного процесса, ведь подобные изменения происходят во время других заболеваний. Подтвердить или опровергнуть предположения помогут . Их наличие на 100% указывает на злокачественный процесс.
Определение уровня гемоглобина, лейкоцитов и СОЭ осуществляется по общему анализу крови. Специфический тип анализа направлен на выявление онкомаркеров. Это белки и антигены, которые вырабатываются раковыми клетками.
После стандартного инструментального и дифференциального изучения используется общий и биохимический анализ крови. Данных, полученных в результате изучения материала, вполне достаточно для постановки точного диагноза.
Помимо стандартной процедуры, специалист может предложить спектральный анализ. Это относительно недавняя разработка, в ходе которой удается получить наиболее достоверный результат. Основана методика на инфракрасных спектрах, активно поглощающих сыворотку крови. Это безопасный и информативный вид диагностирования.
Диагностика рака молочной железы нередко дополняется генетическим анализом. Это хороший способ выявить наследственную предрасположенность к раку. Выбором оптимальной диагностической методики занимается опытный врач-онколог.