Папиллярная киста яичника – это вид серозной цистаденомы, относящейся к истинным доброкачественным опухолям – кистомам – полостным образованиям с внутренним экссудатом.
В отличие от простой гладкостенной серозной кистомы на оболочке капсулы папиллярной цистаденомы формируются неравномерно располагающиеся выросты в форме сосочков, поэтому специалисты часто называют ее сосочковой или грубососочковой кистомой.
Сосочковую кистому рассматривают как следующую стадию гладкой серозной кисты, поскольку разрастания эпителия в виде сосочков появляются через несколько лет после возникновения простой серозной опухоли.
Особенности:

- Встречается у 7 из 100 пациенток с опухолями разного типа.
- Никогда не рассасывается с помощью медикаментов.
- У 50 пациенток из 100 папиллярная цистаденома злокачественно перерождается.
- У 40 женщин из ста опухоль этого типа сочетается с другими кистами и опухолями, включая миому, а также с эндометриозом.
- В большинстве случаев сосочковая цистаденома диагностируется с двух сторон.
- Для ее строения характерна многокамерность, неправильная округлая форма, короткая ножка, сформированная из тканей связок, артерии, нервных волокон, лимфососудов.
- Полость кистомы заполнена экссудатом коричневато-желтого цвета.
- Сосочковые разрастания по форме напоминают поверхность цветной капусты.
- Этот вид кистомы редко достигает большого размера.
- Появляется у женщин старше 30 лет.
По месту разрастания сосочков папиллярная киста яичника классифицируется как:
- инвертирующая, с характерным поражением внутренней стенки (30%);
- эвертирующая, у которой сосочки формируются снаружи (10%);
- смешанная, когда разрастания выявляют на обеих сторонах кистовидной капсулы (60%).
Вероятность онкологии определяется выделением трех степеней развития цистаденомы:
- доброкачественное образование;
- пролиферирующая (разрастающаяся) папиллярная цистаденома, которая рассматривается как предраковое (пограничное) состояние;
- малигнизация цистаденомы (переход процесса в злокачественный).
Цистаденомы эвертирующей и смешанной формы наиболее склонны к перерождению в раковую опухоль при прорастании сосочков и их распространении на брюшную стенку, вторую половую железу, диафрагму и смежные органы.
Для кистомы такого типа характерна двусторонняя локализация. Поэтому, когда диагностируется киста правого яичника, выявляют образование и на левом, но в большинстве случаев папиллярная киста левого яичника появляется немного позднее и растет медленнее. Это объясняют тем, что правая половая железа в силу анатомических особенностей (крупная питающая артерия) интенсивнее снабжается кровью, поэтому и киста правого яичника формируется быстрее.

Симптомы папиллярной цистаденомы
На начальном этапе развития папиллярной кисты симптомы слабые или отсутствуют. Как только образование достигает определенного размера, возникают следующие проявления:
- Тяжесть, распирание и боли внизу живота с отдачей в пах, ногу, крестец и поясницу. Нередко болезненность нарастает при движениях, подъеме тяжестей, активных половых контактах.
- Развитие дизурии – нарушения мочевыделения с частыми позывами к мочеиспусканию. При разрастании кистомы сдавливание мочеточников может привести к задержке мочеиспускания.
- Выраженная слабость, учащение пульса.
- Запоры, возникающие из-за сдавливания прямой кишки.
- Отеки ног вследствие пережатия крупных вен и лимфатических сосудов.
- Скопление жидкости в полости брюшины и развитие асцита. В связи с этим - увеличение объема и асимметрия живота.
- Развитие спаечного процесса между связками, фаллопиевыми трубами, половыми железами.
В начале болезни месячный цикл остается нормальным, далее - начинаются менструальные расстройства в виде отсутствия месячных (аменорея) или аномально длительных кровотечений (меноррагия).
Последствия
Каковы последствия роста папиллярной кистомы, если ее не удалять? Данное заболевание может привести к следующим осложнениям:
- переход патологии в раковую опухоль;
- асцит, при котором наличие крови в серозной жидкости в брюшной полости характерно для злокачественного процесса;
- развитие спаек;
- нарушение функционирования половых желез, маточных придатков, кишечника, мочевого пузыря;
- бесплодие.

Папиллярная кистома может вызвать жизнеугрожающие состояния, к которым относят:
- Перекручивание ножки, которое прерывает снабжение кровью тканей опухоли, вызывая ее омертвение (некроз).
- Разрыв стенок кистомы с развитием кровоизлияния в брюшину и ее острым воспалением (перитонитом).
- Нагноение опухоли с распространением гноеродных бактерий на соседние органы и ткани.
При перекруте ножки и перфорации кистозной оболочки симптоматика становится резко выраженной и проявляется:
- острой, часто непереносимой болью в животе с защитной напряженностью мышц живота;
- резким подъемом температуры и падением давления;
- тошнотой, учащением пульса и дыхания;
- испариной, чувством паники;
- возбудимостью, сменяющейся заторможенностью и потерей сознания.
При проявлении подобных симптомов только немедленная операция может предотвратить летальный исход.
Причины
Существует несколько гипотез о причинах, провоцирующих развитие кистомы папиллярного типа.
Среди них выделяют:
- чрезмерная активность функции гипоталамуса и гипофиза, приводящее к избыточной продукции эстрогенов;
- нарушение функционирования яичников на фоне сбоя гормонального статуса;
- состояния, связанные с ранним приходом месячных (менархе) у подрастающих девочек (10 – 11 лет), поздней менопаузой или ранним климаксом, отсутствие беременностей, отказ от грудного вскармливания;
- генетическая предрасположенность и наличие у родственников женского пола кистом, кистозных структур, опухолей и фиброаденоматоза грудных желез;
- половые инфекции, вирус папилломы и герпеса;
- хронически текущие воспалительные процессы в репродуктивных органах (аднекситы, эндометрит, оофорит), развитие маточного и внематочного эндометриоза;
- множественные прерывания беременности, выкидыши, осложненные роды;
- нарушение кровоснабжения и движения лимфатической жидкости в области малого таза.
Диагностика
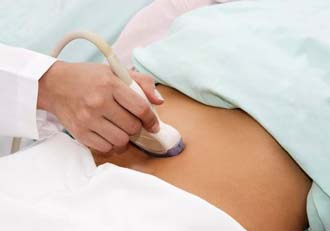 Папиллярная кистома яичника диагностируется путем проведения нескольких обследований, включая гинекологический осмотр, УЗИ, лапароскопию, исследование крови на онкомаркеры, гистологический анализ и томографию.
Папиллярная кистома яичника диагностируется путем проведения нескольких обследований, включая гинекологический осмотр, УЗИ, лапароскопию, исследование крови на онкомаркеры, гистологический анализ и томографию.
Во время врачебного осмотра определяется округлое, с ограниченной подвижностью, мелкобугристое, реже – гладкое (в случае инвертирующей формы), образование на одной или двух половых железах. При пальпации брюшины выявляется развитие асцита.
На УЗИ врач точно устанавливает тип, размер цистаденомы, толщину стенки, количество камер, длину ножки, распространенность сосочковых разрастаний, накопление жидкости в полости брюшины.
Проведение компьютерной и магнитно-резонансной томографии требуется для более углубленного обследования и выявления связи кистомы с другими органами.
Чтобы исключить развитие рака половых желез, проводят:
- забор крови на определение концентрации белка СА-125, повышение которой вместе с другими признаками может указывать на онкологию;
- диагностическую лапароскопию (через малые разрезы на стенке живота с помощью микроинструментов).
Окончательное подтверждение вероятного ракового процесса в яичниках производится только после забора ткани на биопсию в ходе операции и исследования биоптата.
Лечение
В случае выявления папиллярной цистаденомы выбирается только хирургическая тактика, поскольку использование лекарств и физиопроцедур при развитии такой кистовидной опухоли бесполезно.
Объем удаляемых тканей и вид операции связан:
- с возрастом больной;
- состоянием яичников;
- размером и локализацией цистаденомы;
- наличием или отсутствием признаков онкологии;
- вероятными сопутствующими заболеваниями.
Предполагаемый объем хирургического вмешательства предусматривает:
- Иссечение цистаденомы без затрагивания или с частичным затрагиванием овариальной ткани. Выполняется в случае доброкачественного образования у женщин, желающих иметь детей.
- Удаление кистомы вместе с резекцией пораженной половой железы (оофорэктомия). При этом способность к зачатию сохраняется.
- Вырезание обоих яичников, если папиллярная цистаденома яичника локализуется с двух сторон, и возникает подозрение на раковый процесс. Проводится в любом возрасте.
- Удаление половых желез вместе с ампутацией матки (пангистерэктомия). Рекомендуется пациенткам в период близкий к климаксу и во время менопаузы, а также в любом возрасте при пограничной и раковой цистаденоме.
При выявлении грубососочковой кистомы у беременных, операцию откладывают до наступления родов. В случае быстрого роста образования или подозрения на рак хирургическое вмешательство планируют после 16 недели или немедленно, что зависит от степени тяжести процесса. При разрыве кистомы, перекруте ножки опухоль удаляют немедленно для спасения жизни пациентки.
Прогноз
Своевременно поставленный диагноз и удаление папиллярной цистаденомы почти исключает вероятность развития рака. У молодых женщин раннее проведение операции позволяет сохранить яичники с возможностью дальнейшего зачатия.
После удаления папиллярной кистомы очаги сосочковых разрастаний на других органах также регрессируют, а признаки асцита не проявляются.
Одним из распространенных женских заболеваний является цистаденома яичника. Она представляет собой пузырь, в котором содержится большое количество прозрачной жидкости (серозы), поэтому киста называется серозной. Киста может быть разных видов, все зависит от того, какое строение имеют стенки. Если у кисты ровная и гладкая поверхность, диагностируют серозную цистаденому. Когда поверхность является сосочковой, гинеколог ставит диагноз – папиллярная цистаденома. В данном случае на внутренней поверхности можно заметить большое количество плотных наростов, которые чем-то похожи на бородавки. Какие симптомы имеет цистаденома? Чем опасно заболевание? Возможно ли излечить цистаденому яичника?
Особенности простой серозной цистаденомы
Встречаются разные названия такой кисты – простая, серозная или гладкостенная киста, в гинекологии распространено название цилиэпителиальная киста. Сокращено называют «цистаденомой».
Данный вид кисты отличается плотной однокамерной капсулой. Киста чаще всего обнаруживается только на одном яичнике. Новообразование может быть разного размера, начиная от 4 см, заканчивая 15 см. Цистаденома больше всего характерна для женщин за 50 лет.
Характеристика паппилярной цистаденомы
Эта киста отличается от простой серозной тем, что на внутренней поверхности имеет большое количество сосочков. Внимание! Они образовываются на простой серозной кисте, поэтому некоторые гинекологи считают данный вид кисты осложнением простой цистаденомы.
В некоторых ситуациях наростов очень много, они образовываются по всей опухоли, выглядывают снаружи. Папиллярный вид кисты может поражать сразу два яичника. Диагностируют заболевание на УЗИ, после этого врач может рекомендовать женщине операцию.
Чем опасна паппилярная цистаденома? Если своевременно не избавиться от кисты, она может перерасти в злокачественную опухоль. Обязательно перед операцией пациентка должна пройти гистологическое обследование, так можно будет определиться с объемом операции.
Причины развития цистаденомы яичника
До сих пор неизвестно, из-за чего появляется киста. Многие уверены в том, что она появляется в случае гормональных сбоев, а также после перенесенного воспалительного процесса.
Некоторые гинекологи уверены в том, что сначала появляются функциональные кисты – желтая или фолликулярная, затем с них образовывается цистаденома. В норме функциональная киста должна рассасываться, если этого не случается, появляется серозный вид кисты.
Симптомы цистаденомы яичников
Как будет протекать заболевание, зависит от размера новообразования. Когда киста начинает расти, женщину беспокоит сильная тянущая боль в нижней части живота с той стороны, где находится киста. Также при цистаденоме постоянно возникает поясничная боль. Если киста значительного размера, начинает увеличиваться живот, женщине кажется, что в нем что-то есть. Папиллярный вид цистаденомы характеризуется скоплением жидкости, поэтому развивается .
Диагностика цистаденомы
Кисту отлично видно на УЗИ, она представляет собой круглое пятно черного цвета, которое имеет четкие контуры. Важно, чтобы врач своевременно дифференцировал цистаденому от функциональной кисты, поэтому врач сразу не назначает лечение, а внимательно наблюдает за кистой.
Если у женщины , она в течение трех месяцев станет намного меньше или вовсе пропадет. Цистаденома не изменяется в размере.
Иногда гинекологи могут назначить пробное лечение гормональными и противовоспалительными лекарственными препараты, которое быстро помогает избавиться от функциональной кисты. Для лечения цистаденомы этих препаратов будет мало.
Методы лечения цистаденомы яичников
Серозная киста лечится только оперативным способом лечения. Обратите внимание, что такой вид кисты не рассасывается. Насколько объемна будет операция, зависит от вида киста, возраста женщины, а также, в каком состоянии находится яичник.
Особенно опасна папиллярная цистаденома, которая перерождается в злокачественное образование. В данном случае необходимо полностью удалить больной яичник.
Простая цистаденома не требует срочной операции, она редко перерастает в рак. Стоит отметить, что врач должен внимательно следить за развитием кисты, в случае ее изменений, сразу принимать меры.
В современной медицине существует щадящий способ удаления цистаденомы – лапароскопия, которая помогает сохранить здоровые ткани яичника. Такой метод лечения имеет ряд преимуществ:
- Женщина в дальнейшем может забеременеть и родить здорового ребенка.
- Нет прибавки в весе, потому что яичники вырабатывают необходимое количество гормонов.
- Кожа молодая и упругая, потому что яичники продолжают вырабатывать эстрогены.
- За счет сохранения нормального уровня половых гормонов, женщина продолжает спокойно вести половую жизнь.
- Женщина себя нормально чувствует, у нее нет депрессии, а также перепада настроения.
- , которые вырабатывает яичник предотвращают развитие сахарного диабета, сердечно-сосудистого заболевания, серьезных заболеваний суставов.
- Женщина быстро может реабилитироваться.
- Снижается риск разных осложнений после операции.
- Лапароскопия – это лучшая профилактика онкологического заболевания, удаляются все опасные очаги.
Стоит отметить, что женщинам в возрасте гинекологи рекомендуют операцию, во время которой полностью удаляют яичник.
Итак, цистаденома является довольно коварным образованием. Сначала оно может себя вовсе не проявлять, его часто можно спутать с функциональной кистой. Важно своевременно пройти необходимое обследование, чтобы выяснить, какой вид кисты у вас и что делать с ней в дальнейшем. Чаще всего цистаденома лечится с помощью операции, так можно предотвратить развитие рака яичника. Внимательно следите за здоровьем своих репродуктивных органов, в случае возникновения патологии принимайте все необходимые меры.
Серозная цистаденома яичника – пожалуй, самая распространенная среди всех кист яичников (около 70%). Она лучшим образом подходит под классическое описание термина « » — пузырь с прозрачной жидкостью. В медицине такую прозрачную, светлую жидкость называют серозой, отсюда и название опухоли.
В зависимости от особенностей строения стенки, эта киста подразделяется на простую серозную цистаденому (имеет гладкую, ровную поверхность) и папиллярную (или сосочковую) цистаденому. На внутренней поверхности последней имеются небольшие плотные наросты, напоминающие бородавки.
Простая серозная цистаденома.
Эта киста яичника имеет разные названия — простая серозная цистаденома, гладкостенная цилиэпителиальная киста, серозная киста. Так как это самая распространенная киста, то некоторые врачи сокращают термин, и говорят просто «цистаденома».
Эта опухоль имеет достаточно плотную капсулу, обычно она однокамерная, чаще всего поражает только один яичник. Размер цистаденомы составляет от 4-5 до 15 см. Довольно часто серозная цистаденома встречается у возрастных пациенток (после 50 лет). Об этом написано в другой статье ().
Паппилярная (сосочковая) цистаденома.
Как уже говорилось выше, основное отличие папиллярной цистаденомы яичника – это наличие сосочков на внутренней поверхности кисты. Они появляются в простой цистаденоме спустя несколько лет. То есть, по сути, паппилярная цистаденома является следующей ступенькой развития заболевания.
Иногда эти наросты занимают почти всю площадь опухоли и даже могут появляться снаружи. Папиллярная цистаденома может содержать не одну, а несколько полостей (камер), часто поражает оба яичника.

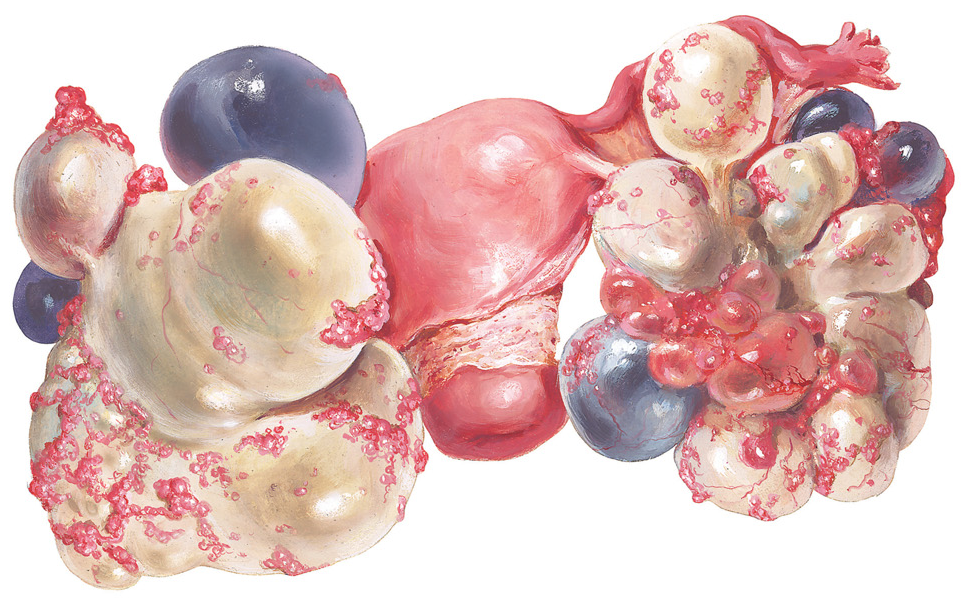
Все эти особенности позволяют с легкостью поставить правильный диагноз при ультразвуковом обследовании (УЗИ) и сразу же рекомендовать оперативное лечение. Отличительная особенность папиллярной цистаденомы – более частое злокачественное перерождение. Поэтому всем пациенткам перед удалением необходимо сдать анализ крови на уровень онкомаркеров (СА-125, HE4). Их значение позволит хирургу выбрать правильный объем операции.
Причины серозной цистаденомы
Причины появления серозной цистаденомы до сих пор уточняются. Большинство ученых сходятся на мысли, что они происходят на фоне временных гормональных нарушений в организме или после перенесенного воспаления (придатков матки).
Согласно одной из теорий, серозная цистаденома формируется из функциональных кист яичника ( и ). Обычно функциональные кисты самостоятельно рассасываются в течение нескольких месяцев после их появления. Это происходит благодаря особому слою клеток в их стенке. Но чем больше проходит времени, тем меньше этих клеток остается. И спустя примерно год, способность функциональной кисты к самостоятельному рассасыванию утрачивается и образуется серозная цистаденома.
Обычно цистаденомы появляются после 30 лет, хотя в последнее время всё чаще встречается и в более раннем возрасте.
Симптомы серозной цистаденомы
Симптомы серозной цистаденомы яичника напрямую зависят от ее размеров. По мере роста появляется дискомфорт или тянущие боли внизу живота со стороны кисты, боли в пояснице. При значительных размерах кисты, может быть увеличение размеров живота, ощущение присутствия в нем инородного тела. Папиллярная цистаденома яичника иногда дает скопление жидкости в животе (асцит), что также приводит к его увеличению.
Диагностика серозной цистаденомы
Серозная цистаденома хорошо видна при УЗИ обследовании. На экране УЗИ она выгладит как черное округлое пятно с четкими контурами. Главная сложность диагностики, как я уже упоминал выше, состоит в том, что с первого раза ее бывает сложно отличить от функциональной кисты. Поэтому чаще всего при отсутствии показаний для срочной операции за такой кистой наблюдают несколько месяцев.
Такое наблюдение позволяет нам понять, функциональная у вас все-таки киста или нет. За 1-3 месяца функциональная киста существенно уменьшится в размере или исчезнет полностью. С серозной цистаденомой за это время обычно ничего не происходит.
С пробной целью иногда назначают противовоспалительное или гормональное лечение (контрацептивы), которое ускоряет рассасывание функциональных кист.
Лечение серозной цистаденомы
Если все-таки исключается функциональный характер кисты, то лечение цистаденомы яичника должно быть только оперативным. Самостоятельно такая киста яичника никогда не исчезнет. Объем операции зависит от возраста, состояния яичника и вида кисты.
Как уже говорилось выше, особую опасность представляет папиллярная цистаденома в связи с частым злокачественным перерождением. Это заставляет хирурга у пациенток старшей возрастной группы чаще удалять пораженный яичник целиком.
Решение проблемы.
На основе зарубежного опыта мною была внедрена техника по бережному удалению цистаденомы в зависимости от онкологической насторожености. Она несколько отличается от типичной лапароскопии и дает прекрасные результаты.
Главная задача при удалении цистаденомы в молодом возрасте - сохранить максимум здоровой ткани яичника.
На практике это дает целый ряд неоспоримых преимуществ:
- Возможность иметь детей , потому что сохранен фолликулярный резерв яичников
- Отсутствие прибавки веса , потому что яичники продолжают поддерживать нормальный уровень гормонов
- Упругость и молодость кожи , потому что за это отвечают эстрогены яичников
- Сохранение сексуальности и хороших отношений со своим партнером , потому что сохраняется нормальный уровень половых гормонов
- Отличное самочувствие, отсутствие депрессий и перепадов настроения , потому что нет резких колебаний уровня гормонов
- Предотвращение развития многих серьезных заболеваний (сердечно-сосудистых, сахарного диабета, болезней суставов) , потому что эстрогены яичников защищают ваш организм
- Быстрая реабилитация после операции , потому что мы используем современный наркоз
- Снижены риски операционных осложнений
- Хорошая переносимость операции , потому что мы практикуем только нетравматичные методики
- Отличный косметический эффект , потому что мы накладываем внутрикожные швы, которые даже не нужно снимать
- Профилактика онкологии
Если вы уже не молоды, то для вас предусмотрена несколько иная хирургическая техника, направленная на снижение всех возможных рисков и осложнений. Помимо всего прочего внедренная нами методика:
- Снижает риски операционных осложнений , потому что мы используем одноразовый и качественный инструментарий
- Предотвращает обострение хронических заболеваний и появление новых , потому что операция является малотравматичной
- Является профилактикой онкологии , потому что мы удаляем все потенциально опасные очаги
- Способствует быстрой реабилитации и выздоровлению , потому что мы используем современный и безопасный наркоз
- Легко переносится , потому что мы не удаляем здоровые ткани
Если это именно то, что Вам нужно, то более подробную информацию о проведении бережной и щадящей операции вы найдете .
Что такое цистаденома, что отличает ее от других видов кисты, и как ее лечат?
Цистаденома яичника или кистома – это патологическое образование на яичнике, которое рассматривается в гинекологии как доброкачественная опухоль, имеющая структуру кисты – капсулу с внутренней полостью, заполненной жидким секретом.
Она отличается от банальной кисты тем, что более склонна к раковому перерождению.
Может образовываться и у пациенток, способных к деторождению, с регулярным месячным циклом, и у женщин с нарушениями функции яичника, включая период менопаузы (до и после него).
Выделяют несколько типов цистаденом, в соответствии с характером образования, структурой и внутренним содержимым:
- Серозная цистаденома простая представляет собой округлую, чаще однокамерную кисту с плотной оболочкой из клеток эпителия. Кистозные образования яичников этого типа возникают в 65 – 71% случаев и только с одной стороны. Размеры колеблются в диапазоне от 5 мм до 30 см. Наименее опасна в отношении злокачественного перерождения клеток.
- Папиллярная кистома, которая часто рассматривается как подвид серозной цистаденомы. Отличается развитием эпителиальных разрастаний на стенках – сосочков. Диагностика затруднена, поскольку симптомы имеют сходство с признаками раковой опухоли. Вероятность злокачественных изменений в тканях – высока.
- Муцинозная цистаденома отличается многокамерной структурой и вероятностью разрастания до 10 – 15 кг (40 – 50 см). Внутри полости находится густой вязкий секрет – муцин. Эта опухоль считается пограничной с муцинозным злокачественным образованием, поскольку ее клетки нередко трансформируются в раковые.
Обычно кистома возникает с одной стороны, чаще образуясь на правом яичнике, что определяется его более интенсивным кровоснабжением. Если развивается кистозное образование левого яичника, оно, как правило, растет медленнее в силу сниженной функциональной активности. Лечится цистаденома левого яичника аналогично структуре справа.
Если цистаденома яичника формируется сразу в двух половых железах, то это служит поводом для подозрений о переходе патологического процесса в раковый.
Причины развития
Причины развития кистомы до конца не исследованы. Но выделяют несколько провоцирующих состояний:
- нарушение функции яичников, бесплодие;
- гормональные колебания, включая период менопаузы и постменопаузы;
- эндокринные нарушения, в том числе патологии щитовидной железы;
- воспалительные заболевания, инфекционные процессы в области органов малого таза;
- развитие других кистозных структур разного типа в области яичников;
- искусственно вызванные и самопроизвольно прервавшиеся беременности;
- воспаления после хирургии на органах малого таза, включая роды и аборты;
- избыток жировой ткани и нарушения в углеводном обмене;
- раннее менархе (первая менструация в подростковом возрасте) и поздняя менопауза;
- половое воздержание, частая смена интимных партнеров;
- неврологические расстройства острого или длительного характера;
- тяжелые физические нагрузки;
- истощение на фоне нерациональных диет;
- наследственность.
Симптоматика при кистоме
Проявления, которые могут давать все виды цистаденомы, практически не отличаются друг от друга. До существенного увеличения опухоли, ее разрастание долгое время не вызывает беспокойства и неприятных симптомов.
Выраженность признаков связана с активностью патологического процесса и размером кистомы.
Базовые симптомы:
Последствия и осложнения
Последствия, к которым приводит прогрессирование кистомы на яичнике:
- дисфункция яичников и неспособность женщины к деторождению;
- малигнизация опухоли (раковое перерождение);
- нарушение функций близлежащих органов, включая матку, яичник, придатки, кишечник, мочевой пузырь с вероятностью воспалений;
- пережатие разросшейся цистаденомой важных сосудов, что ведет к варикозному расширению вен ног и брюшной полости, образованию узлов и формированию тромбов;
- прерывание существующей беременности в случае существенного увеличения опухоли.
К острым осложнениям, при которых требуется экстренное хирургическое удаление кистомы, относят:
- Разрыв стенок цистаденомы и попадание ее содержимого в брюшину, что вызывает перитонит (острое воспаление).
- Перекрут «ножки» (связки, соединяющей кисту и яичник), при которой происходит сдавливание сосудов, приостановка снабжения ткани кровью и ее некроз (омертвение).
- Гнойное воспаление кистомы.
Все три состояния считаются критическими и опасными для жизни. Вызов бригады «скорой» должен быть незамедлительным при появлении следующих признаков:
- острые, интенсивные боли с одной стороны или по всему животу;
- высокий пульс, испарина или обильный пот;
- перевозбуждение, страх, сменяющиеся заторможенностью;
- подъем температуры;
- рвотные приступы, задержка стула;
- сильная слабость, дрожь, значительное снижение кровяного давления;
- потемнение в глазах, потеря сознания.
Диагностирование
Для подтверждения диагноза при развитии цистаденомы используют следующие процедуры и инструментальные методы:
- Гинекологический осмотр, необходимый для предварительного определения размера, локализации, структуры кистозной капсулы, ее подвижности и наличия возможных воспалений в смежных органах.
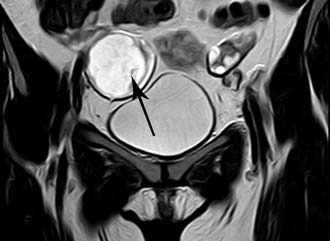
- Ультразвуковое диагностирование, позволяет уточнить область развития кистомы, размеры, плотность и степень разрастания эпителия. Наиболее информативным считается УЗИ, проводимое спустя 6 – 7 дней после менструации.
- Томография компьютерная и магнитно-резонансная, при которой структуру цистаденомы можно исследовать более углубленно и подтвердить ее вид – простая серозная, муцинозная или папиллярная.
- Лабораторное исследование крови на определение уровня онкомаркера СА-125, повышение которого часто свидетельствует о развитии гнойного или ракового процесса. Но следует отметить, что этот показатель нередко оказывается повышенным и при доброкачественных яичниковых опухолях.
- ФГДС и ФКС, как дополнительно назначаемые процедуры для исследования толстого кишечника и желудка с помощью эндоскопа.
Лечение кистомы яичников
Лечение цистаденомы яичника может проводиться только хирургическим путем. Никакие медикаменты и домашние методы терапии не позволят избавиться от кистомы — только удаление.
Тип и объем операции связан с видом кистозного образования, его величиной, симптоматикой и степенью вероятности ракового перерождения. Сегодня хирургические методики предусматривают максимально возможное сохранение репродуктивных функций.
Виды операций:
Женщинам старше 45 – 50 лет вместе с опухолью рекомендуется удаление обоих яичников во избежание ракового процесса.
Цистаденома при беременности
Если кистома яичника не превышает 30 мм, ее оставляют нетронутой, дожидаясь нормального родоразрешения. В большинстве случаев беременность протекает благополучно.
При быстром прогрессировании или обнаружении крупной опухоли, операцию проводят незамедлительно, поскольку развитие патологии приводит к смещению матки, высокой вероятности разрыва стенки и перекрута ножки.
Оперативное удаление опухоли яичника во время вынашивания плода проводят лапароскопически после 14 недели гестации, когда плацента полностью сформирована. В таких серьезных случаях при грамотном ведении операции высока вероятность сохранить нормально развивающуюся беременность.
До срока 14 недель хирургическое вмешательство показано только в случае разрыва, перекрута, нагноения, то есть, прежде всего, для сохранения жизни матери.
Муцинозная цистаденома занимает около 30% доброкачественной патологии яичников.
Причины и механизм появления муцинозной кисты постоянно уточняются. Но единой теории всё еще нет. Однако есть целый ряд характерных признаков.
Особенности муцинозной цистаденомы.
Главная отличительная особенность муцинозной цистаденомы – это особое слизистое содержимое (mucus, лат. – слизь). Связано это с тем, что внутренняя поверхность кисты покрыта слоем клеток, похожих по строению на клетки шейки матки, вырабатывающие слизь во влагалище. Помимо этого, для муцинозной кисты характерно наличие в ней большого количества камер и перегородок, что делает её легко узнаваемой при обследовании. Часто заболевание поражает оба яичника, при этом опухоль может достигать больших размеров. В своей практике я встречал кисту размером более 40 см. Чаще всего муцинозная цистаденома яичника встречается у женщин после 30 лет.
Симптомы муцинозной цистаденомы.
Как уже говорилось, муцинозная цистаденома может достигать внушительных габаритов. Но пока киста имеет небольшие размеры, заболевание обычно протекает совершенно незаметно, а первые симптомы появляются уже при значительном её увеличении. Пациентки начинают ощущать тянущие боли над лоном, увеличение размеров живота. Растущая опухоль может сдавливать мочевой пузырь и вызывать учащенное мочеиспускание, или давить на кишечник, приводя к запорам.
Диагностика муцинозной цистаденомы.
Главное при диагностике этого заболевания – это ранее выявление кисты. Чем раньше она обнаружена, тем больше шансов спасти яичники и избежать серьезных осложнений. Большую роль в этом играет регулярность посещения гинеколога. Самый простой метод диагностики кисты – ультразвуковое исследование (УЗИ). Благодаря описанным выше особенностям строения, для опытного врача диагностика муцинозной цистаденомы обычно не представляет серьезных затруднений, причем уже на начальных этапах роста. При больших габаритах опухоли, бывает трудно установить — откуда она исходит. В этих случаях возникает необходимость в более точных и информативных методах обследования, таких как магнитно-резонансная томография. Большие опухоли всегда настораживают в отношении онкологии, поэтому обязательным является исследование крови на уровень яичниковых онкомаркеров (СА-125 и HE4). Нередко муцинозные кисты связаны с заболеваниями желудочно-кишечного тракта, поэтому иногда показана гастроскопия и колоноскопия.
Лечение муцинозной цистаденомы
Лечение муцинозной опухоли только хирургическое. Объем операции зависит от возраста, размеров опухоли и состояния яичников. В молодом возрасте, особенно при небольших размерах кисты нужно попытаться сохранить хоть немного яичниковой ткани. Бывает довольно сложно это сделать, потому что весь яичник может быть просто усеян муцинозными кистами различного размера. Это обстоятельство ведет к тому, что частота удаления яичника при муцинозной цистаденоме остаётся достаточно высокой. Большое количество камер и значительные размеры опухоли зачастую вынуждают хирургов расширять оперативный доступ, переходя на открытую полостную операцию. Ведь при удалении муцинозной кисты необходимо полностью удалить пораженную ткань без опорожнения кисты в брюшной полости. Если киста вскрывается внутри живота, то это может приводить к тому, что клетки, вырабатывающие слизь, оседают между петель кишечника. Спустя некоторое время после операции в животе начинает накапливаться большое количество слизи и развивается тяжелое осложнение под названием «миксома». К счастью, встречается оно редко, но хирург ни на минуту не должен забывать о нем, и делать всё возможное для профилактики этого грозного осложнения.