Взрослые часто с завистью смотрят на нежную, бархатистую детскую кожу, такую тонкую и мягкую, что к ней так и хочется прикоснуться щекой. Однако эта утонченность и нежность нуждаются в усиленной защите. В противном случае попа младенца мгновенно «расцветает» и начинает доставлять ему массу неприятных ощущений. О том, что собой представляет пеленочный дерматит и как с ним бороться, вы узнаете из этой статьи.
Опрелости является воспаление кожи, которое появляется на коже в области под подгузником. Это состояние обычно возникает у младенцев и детей в возрасте до 2-х лет. Тем не менее, эта форма сыпи также может возникнуть у людей, которые страдают от недержания или паралича.
Почти все дети испытывают по крайней мере один раз опрелости в течение первых трех лет жизни. Большинство из этих детей, как правило, в возрасте от 9 до 12 месяцев. Это еще этап, когда ребенок остается сидеть в течение большей части времени и потреблять твердую пищу, которая может изменить кислотность дефекации.
Что это такое
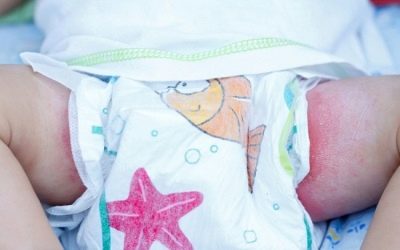
Пеленочный дерматит - воспалительный процесс на коже, локализованный преимущество в самых пикантных местах - в промежности, в области крестца, в нежных бедренных и ягодичных складочках, в паховых складках кожи. Воспаление это достаточно сильно беспокоит и самого ребенка, и его родителей. Сыпь может быть незначительной и довольно обширной, иметь вид отдельных высыпаний или сливаться в одну большую экзему, она бывает как сухая, так и мокнущая.
Сцепление: в большинстве случаев опрелость вызвана трением, которое развивается при чувствительной коже ребенка протирает влажной пеленкой. Раздражение: кожа под подгузником краснеет из-за раздражители, такие как фекалии, моча или моющие средства. Раздражение может быть вызвано подгузником или с помощью кислоты, присутствующего в движениях мочи и кишечника. Эта сыпь появляется красной в области, где подгузник трется и обычно не появляется в складках кожи. Кандида инфекция: сыпь из-за кандидоз, также известная как грибковая инфекция или дрожжи, как правило, ярко-красным и очень часто после применения антибиотиков. Кандида является грибковая микроорганизм, который обычно находится в теплых и влажных местах, например, в рот. Аллергические реакции: сыпь может быть следствием реакции на детские влажные салфетки, подгузники, моющие средства для стирки, для мыла и лосьонов или упругим, присутствующих в эластичных трусиков. Себорея: это реакция кожи желтого цвета и жирной, которые могут возникнуть в других частях тела, таких как лица, головы и шеи.
- Следовательно, появление красной и блестящей сыпь нагрузки на открытых участках.
- В самом деле, Кандид тот же организм, который вызывает молочницу.
- Дети, которые ранее испытывали начало экземы, более восприимчивы к опрелости.
Для борьбы с этим явлением, которому подвержены шесть из десяти российских младенцев, а при нарушении гигиенических правил ухода и все десять, человечество изобрело одноразовые подгузники, однако, это лишь незначительно снизило количество заболеваний кожи.
Сыпь, на самом деле, проявляется в зонах, лежащих в основе сразу подгузник. Кожа становится красной и раздраженной. Она может возникнуть по всей ягодичной области или в области половых органов, или только в некоторых точках. Это может повлиять или даже не складки кожи.
Обычно вам не нужно обратиться к врачу в присутствии простых опрелостей. Поддержание чистой и сухой область, покрытая подгузника помогает предотвратить возникновение опрелостей. Тем не менее, даже лучшая профилактика иногда не хватает. Вы должны проконсультироваться с врачом, если вы разрабатываете следующие условия.
Пеленочный дерматит остается одной из самых частых жалоб, с которыми родители обращаются к педиатрам.
Почему возникает?
У проблемы есть две основных причины: внешние раздражители и внутренние факторы. На практике всегда наблюдается сочетание и того, и другого.
Внутренние причины
У новорожденных детей кожа очень тонкая, не имеющая такой развитой степени защиты, как кожа взрослых. Она особо чувствительна к любому воздействию - температуре, влажности, наличию патогенных микроорганизмов. Она быстрее впитывает влагу, размокает, поры расширяются.Эта особенность строения дермы свойственна деткам до полутора-двух лет. Потом кожа становится более плотной и менее подверженной воспалению.
Сыпь, как представляется, сопровождаются также бактериальной инфекцией, характеризуется такими симптомами, как утечка жидкости или гнойных образований желтоватых корок. Это состояние известно как импетиго, и это может быть необходимо лечить с помощью антибиотиков.
- Сыпь не улучшается, несмотря на лечение, в течение 4-7 дней.
- Сыпь значительно ухудшается или распространяется на другие части тела.
- Мы не уверены в причине появления сыпи.
- Если есть подозрение, что сыпь может быть вызвана аллергией.
- Ваш врач может быть полезным в определении возможного аллергена.
- Сыпь сопровождается диареей, которая сохраняется в течение более 48 часов.


Наиболее подвержены пеленочному дерматиту дети, у которых есть проблемы с балансом полезных и условно-патогенных бактерий. Такие состояния иногда возникают из-за длительного применения антибиотиков. Малыши со сниженным иммунитетом после перенесенного заболевания тоже более восприимчивы к негативному местному воздействию на кожу. Детки, генетически предрасположенные к аллергии вообще и кожным ее проявлениям в частности, достаточно часто страдают пеленочным дерматитом.
Однако, если ваш ребенок, кажется, испытывает сильную боль, или если вы заметили, что быстрое распространение сыпи сопровождается повышением температуры тела, вы должны проконсультироваться с врачом. Правильный уход за кожей является одним из наиболее важных методов лечения при дерматите подгузника. Методы, которые будут перечислены ниже, могут помочь облегчить или сократить продолжительность этого состояния.
Во время чистки кожи рекомендуется избегать использования грубых предметов или энергично растирать кожу, так как это может усугубить существовавшее ранее раздражение кожи. После окончания фазы очистки кожа должна быть подвергнута воздействию воздуха, избегая, если возможно, подгузника в течение нескольких часов. Если эта проблема возникает, рекомендуется избегать этих продуктов, пока не исчезнет разрыв кожи. Если кожная сыпь вызвана контактным дерматитом или аллергией, рекомендуется прекратить использование новых мыл или моющих средств, которые могли вызвать возникновение проблемы. Если сыпь, по-видимому, вызвана кандидозной инфекцией, ее можно лечить актуальными противогрибковыми кремами. Актуальные стероиды могут использоваться при наличии дерматита подгузника, если сыпь вызвана аллергическими, атопическими или себорейными причинами. Наконец, не рекомендуется использовать его без предварительной консультации с врачом. Даже оксид цинка или некоторые другие кремы или защитные мази могут быть эффективными. Если ваш ребенок, похоже, страдает от инфекции кандидоза, ваш врач может рекомендовать противогрибковые кремы или лекарства. Если сыпь, по-видимому, не вызвана грибковой инфекцией, ваш врач может порекомендовать короткую кремовую или мягкую актуальную стероидную мазь.
- Подгузники следует менять чаще, чем обычно.
- Кожу нужно промыть очень деликатным мылом и высушить, слегка удаляя его.
- Избегайте использования пластмассовых трусиков в течение этого периода.
- Кажется, что некоторые продукты могут усугубить сыпь.
- Не рекомендуется использовать в случае грибковых инфекций.
- Если на ребенка влияет импетиго, можно назначить антибиотики.

Внешние причины
Внешние раздражители хорошо известны и очевидны - это кал и моча. Пеленочный дерматит всегда возникает из-за того, что кожа малыша контактирует с аммиаком, который содержится в моче, с мочевиной. Но наиболее опасно сочетание мочи и кала, ведь в этом случае кожа не только травмируется агрессивной средой мочи, но и инфицируется условно-патогенными микробами, которые выходят из кишечника вместе с каловыми массами.Воспаление развивается в условиях недостатка притока воздуха, который создается под подгузником или мокрой пеленкой. В таком пространстве бактериям значительно легче размножаться.
Подгузники на рынке сегодня очень поглощают и могут поглощать избыток влаги с кожи. Тем не менее, всегда рекомендуется заменить подгузники через несколько часов, чтобы предотвратить попадание мочи или стула в кожу. При нанесении подгузника избегайте прилипания к коже, так как это может привести к разрыву или раздражению кожи.
- Перед нанесением нового подгузника убедитесь, что кожа сухая и чистая.
- Тщательно мойте руки, чтобы предотвратить начало инфекций.
- Целесообразно держать пеленку максимально вентилируемой.

Самой агрессивной является концентрированная моча. Такой она становится в периоды потери жидкости организмом.
Если ребенок болеет, у него повышена температура, если он потеет, то мочи выделяется меньше. Чем меньше мочи, тем она концентрированней.
Если вам нужно переупаковать ребенка, чья задница красная как рак, вы, вероятно, страдаете этим. Но с нашими советами вы можете справиться с болезненностью, и в следующий раз вы их избегаете. Почти каждый родитель пережил время, когда не знал, что делать с раздраженными и красноватыми младенцами. Трудно заменить обычный подгузник, чтобы он не пострадал. Тем не менее, вы можете облегчить страдания ребенка и сократить продолжительность жизни ребенка. Вам понадобится терпение, мягкость и некоторые потребности, чтобы успокоить вашу кожу.
Если больные пятна находятся на худшем этапе, наименее болезненный способ вымыть спину ребенка - держать его под бегущим душем. Не принимайте пострадавший участок немедленно, но сначала посыпайте другие участки теплой водой. Кроме того, не позволяйте ливню работать максимально, потому что это может быть неприятно для ребенка. Когда ребенок привыкнет к нежному потоку, промойте пораженный участок водой. Получите гладкую тряпку для мытья посуды, лучше всего из чистого био-хлопка или бамбукового волокна.

Еще одна причина извне - механическое трение подгузника. Раздражения от памперсов довольно болезненны, особенно в моменты, когда на них попадает моча или кал. Каловые массы сами по себе могут менять кислотность в зависимости от питания ребенка и даже без мочи могут вызывать вполне серьезное кожное поражение. Чаще пеленочным дерматитом страдают дети второго полугодия, поскольку прикорм, который мама вводит примерно с 6 месяцев, существенно меняет состав содержимого кишечника, кислотность повышается, да и состав мочи при употреблении в пищу не только материнского молока, но и соков, существенно меняется.
Протрите поврежденную область с помощью тонких ручек. Если возможно, оставьте ребенка без подгузников. Поднимите комнатную температуру, наденьте взрослые носки и одевайте только в более длинную футболку. Вы можете положить два полотенца в кроватку в качестве другого защитного слоя.
Химия не относится к раздраженной коже
Резина нуждается в лечении. У вас есть несколько вариантов, но, безусловно, исключить химические кремы. Не обманывайте себя, потому что вы можете найти их даже среди этих детей. Крем, который не будет раздражать, не должен содержать парабены, запахи, силиконы или другие синтетические вещества. Отличный чистый натуральный ноготок. Выбирайте только влажные ткани между ними без химических примесей и ароматов.

Вспомогательные факторы
Некачественный подгузник, который плохо удерживает влагу, чаще вызывает дерматит в интимной зоне, чем хороший подгузник, который разделяет жидкость от кала и имеет пропитку смягчающим бальзамом. Но даже отличный и дорогой подгузник не спасет ребенка от воспалительного процесса, если родители будут редко его менять, допускать переполнение, а также обтирать ребенка при смене подгузника, а не подмывать его.
Выбирайте подгузники для толерантности ребенка, а не для рекламы
Выбор подгузников исключительно для вас или для того, что вы делали больше с вашим ребенком. Оба вида имеют как свои плюсы, так и минусы. Если это разовые, вот некоторые правила. Вы должны быть осторожны с ароматами, которые они могут содержать. Хотя подгузник пахнет порошком для ребенка, он, вероятно, будет синтетическим запахом. И тогда это также зависит от поверхности подгузника. Самое лучшее - это, по крайней мере, время наихудших проблем с подгузниками с био-хлопком и без пластика. Уход за кожей ребенка пробуждает у родителей много эмоций.
Нарушение правил гигиены - самый частый вспомогательный фактор, на фоне которого развиваются воспалительные процессы под подгузником. Причем к нарушениям относятся не только недостаточные водные процедуры, но и избыточное подмывание, особенно если родители каждый раз используют для этого мыло. Мыло сушит кожу, делает ее более хрупкой и ранимой, на ней легче образуются микротрещинки, в которых прекрасно размножаются болезнетворные бактерии.
Результаты исследований, проводимых косметическими компаниями в сотрудничестве с дерматологическими клиниками по всему миру, не оставляют иллюзий - детей, страдающих чувствительной кожей. По словам производителей детской косметики, более половины считают, что кожа их ребенка чувствительна, а одна треть определяет его как сухую. Дерматологи считают, что прыщи, раздражения и покраснение пятен на коже, как известно, родителям уже каждый третий ребенок. Хотя эти симптомы обычно исчезают через несколько дней - иногда быстрее - но если они происходят регулярно, они вызывают боль и дискомфорт.

Мыло достаточно использовать только тогда, когда малыш обкакался. Если дефекации не было, можно просто подмыть ребенка обычной водой. На появление воспаления влияет и перегревание. Если в комнате - тропическая жара, то кроха потеет. Под подгузником температура выше, чем вне его, соответственно, на кожу действуют не только моча и кал, но и соленая среда пота.
Чувствительная кожа ребенка: что с этим не так?
Кроме того, чувствительная кожа со временем может стать аллергической, поскольку аллергические вещества также могут проникать в поврежденный барьер. Поэтому лучше избегать раздражения, тем более что во многих случаях это возможно. Здоровая кожа ребенка может нанести вред солнцу, сильному ветру, морозу, хлорированной воде, слишком сильному прикосновению, слишком горячей или слишком длинной ванне, косметическим ингредиентам, моющим средствам, сигаретному дыму, кондиционированию воздуха и даже слишком сухому воздуху в комнате.


Симптомы и признаки
Мамы без проблем могут определить первые симптомы пеленочного дерматита, не имея никаких особых познаний в области медицины:
Это связано с тем, что у него нет хорошо развитого эпидермального барьера, эпидермис наполовину тоньше и менее прилипает к дерме, что облегчает его повреждение. Гидролипидный слой почти не существует, поэтому новорожденные имеют сухую кожу. Тенденция к частым раздражениям увеличивает низкую активность сальных желез, которые не образуют естественную защитную пленку, а также основной рН кожи, что способствует воспалению. Выбирая подходящие средства ухода, правильно кормите ребенка и заботитесь о его окружении, легко минимизировать частоту раздражения.
- Кожа ребенка краснеет и визуально отекает. Место поражения может быть красноватым или насыщенно-красным, слегка вздутым. Воспаление не имеет четких очерченных границ, оно является размытым.
- За пределами подгузника кожа остается чистой и здоровой.
- Отечность распределена неравномерно. Там, где был наиболее тесный контакт с мочой или калом - гиперемия более выражена. Рядом могут быть «островки» совершенно здоровой светлой кожи, чередующиеся с другими воспаленными фрагментами.

- Воспаление все время видоизменяется. Если утром фрагменты покраснения и отечности выглядели определенным образом, то уже к обеду они могут слиться, уменьшиться или увеличиться, поменять место дислокации.
- «Свежие» воспаления характеризуются появлением мелкой мокнущей сыпи. Более старые очаги воспаления подсыхают, шелушатся.
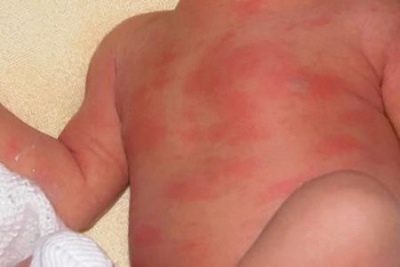
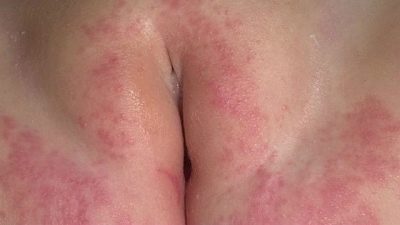
Более «живописно» выглядит дерматит, к которому присоединилась бактериальная или грибковая инфекция. Помимо всех вышеперечисленных признаков места поражения покрываются серозным налетом, пленкой, образуются экземы с рыхлыми краями. При грибковом пеленочном дерматите края экзем могут быть белыми или сероватыми.

В целом ребенок ведет себя беспокойно, плачет, менее охотно кушает и очень плохо спит. Боль, зуд, пощипывание значительно усиливаются сразу после того, как малыш пописает, и через некоторое время после того, как он опорожнит кишечник, при условии, что все это он делает в подгузник. При значительной площади поражения воспаление может затрагивать и слизистые оболочки половых органов - под крайней плотью у мальчиков и малые половые губы и вход во влагалище у девочек.


Температура тела может незначительно подняться, если дерматит обширный. Небольшие воспалительные процессы лихорадкой не сопровождаются.
Диагностика
Задача врача-педиатра заключается не только в том, чтобы подтвердить или опровергнуть пеленочный дерматит у грудничка, но и в том, чтобы отличить его от других кожных заболеваний - атопического или аллергического дерматита, себорейного воспаления или контактного дерматита. Эти состояния требуют разного лечения с применением разных медикаментов.
Пеленочный дерматит по характерным для него визуальным признакам диагностируется достаточно легко. Сложнее бывает установить, какая бактерия или грибок вызвали вторичное воспаление, если имеется факт присоединенной инфекции.

Лечение
Лечение пеленочного дерматита всегда начинается с пересмотра подхода родителей к соблюдению гигиенических правил при уходе за ребенком. Важно, чтобы подгузник меняли как можно чаще, не дожидаясь, пока он переполнится и раздуется. После дефекации смена подгузника является обязательной, с обязательным же подмыванием ребенка теплой мыльной водой. Очень полезны воздушные ванны, поэтому родителям чаще нужно снимать с ребенка подгузник и давать коже «дышать».


Достаточно часто с легким пеленочным дерматитом удается справиться уже при одном только соблюдении правил гигиены и применении воздушных ванн.


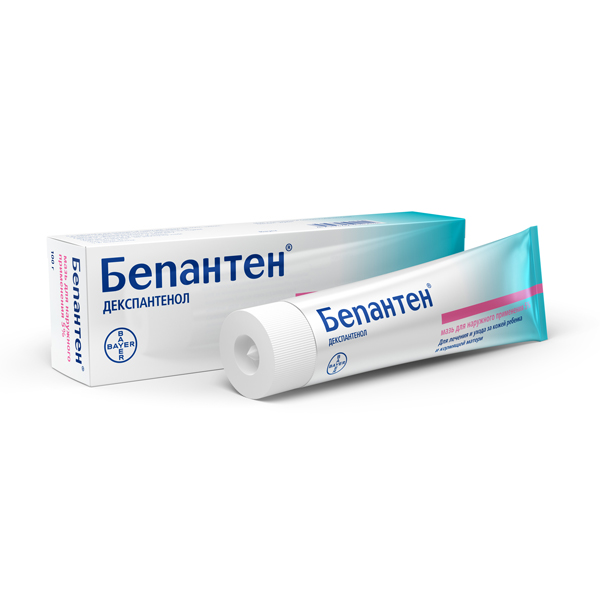
При более обширном поражении, которое сильно беспокоит ребенка, к коррекции ухода доктор может дополнительно назначить некоторые аптечные средства. В выборе препаратов он будет придерживаться правила «мокрое - сушить, сухое - увлажнять». Поэтому при мокнущей сыпи и влажных экземах обычно назначают подсушивающие средства, такие как болтушка «Циндол» или мазь «Деситин» . При сухой в местах поражения коже - назначают мягкие противовоспалительные и увлажняющие крема: «Бепантен», «Драполен» или детский «Пантенол».


Если доктор установит, что к воспалению присоединилась грибковая инфекция, то он может посоветовать для местного применения нистатиновую мазь или «Клотримазол». При бактериальном осложнении - мази с антибиотиками. Быстро вылечить бактериальное воспаление помогает «Банеоцин» и тетрациклиновая мазь.

Категорически нельзя смазывать воспаленные участки кожи зеленкой, йодом, обильно посыпать присыпкой. Не стоит подмывать ребенка с раствором марганцовки. Запрещено ручное удаление подсохших корочек во избежание дополнительного инфицирования.
- Подгузник должен быть подобран по размеру . Одноразовые трусики, которые велики или малы, лишь увеличивают негативное механическое воздействие на кожу. Особенно важно выбрать хорошие и качественные подгузники для ночного сна, ведь ребенок находится в них дольше, чем днем. Такие средства гигиены должны обладать отличной способностью впитывать жидкость. Лучше всего отдать предпочтением подгузникам с гелеобразующим внешним слоем. Вся жидкость, которая попадает в них, превращается в гель, кожа крохи даже при длительном пребывании в подгузнике, не контактирует с мочой.

- Для ежедневной гигиены важно использовать только детскую косметику и средства ухода. Взрослое мыло или крем не подходят для детской кожи и помимо предпосылок для развития пеленочного дерматита, создают еще и отличную платформу для развития контактной аллергии.
- Во время подмывания важно следить за тем, чтобы струя воды промывала все складочки кожи, поскольку моча и частички кала, которые в них могут остаться, обязательно дадут воспалительный процесс в наиболее болезненном месте - в складочковой области.


- Проявления пеленочного дерматита бывают сильнее у детей, находящихся на искусственном вскармливании. Это связано с иной кислотностью кала, который образуется у детей, питающихся смесями. Чтобы свести риски к минимуму и избавить малыша от такой неприятности, как опрелости, нужно внимательно отнестись к выбору самой смеси. Лучше всего, если она будет полностью адаптированной для детей до 6 месяцев и частично адаптированной для детей от полугода.
- Если родители предпочитают использовать марлевые подгузники или многоразовые подгузники-трусики с тканевыми или марлевыми вкладышами, то стирать их следует только детским мылом или специальным гипоаллергенным порошком, после чего кипятить в течение 10 минут и только потом прополаскивать охлажденной, предварительно прокипяченной водой. Это поможет снизить риск развития воспаления в паховой области и в зоне половых органов.
Дополнительную информацию о детском пленочном дерматите вы можете узнать от доктора Коморовского, посмотрев видео ниже.
Довольно часто, говоря о нежной бархатистой коже, ее сравнивают с детской попкой. И это вполне справедливо – она должна выглядеть именно так, если бы не опрелости. У новорожденных они приводят к покраснению и воспалению кожи. Являясь одним из самых коварных врагов младенцев, опрелости требуют лечения, так как могут спровоцировать более серьезные заболевания.
Что такое опрелости и как они выглядят?
Опрелости у ребенка – это воспалительное заболевание кожи, которая поражается грибковыми микроорганизмами. Они образуются преимущественно в кожных складках в результате длительного воздействия влаги или трения. Кожа новорожденного ребенка настолько нежная и тонкая, что ее очень легко можно поранить. Ранки и ссадины являются «воротами» для проникновения инфекции, что выражается в дискомфорте и покраснении кожных покровов.
Как выглядят опрелости у малыша, знает практически каждая мама. Они могут проявляться в покраснении отдельных участков кожи, появлении эрозий и гнойничков. Внешний вид опрелости зависит от степени развития заболевания:
- Легкая степень – покраснение кожи.
- Средняя степень – трещинки и эрозии на фоне покраснения кожи. Заболевание переходит в данную стадию, если при первой степени не было проведено соответствующее лечение.
- Тяжелая степень – язвочки, которые начинают гноиться, верхний слой кожи отходит, появляется неприятный запах. Сильные опрелости требуют обязательного лечения и обращения к врачу, так как могут спровоцировать возникновение более тяжелых и опасных заболеваний.
Опрелости у грудничков характеризуются зудом, раздражением, сильным жжением и болью. Это мешает малышам спокойно спать, кушать и вызывает плач даже у спокойного ребенка.
Почему образуются опрелости у младенцев?
Причины возникновения опрелостей кроются в длительном соприкосновении влаги с нежной детской кожей либо в постоянном агрессивном контакте с внешними раздражителями. Опишем более подробно наиболее характерные ситуации, провоцирующие образование опрелостей:
- Постоянный контакт кожи с мочой. Она удаляет защитную пленку, покрывающую детскую кожу. Моча вызывает раздражение кожи и повреждает ее, в результате образуются опрелости в паху.
- Контакт с потом. Ребенок потеет в жаркую погоду или при чрезмерном укутывании.
- Аллергическая реакция на подгузники.
- Аллергическая реакция на какое-либо средство по уходу за ребенком (крем, мыло, лосьон и другие).
- Ношение синтетической одежды.
- Натирание кожи одеждой из грубых материалов.
- Чрезмерная масса тела ребенка, сопровождаемая наличием глубоких складок.
- Как сигнал о более серьезных проблемах: дерматитах, аллергических реакциях и др.
Чаще всего опрелости возникают в кожных складках, а именно:
- На шее;
- В межъягодичных складках;
- В паху;
- Подмышками;
- В складках на ручках и ножках между пальчиками;
- В ладошках, когда в первые месяцы они сжаты в кулачки;
- За ушами, там образуется повышенная влажность по причине частых срыгиваний.

Как предупредить возникновение опрелостей у новорожденных детей?
Зная причины возникновения опрелостей, можно эффективно их предупреждать. Это намного легче, чем думать потом, как лечить опрелости.
- За малышом должен быть обеспечен хороший уход. Если мама использует для ребенка многоразовые подгузники, следует менять их сразу же после того, как ребенок помочился. Смена одноразовых подгузников должна происходить каждые 3 часа вне зависимости от их наполнения и рекламных обещаний.
- При каждой смене подгузника попку нужно обмыть чистой кипяченой водой. Гигиенические влажные салфетки целесообразно использовать лишь тогда, когда нет возможности полноценно подмыть малыша. Влагу, образовавшуюся на попе после гигиенических процедур, нужно удалять.
- Обязательно используйте крем под подгузник после принятия ванной или подмывания ребенка.
- Не кутайте ребенка ни дома, ни на улице. Не допускайте, чтобы он потел.
- При смене подгузника оставляйте малыша на несколько минут голым для принятия воздушной ванны.
- Каждое утро промывайте крохе ручки, аккуратно раскрывая кулачки, и место за ушками.
- После вечернего купания, обрабатывайте складочки и подмышки ребенка детским тальком. Не используйте его одновременно с детским маслом!
- Стирайте детские вещи только порошками, разрешенными для использования с рождения.
- Хорошо выполаскивайте детское белье и пеленки. При стирке в стиральной машине, выбирайте специальный режим «для малышей» или используйте функцию «двойное полоскание».
- Обязательно проглаживайте детские вещи и пеленки горячим утюгом с двух сторон.
- При выборе одежды отдавайте предпочтение натуральным материалам, известным производителям и просторным моделям.
- Стелите в кроватку малыша водонепроницаемую подкладку на тканевой основе, а не клеенку.

Как лечить опрелости?
Если у ребенка появились опрелости, следует сообщить об этом врачу, даже если пока не видно гнойничков и эрозий, а заметно лишь покраснение. Педиатр осмотрит малыша, объяснит, как ухаживать за раздраженной кожей и скажет, чем обрабатывать опрелости. Недостаточно серьезное отношение к опрелостям может спровоцировать переход болезни ко второй и третьей степени.
Домашнее лечение легкой степени опрелостей включает в себя соблюдение всех мер профилактики, описанных выше. Некоторые из способов предупреждения можно усилить. Например, вместо привычного детского крема следует использовать мазь от опрелостей у новорожденных. Принятие ванны можно проводить в воде с отваром череды. Если у малыша уже появились трещинки, купать его можно только в кипяченой воде, добавив в нее слабый раствор марганцовки.
Чем мазать опрелости при тяжелой степени, подскажет врач. Он назначит антибактериальные и противогрибковые мази. Роль родителей – своевременное и полноценное выполнение его указаний.
Опрелости у новорожденных требуют врачебного осмотра, постановки диагноза и правильного лечения. Чтобы предупредить их возникновение, помните о правилах гигиены, выбирайте малышу удобную и качественную одежду. Растите здоровыми!